Choroba zwyrodnieniowa stawów biodro : Nowe wytyczne dotyczące praktyki klinicznej dla fizjoterapeutów na rok 2025

Choroba zwyrodnieniowa stawów (ZWYRODNIENIOWA STAWÓW) pozostaje jednym z najczęstszych źródeł bólu kończyn dolnych i pogorszenia sprawności funkcjonalnej w fizjoterapii mięśniowo-szkieletowej. Pomimo powszechności występowania, praktyka nadal jest zróżnicowana, od niespójnego dawkowania ćwiczeń po nadmierne poleganie na biernych metodach lub ścieżkach obrazowania, które oferują niewielką wartość kliniczną.
Wytyczne praktyki klinicznej (CPG) z 2025 r. autorstwa Koc i wsp., opublikowane w Journal of Orthopaedic & Sport Fizjoterapia, stanowią pierwszą dużą aktualizację od 2017 r. i syntetyzują nowe, wysokiej jakości badania naukowe w celu kierowania oceną, postępowaniem zachowawczym i śledzeniem wyników u dorosłych z chorobą zwyrodnieniową stawu biodrowego.
Ten artykuł podsumowuje kluczowe aktualizacje z perspektywy fizjoterapeuty, podkreślając kliniczne implikacje każdego zalecenia i zmiany w stosunku do wytycznych z 2017 roku.
Wytyczne dotyczące praktyki klinicznej 2025 stanowią pierwszą dużą aktualizację od 2017 r. i syntetyzują nowe, wysokiej jakości badania naukowe w celu kierowania oceną, postępowaniem zachowawczym i śledzeniem wyników u dorosłych z chorobą zwyrodnieniową stawu biodrowego.
Dlaczego te wytyczne mają znaczenie
Opracowane przez multidyscyplinarny zespół reprezentujący praktykę fizjoterapii ortopedycznej, terapię manualną, nauki o ruchu, chirurgię, edukację rezydentów, badania wyników i metodologię wytycznych, 2025 CPG odzwierciedla kompleksowy, interdyscyplinarny przegląd aktualnych najlepszych dowodów.
Co ważne, proces przeglądu obejmował również osoby żyjące z chorobą zwyrodnieniową stawów biodrowych, których spostrzeżenia przyczyniły się do dopracowania zaleceń. Dodatkowo, wytyczne zostały opublikowane w celu publicznego skomentowania za pośrednictwem APTA Orthopedics, umożliwiając pacjentom, klinicystom i innym zainteresowanym stronom przekazanie opinii, które zostały uwzględnione w ostatecznej wersji przed publikacją.
Wyjaśnienie ocen Dowody
Każdemu zaleceniu przypisano ocenę dowodów wskazującą na siłę i pewność potwierdzających je badań:
- Stopień A - Mocne dowody: Poparte wieloma wysokiej jakości badaniami, takimi jak dobrze zaprojektowane badania z randomizacją, badania prospektywne lub przeglądy systematyczne, zapewniające dużą pewność co do zalecenia.
- Stopień B - Umiarkowane dowody: Poparte co najmniej jednym wysokiej jakości randomizowanym badaniem lub wieloma umiarkowanie rygorystycznymi badaniami, dzięki czemu zalecenie jest wiarygodne w większości sytuacji klinicznych.
- Stopień C - Słabe dowody: Poparte pojedynczym umiarkowanie rygorystycznym badaniem lub kilkoma badaniami niższej jakości (np. projekty retrospektywne lub serie przypadków), czasami uzupełnione konsensusem ekspertów.
- Stopień D - Sprzeczne dowody: Istnieją badania o wyższej jakości, ale nie są zgodne w swoich wnioskach, co wymaga od klinicystów interpretacji wyników w kontekście.
- Stopień E - Dowody teoretyczne/podstawowe: Oparte głównie na naukach podstawowych, biomechanice, badaniach koncepcyjnych lub badaniach na zwłokach, a nie na badaniach klinicznych.
- Stopień F - Opinia eksperta: Poparta głównie doświadczeniem klinicznym i konsensusem zespołu opracowującego wytyczne w przypadku braku dowodów naukowych.
Kurs online
Zarezerwuj miejsce już teraz i zdobądź umiejętności oraz pewność siebie, aby z łatwością zarządzać przypadkami kończyn górnych i dolnych w codziennej praktyce ambulatoryjnej.

Kluczowe zalecenia kliniczne
1. Ocena i Diagnoza
Kompleksowe badanie podmiotowe i przedmiotowe:
Klinicyści powinni przeprowadzić dokładny wywiad i badanie fizykalne oceniające zachowanie objawów, drażliwość, chód, zakres ruchu, siłę i ograniczenia funkcjonalne, z testami prowokacji (np. FABER) stosowanymi z rozwagą.
Kryteria diagnostyczne:
Diagnoza jest wspierana przez:
- Ból biodra u dorosłych >50 roku życia
- Sztywność poranna <60 minut
- Ból i ograniczenie biernej IR
- IR <24° lub ≥15° mniej niż strona przeciwna
Obrazowanie :
Postępuj zgodnie z kryteriami American College of Radiologia:
- Pierwsza linia: Radiogramy AP miednicy i biodra
- W przypadku niejasności lub podejrzenia patologii pozastawowej: ultrasonografia diagnostyczna
- MRI/CT tylko wtedy, gdy radiogramy + USG są niediagnostyczne
Best Practice Examination Set:
Aby ujednolicić ocenę, klinicyści powinni zbierać:
- Jeden pomiar samoopisowy: WOMAC, HOOS lub PROMIS
- Jeden pomiar wydajności: 6MWT, 30-s stanie na krześle, TUG lub test na schodach
- Upośledzenia: zakres ruchu biodra, siła biodra (wszystkie płaszczyzny), FABER, NPRS
2. Zasady Rehabilitacji
Terapia ruchowa (stopień A): Podstawowa interwencja w przypadku choroby zwyrodnieniowej stawu biodrowego. Przepisać zindywidualizowane programy wzmacniania i mobilności, 1-5 sesji/tydzień przez 5-16 tygodni, 30-120 minut na sesję. Terapia w wodzie jest skuteczna w przypadku bólu, zakresu ruchu, chodu, równowagi i funkcji.
Terapia manualna (stopień A): Stosowanie technik mobilizacji stawów biodrowych - w tym dystrakcji o dużej sile w osi długiej w celu poprawy ROM, dystrakcji o małej sile w celu zmniejszenia bólu oraz mobilizacji z ruchem w celu uzyskania szybkich korzyści funkcjonalnych.
Igłowanie na sucho (stopień A): Zalecane w przypadku choroby zwyrodnieniowej stawu biodrowego stopnia II-III w celu uzyskania krótkotrwałej poprawy w zakresie bólu, zakresu ruchu, siły i funkcji. Ukierunkowanie na mięśnie biodrowo-lędźwiowe, mięsień prosty kości udowej, TFL i mięsień pośladkowy średni/główny przy użyciu techniki szybkiego wejścia i szybkiego wyjścia.
Edukacja pacjentów (stopień B): Uwzględnienie wskazówek dotyczących zasad wykonywania ćwiczeń, modyfikacji aktywności, odciążania stawów i strategii wspierania masy ciała. Nowe dowody wspierają zautomatyzowany internetowy trening umiejętności radzenia sobie z bólem jako środek pomocniczy.
Trening funkcjonalny, chodu i równowagi (stopień C): Zapewnienie treningu chodu i równowagi opartego na upośledzeniu oraz instruktaż w zakresie urządzeń wspomagających, gdy jest to wskazane.
Utrata masy ciała (stopień B): Współpraca z lekarzami/dietetykami w celu zmniejszenia masy ciała o 5-7,5% u osób z BMI >25-30 kg/m².
3. Metody wspomagające
Ultrasonografia terapeutyczna (obniżona - stopień D):
Nowe dowody z badań RCT nie wykazują dodatkowych korzyści ze stosowania ciągłych, pulsacyjnych lub skojarzonych ultradźwięków poza placebo, cofając zalecenie z 2017 roku.
Usztywnienie (stopień F):
Nie jest to leczenie pierwszego rzutu. Można rozważyć po niepowodzeniu ćwiczeń i terapii manualnej, szczególnie w przypadku obustronnej choroby zwyrodnieniowej stawów wymagającej obracania lub skręcania.
4. Leczenie farmakologiczne
W wytycznych ponownie przedstawiono wyniki badań z 2017 r. dotyczące NLPZ, inhibitorów COX-2 i kortykosteroidów podawanych we wstrzyknięciach w celu łagodzenia objawów, z zachowaniem ostrożności w odniesieniu do działań niepożądanych ze strony przewodu pokarmowego i potencjalnych (ale niepotwierdzonych) obaw dotyczących progresji OA.
5. Progresja
Progresja funkcjonalna powinna być monitorowana poprzez:
- Poprawa zweryfikowanych wskaźników wyników
- Stopniowa progresja obciążenia w oparciu o drażliwość objawów
- Powrót do sprawności i siły stawu biodrowego
- Wydajność w testach funkcjonalnych, takich jak dystans chodzenia, wchodzenie po schodach i stanie w pozycji siedzącej
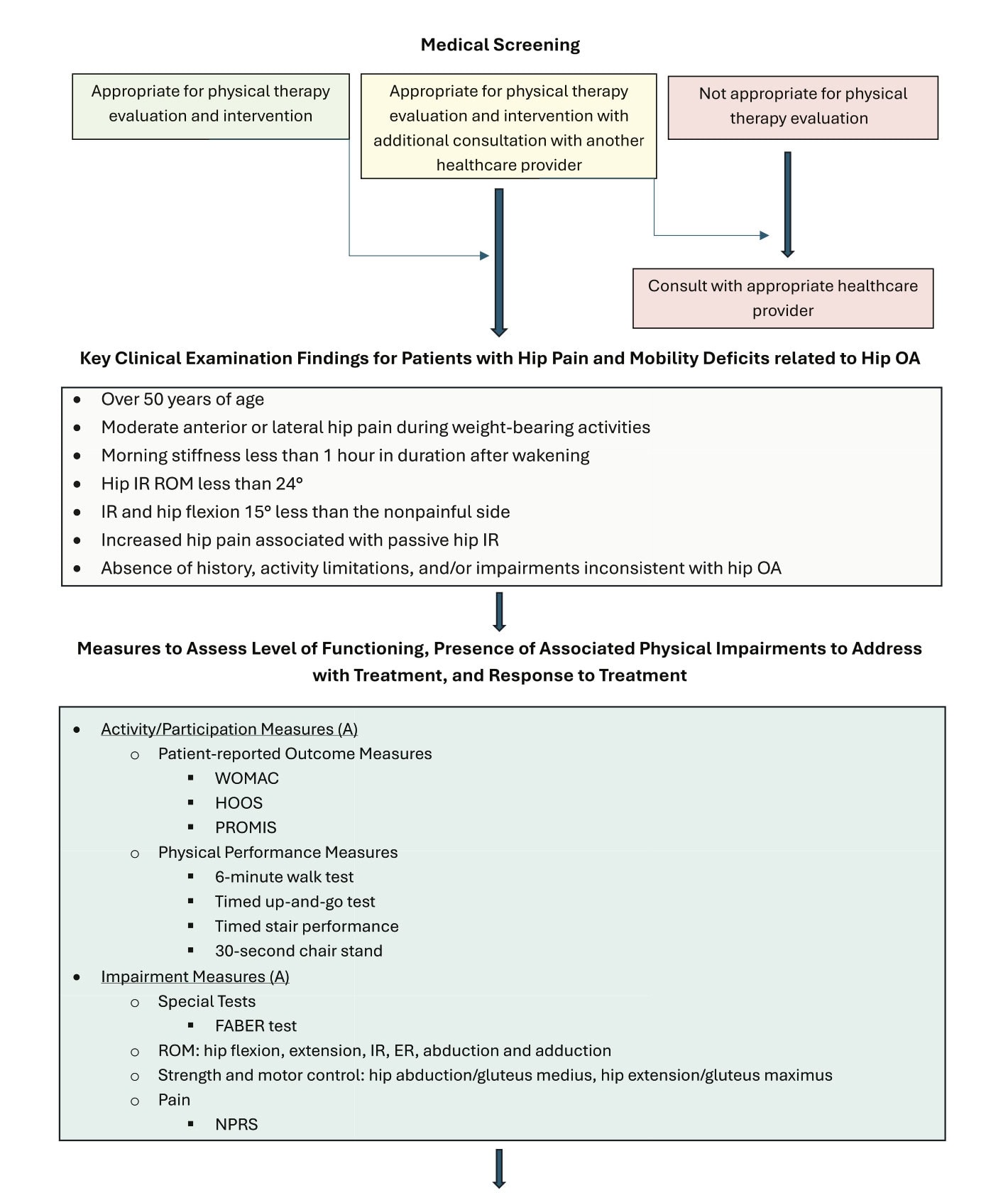

Choroba Zwyrodnieniowa Stawów Biodrowych Schemat zaleceń Clinical Practice Guideline.
Podsumowanie
W wytycznych dotyczących leczenia choroby zwyrodnieniowej stawu biodrowego z 2025 r. położono większy nacisk na aktywną rehabilitację, progresję obciążeń, terapię manualną i suche igłowanie, jednocześnie udoskonalając ścieżki diagnostyczne i standaryzując ocenę. Integruje nowe badania w wielu dziedzinach i wyjaśnia, gdzie dowody ewoluowały od 2017 roku.
Zmiany w stosunku do wytycznych z 2017 r:
- Zmiany w stosunku do wytycznych z 2017 r:
- Integracja nowych dowodów (2016-2023): W kluczowych obszarach interwencji uwzględniono wiele nowych badań RCT, przeglądów systematycznych i metaanaliz.
- Dodano igłowanie na sucho (stopień A): Nowe silne zalecenie poparte wysokiej jakości dowodami na krótkoterminową poprawę bólu, zakresu ruchu, siły i funkcji.
- Zaktualizowana ścieżka obrazowania: Przyjęcie kryteriów ACR dotyczących właściwego stosowania radiografii, ultrasonografii diagnostycznej i MRI/CT.
- Standaryzowany zestaw egzaminacyjny "Best Practice": Wprowadzenie core set of outcome measures, physical performance tests, and impairment measures to improve consistency across clinicysta.
- Terapia ruchowa wzmocniona: Nowe metaanalizy wzmacniają zindywidualizowane progresje w terapii wzmacniającej i wodnej, z jaśniejszymi parametrami dawkowania.
- Rozszerzone dowody dotyczące terapii manualnej: Najnowsze badania wyjaśniają korzyści płynące z dystrakcji biodra o dużej i małej sile oraz mobilizacji z ruchem.
- Zaktualizowano edukację pacjentów: Teraz zawiera dowody na zautomatyzowany internetowy trening umiejętności radzenia sobie z bólem wraz z ćwiczeniami i/lub terapią manualną.
- Obniżono ocenę ultrasonografii terapeutycznej (obecnie stopień D): Nowe, wysokiej jakości badanie RCT nie wykazuje dodatkowych korzyści w porównaniu z placebo, zmieniając poprzednie krótkoterminowe zalecenie z 2017 r.
Ograniczenia i wnioski
Pomimo istotnych aktualizacji, wytyczne z 2025 r. podkreślają kilka bieżących ograniczeń. W wielu obszarach interwencji nadal brakuje wysokiej jakości badań, zwłaszcza w przypadku treningu funkcjonalnego, reedukacji chodu, interwencji dotyczących równowagi i usztywnień. Dowody na edukację pacjentów wykraczającą poza zautomatyzowany trening umiejętności radzenia sobie z bólem pozostają ograniczone, a badania nad ultrasonografią terapeutyczną nadal są sprzeczne. Kilka zaleceń pozostaje niezmienionych w stosunku do 2017 roku tylko dlatego, że nie opublikowano żadnych nowych badań.
Jak podkreślono w deklaracji intencji wytycznych, zalecenia te służą jako wskazówki oparte na dowodach (a nie standardy nakazowe) i muszą być stosowane z wykorzystaniem rozumowania klinicznego, celów pacjenta i indywidualnej prezentacji. Autorzy podkreślają potrzebę dokumentowania przez klinicystów odchyleń w stosownych przypadkach i przekazywania przyszłych wyników w celu wzmocnienia bazy dowodów. CPG 2025 zapewnia zaktualizowane, reagujące na potrzeby pacjentów i metodologicznie rygorystyczne ramy, które wzmacniają aktywną rehabilitację i wspierają spójną, opartą na dowodach opiekę nad dorosłymi z chorobą zwyrodnieniową stawów biodrowych.
Odniesienie
Koc, T. A., Jr, Cibulka, M., Enseki, K. R., Gentile, J. T., MacDonald, C. W., Kollmorgen, R. C., & Martin, R. L. (2025). Ból biodra i deficyty ruchomości - choroba zwyrodnieniowa stawów biodrowych: Revision 2025. The Journal of orthopaedic and sports physoterapia, 55(11), CPG1-CPG31. https://doi.org/10.2519/jospt.2025.0301.

Anibal Vivanco
NOWE ARTYKUŁY NA BLOGU W TWOJEJ SKRZYNCE ODBIORCZEJ
Subskrybuj teraz i otrzymuj powiadomienia po opublikowaniu najnowszego artykułu na blogu.




