Częstość występowania przypadkowych nieprawidłowości w obrębie stożka rotatorów i implikacje dla rutynowego obrazowania barku

Wprowadzenie
Obecnie wielu klinicystów zdaje sobie sprawę, że zmiany obserwowane za pomocą rezonansu magnetycznego nie zawsze są skorelowane z bólem. Już w 1994 r. Jensen i wsp. wykazali, że kręgosłup lędźwiowy osób bezobjawowych często wykazuje wybrzuszenia i wypukliny dysków. Zostało to później potwierdzone przez Brinjikji i wsp. 2015. W 1998 r. Matsumoto i wsp. byli w stanie wykazać, że osoby bezobjawowe również miały wysoki wskaźnik nieprawidłowości w obrębie kręgosłupa szyjnego. W 2008 roku podobne odkrycia pojawiły się w odniesieniu do kolana, gdy Englund i wsp. wskazali na dużą liczbę przypadkowych zmian łąkotki w badaniu MRI kolana u osób w średnim i starszym wieku. Późniejsze badania przeprowadzone przez Okada i wsp. (2019) stwierdził po 10-letniej obserwacji, że w kręgosłupie piersiowym zmiany dyskowe były również powszechne u osób bez bólu. Odkrycia te doprowadziły do lepszego zrozumienia wpływu starzenia się i rozwoju związanych z wiekiem zmian w kręgosłupie.
Większość tych badań dotyczyła kręgosłupa. Przeprowadzono znacznie mniej badań w innych regionach ciała. Na przykład podobne badania przeprowadzono na ten temat w przypadku barku, ale były one słabsze metodologicznie, co wynikało z mniejszej pewności. W związku z tym obecne badanie miało na celu określenie częstości występowania przypadkowych nieprawidłowości stożka rotatorów w powszechnej próbie osób bezobjawowych, biorąc pod uwagę potrzebę solidnych dowodów.
Metody
To przekrojowe badanie obserwacyjne zostało przeprowadzone w Finlandii w latach 2023-2024 i objęło uczestników badania Zdrowie 2000, które jest ogólnokrajowym reprezentatywnym badaniem podłużnym prowadzonym w Finlandii od 2000 roku. Kohorta ludzi jest obserwowana podłużnie, a ich dane służą jako ważne źródło epidemiologii.
Uczestnicy objęci tym badaniem zostali wylosowani z ankiety Zdrowie 2000 i musieli mieć maksymalnie 75 lat w momencie włączenia do badania. Wymagane było, aby uczestnicy mieli dostęp do jednego z pięciu szpitali uniwersyteckich w celu uzyskania rezonansu magnetycznego (MRI).
Uczestnicy, którzy wyrazili zgodę na udział w tym badaniu, przeszli standaryzowaną ocenę historii medycznej i objawów barku, zarówno za pomocą kwestionariuszy, jak i ustrukturyzowanego wywiadu. Zapytano ich, czy w ciągu ostatniego tygodnia doświadczali objawów barku trwających dłużej niż 24 godziny (uporczywych lub przerywanych). Na podstawie ich odpowiedzi uczestnicy zostali sklasyfikowani jako bezobjawowi lub objawowi. Historia objawów barku w przeszłości została uzyskana od wszystkich uczestników.
Ponadto dokonano oceny bólu i funkcji barku za pomocą wskaźnika bólu i niepełnosprawności barku (SPADI), stałej oceny barku Murleya i subiektywnej oceny barku. Ta ostatnia to pytanie, w którym uczestnik proszony jest o ocenę ogólnej funkcji barku w zakresie od 0 do 100%, przy czym 0 oznacza "brak funkcji", a 100 oznacza w pełni sprawny (normalny) bark.
Następnie pacjenci zostali poddani badaniu klinicznemu przez chirurga barku i łokcia. Dopiero potem uzyskano obrazy MRI. Obrazy zostały ocenione niezależnie przez 2 z 3 radiologów przy użyciu standardowych formularzy oceny. Ci radiolodzy byli ślepi na informacje demograficzne i badania kliniczne.
Każde z czterech ścięgien stożka rotatorów (supraspinatus, infraspinatus, subscapularis i teres minor) zostało ocenione osobno przy użyciu klasyfikacji Zlatkina. Klasyfikacja Zlatkina.
- The criteria for classifying each tendon's status were:
- Tendinopatia: Wskazuje na to wzrost sygnału i/lub niejednorodność w sekwencjach MRI wrażliwych na płyny.
- Częściowe -Rozerwanie częściowej grubości (PTT): Interpretowane jako wypełniony płynem ubytek tkanki ścięgna obejmujący powierzchnię lub przyczep ścięgna na więcej niż dwóch kolejnych obrazach.
- Rozerwanie pełnej grubości (FTT): Wymagane uszkodzenie obejmujące obie powierzchnie ścięgna, łączące przestrzeń podbarkową ze stawem ramienno-łokciowym.
- Normalny: Nie zaobserwowano żadnych nieprawidłowości.
- Overall Bark Classification:
- Wynik badania MRI dla każdego barku został sklasyfikowany na podstawie najpoważniejszej nieprawidłowości wykrytych w którymkolwiek z czterech poszczególnych ścięgien stożka rotatorów.
- Skala porządkowa skala dotkliwości została użyta do określenia najpoważniejszego odkrycia:
- Łza pełnej grubości (FTT) (najcięższa)
- Rozdarcie częściowej grubości (PTT)
- Tendinopatia
- Normalne Ścięgno
Do celów obliczenia częstości występowania w przeliczeniu na osobę Stożka Rotatorów w wynikach badania, wykorzystano bark z poważniejszą nieprawidłowością.
Podsumowując ocenę rezonansu magnetycznego, zbadano również nieprawidłowości stawu ramienno-łokciowego i stawu obojczykowo-barkowego, a także głowy długiej ścięgna mięśnia dwugłowego ramienia.
Wyniki
Do badania włączono łącznie 602 uczestników, którzy przeszli kliniczne badanie barku i obustronny rezonans magnetyczny. Próba była równomiernie rozłożona między mężczyzn i kobiety. 110 uczestników (18%) zgłosiło obecne objawy ze strony barku, a w grupie bezobjawowej 294 (60%) zgłosiło wcześniejsze objawy ze strony barku.
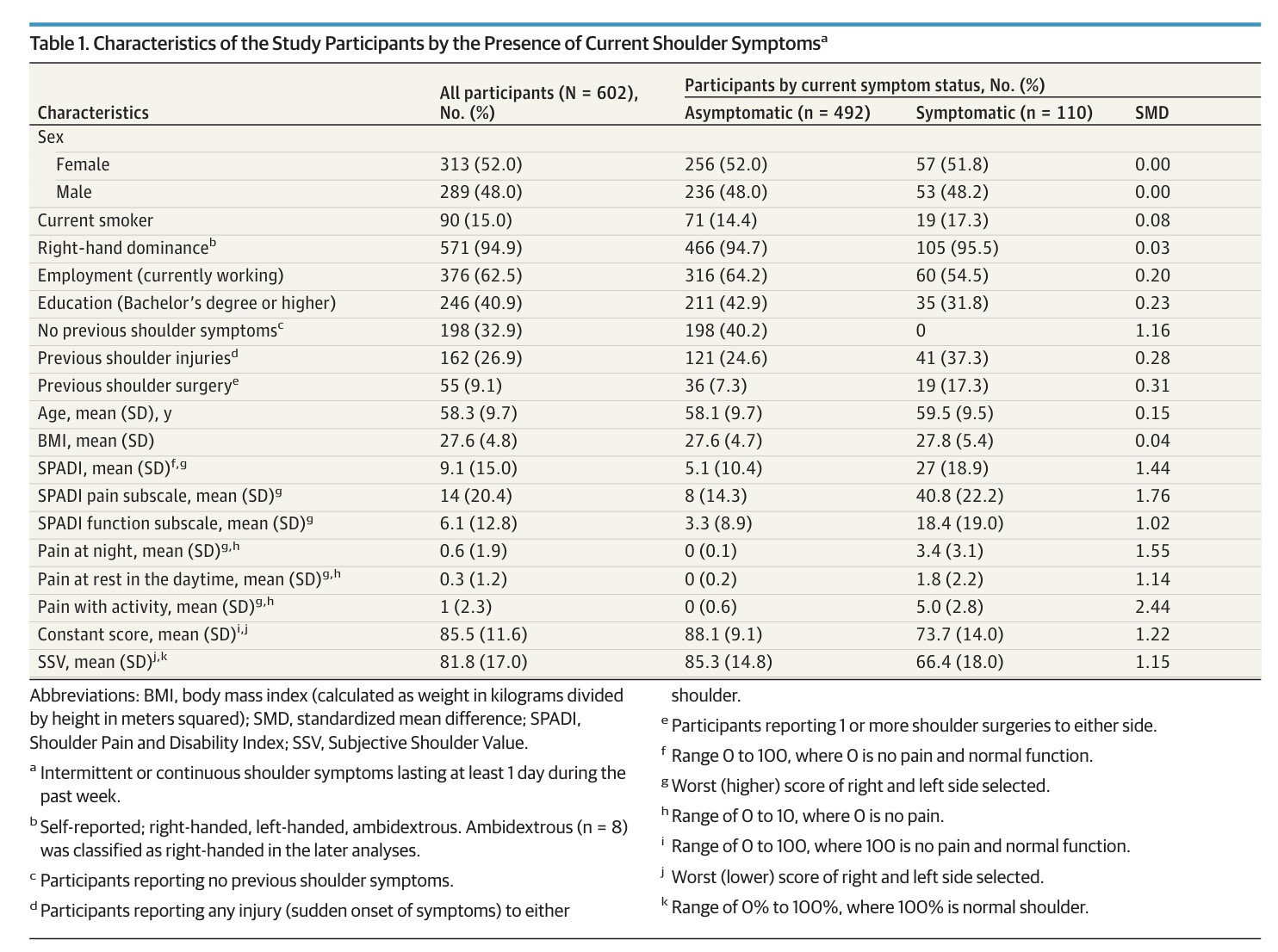
Spośród 602 uczestników badania, rezonans magnetyczny wykazał nieprawidłowości w obrębie stożka rotatorów u 595 (98,7%) osób. U 25% z nich stwierdzono tendinopatię, u 62% naderwanie częściowe, a u 11% naderwanie pełnej grubości.
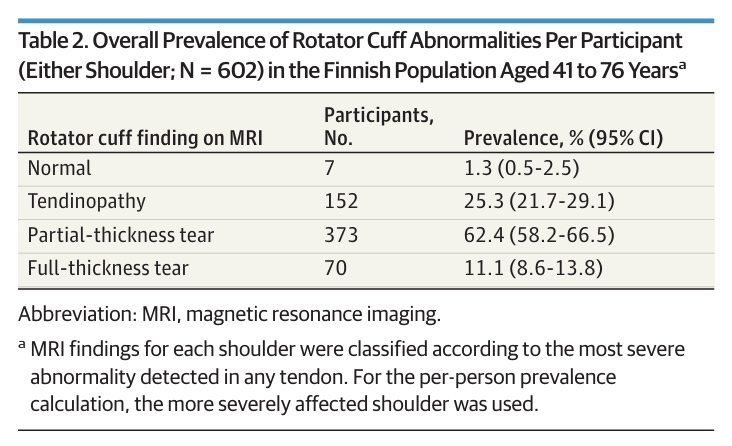
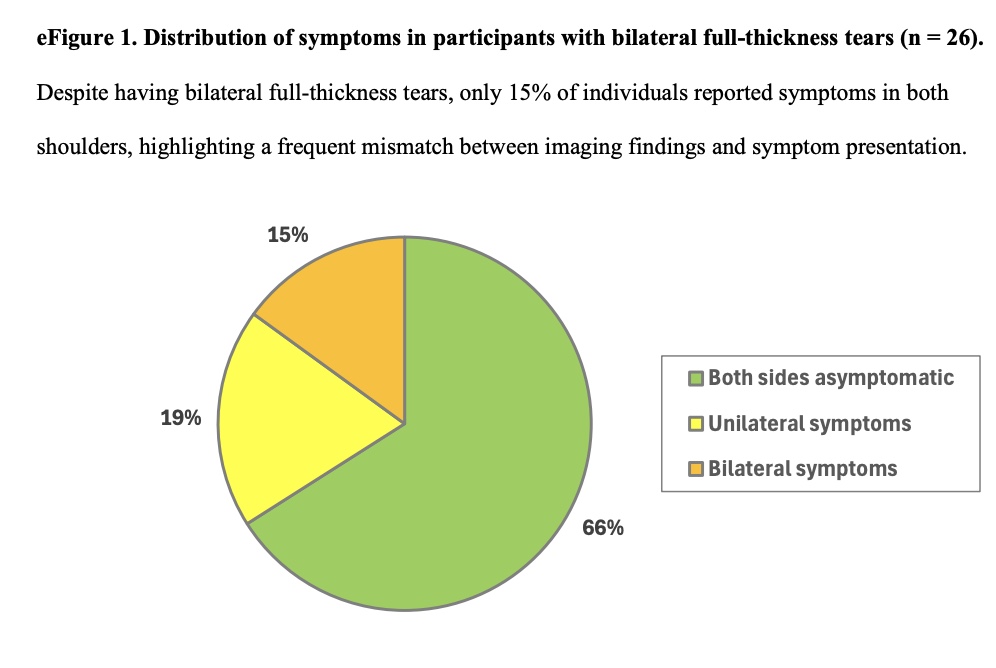
Częstość występowania nieprawidłowości była powszechna w przypadku ścięgna supraspinatus (590 - 98%), a następnie infraspinatus (517 - 86%), subscapularis (499 - 83%) i teres minor (68 - 11%). Obecność naderwania częściowego lub pełnej grubości była częstsza w barku dominującym. Spośród 70 uczestników z naderwaniami pełnej grubości, 26 (37%) miało naderwania obustronne.
Autorzy byli w stanie wykazać wyraźną, związaną z wiekiem progresję częstości występowania nieprawidłowości w obrębie stożka rotatorów. Młodsi pacjenci mieli łagodniejsze wyniki, podczas gdy starsi uczestnicy mieli bardziej zaawansowane nieprawidłowości (naderwania częściowe lub pełnej grubości). U młodszych osób tendinopatia była bardziej powszechna, podczas gdy naderwania częściowe lub pełnej grubości stały się bardziej powszechne w grupie wiekowej 55 lat i starszej.
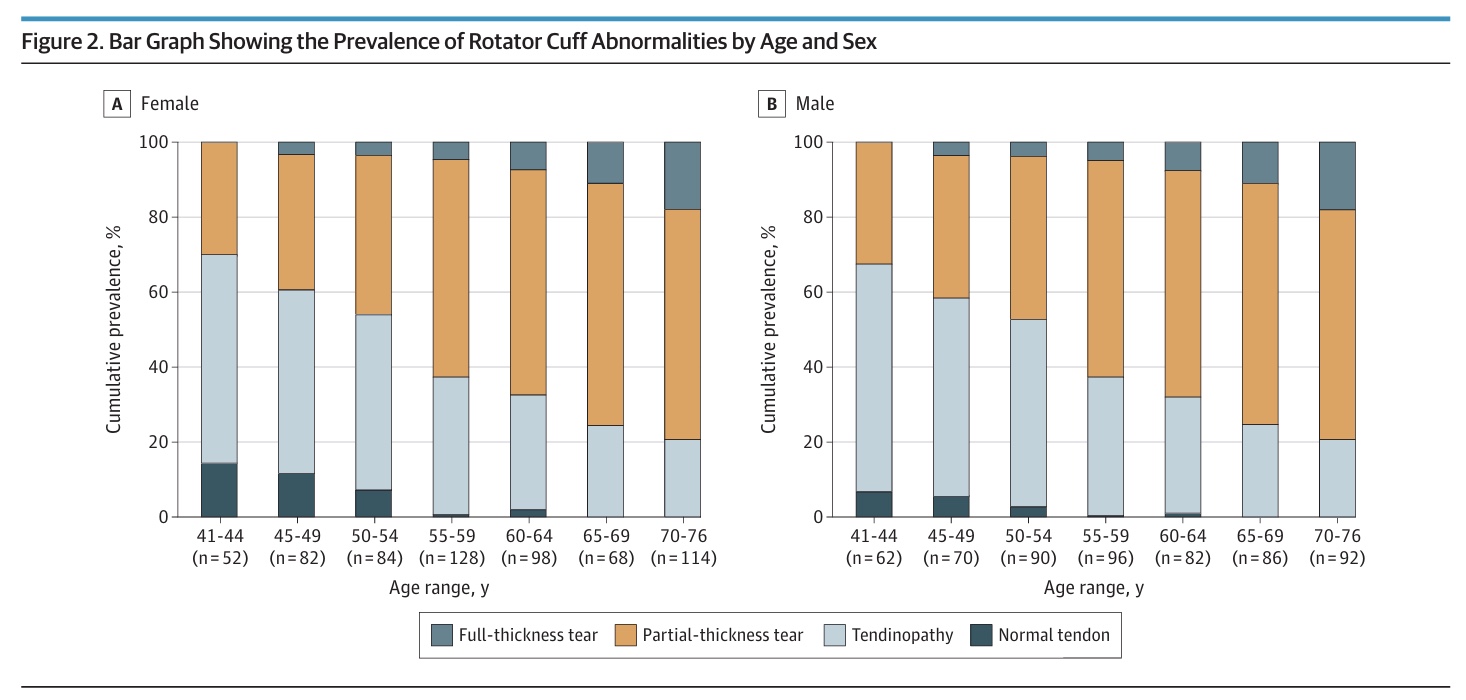
Gdy zbadano powszechną częstość występowania nieprawidłowości stożka rotatorów w objawowych i bezobjawowych barkach, autorzy stwierdzili, że spośród 1204 barków 1076 (90,6%) było bezobjawowych, a 128 (10,4%) objawowych. Nieprawidłowości w obrębie stożka rotatorów zaobserwowano u 96% bezobjawowych barków i u 98% objawowych barków. Doprowadziło to do powszechnej różnicy występowania wynoszącej 1,8% (95% CI -2,9% do 4,7%). Częstość występowania tendinopatii i naderwań częściowej grubości była podobna u osób z objawami i bezobjawowych. Łąkotki pełnej grubości występowały częściej w objawowych barkach (14,6%) w porównaniu z bezobjawowymi barkami (6,5%), co prowadzi do istotnej różnicy w częstości występowania wynoszącej 8,1% (95% CI 1,8% do 15,1%).
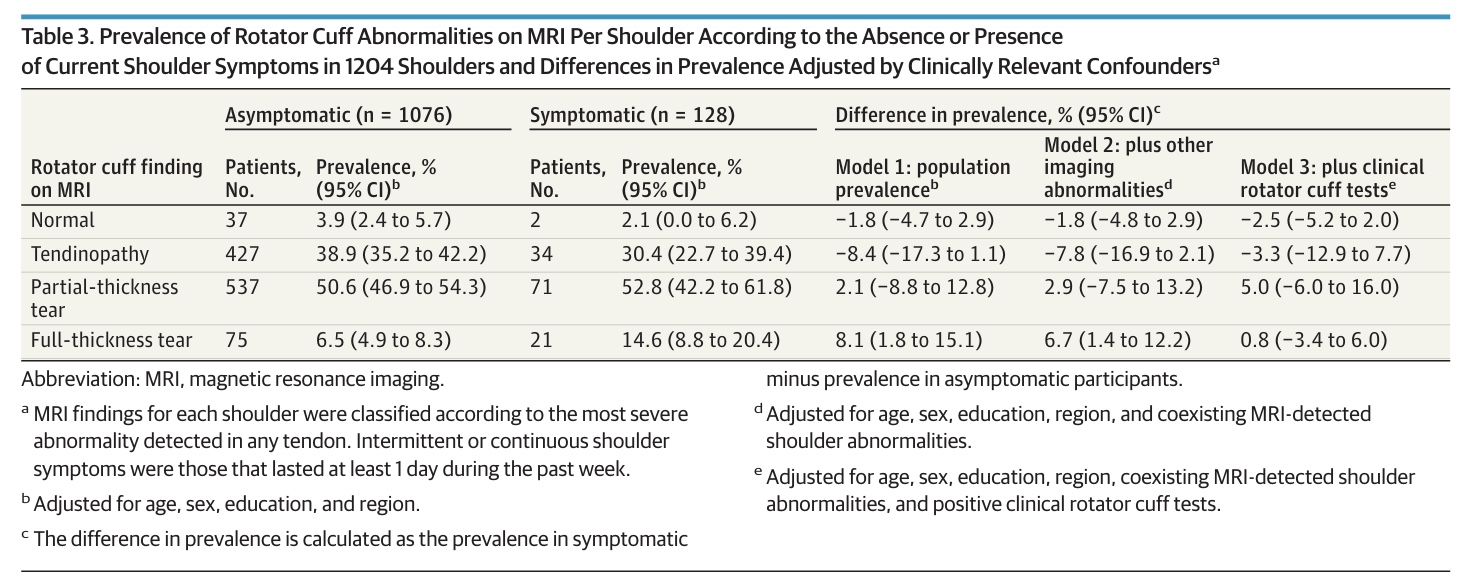
U 70 osób stwierdzono dziewięćdziesiąt sześć naderwań pełnej grubości. Spośród nich 26 uczestników miało obustronne łzy pełnej grubości. Spośród 96 uszkodzeń pełnej grubości, 75 (78%) zidentyfikowano w bezobjawowych barkach. Spośród 26 uczestników z obustronnymi naderwaniami pełnej grubości, 17 (66%) nie zgłaszało żadnych objawów w żadnym z barków, a 5 (19%) zgłaszało objawy tylko w 1 barku.
Co ważne, po skorygowaniu o 2 klinicznie istotne potencjalne czynniki zakłócające (obecność nieprawidłowości w obrazowaniu innych struktur barku i pozytywne wyniki klinicznych testów stożka rotatorów), różnica w częstości występowania pełnej grubości między uczestnikami bezobjawowymi i objawowymi nie była już obserwowana (różnica w częstości występowania 0,8% przy 95% CI -3,4% do 6,0%). Również uwzględnienie wielkości łez nie zmieniło tego wyniku.
U uczestników z wcześniejszym wywiadem objawów barku (418) i bez (658), częstość występowania łez pełnej grubości była bardziej powszechna u osób z wcześniejszym wywiadem.
Pytania i przemyślenia
W tekście pojawia się pozorna sprzeczność, gdy autorzy stwierdzają: "Rozerwania pełnej grubości występowały częściej w objawowych barkach (14,6%) niż w bezobjawowych barkach (6,5%). Co ważne, 78% (75 z 96) zaobserwowanych rozdarć pełnej grubości zostało zidentyfikowanych w bezobjawowych barkach." Nie jest to jednak sprzeczne:
- Grupa bezobjawowa (1076 barków) jest około 8,4 razy większa niż grupa objawowa (128 barków). Ponieważ sama wielkość grupy bezobjawowej jest tak duża, nawet niska częstość występowania (6,5%) daje wyższą bezwzględną liczbę rozdarć pełnej grubości niż wyższa częstość występowania (14,6%) w znacznie mniejszej grupie objawowej.
- To drugie stwierdzenie jest głównym wnioskiem z badania: Podczas gdy rozdarcia pełnej grubości są bardziej prawdopodobne, jeśli pacjent ma ból, zdecydowana większość rozdarć pełnej grubości, które można znaleźć na MRI w ogólnej populacji, jest całkowicie przypadkowa i nie powoduje objawów.
- Łącznie rozdarcia pełnej grubości znaleziono: 96
- bezwzględna liczba bezobjawowych rozdarcia pełnej grubości: 75
- bezwzględna liczba objawowych rozdarć pełnej grubości: 21
- Proporcja: 75/96 = około 78%
Patrząc na pierwsze stwierdzenie, gdybyś losowo wybrał 100 osób z bólem i 100 osób bez bólu, znalazłbyś dwa razy więcej rozdarć pełnej grubości w grupie z bólem. Wygląda na to, że rozdarcia pełnej grubości są rzeczywiście związane z objawami. ALE, liczba bezwzględna ujawnia, że 78% zaobserwowanych rozdarć pełnej grubości zostało zidentyfikowanych w bezobjawowych barkach. Po otrzymaniu raportu z rezonansu magnetycznego wykazującego rozdarcie pełnej grubości należy zadać sobie pytanie: "Jak często w ogólnej populacji występuje to znalezisko bez powodowania objawów?" Odpowiedź brzmi "przez większość czasu", ponieważ 78% wszystkich rozdarć pełnej grubości w tym badaniu było cichych.
Z realistycznego punktu widzenia nie jest zaskakujące, że wiele osób wykazuje przypadkowe nieprawidłowości stożka rotatorów w badaniu MRI. Pomyśl o tym: wszyscy uczyliśmy się z podręcznika doskonałej anatomii, ale nikt z nas nie dowiedział się, jak rosnący wiek zmienia "idealną" anatomię. Oznaczanie zmian widocznych w MRI jako naderwania, wady lub patologia nie zawsze jest wiarygodne, o czym świadczy wysoka częstość występowania przypadkowych nieprawidłowości w obrębie stożka rotatorów w tej bezobjawowej próbie populacji ogólnej. Wystarczy pomyśleć o tym przykładzie:
Przebadano grupę osób w wieku od 41 do 76 lat. Podobnie jak naderwanie stożka rotatorów, siwe włosy są oznaką normalnego, związanego z wiekiem zwyrodnienia. Jest to oczekiwane i prawie gwarantowane wraz z wiekiem. Pojawienie się siwych włosów jest widoczną oznaką starzenia się organizmu. Nie oznacza to, że twoje włosy są "zniszczone" lub że powinieneś się martwić za każdym razem, gdy je zobaczysz. Jest to po prostu zmiana w stosunku do "idealnego" obrazu głowy z lat 20-tych. To samo, co dzieje się z Twoimi włosami, dzieje się wewnątrz Twojego barku. Badanie pokazuje, że u 50-letniej osoby szansa, że jej rezonans magnetyczny wykaże jakąś nieprawidłowość w obrębie stożka rotatorów, wynosi prawie 99%. Jest to zmiana strukturalna, która doskonale wyjaśnia, że ciało się starzeje, ale nie oznacza automatycznie:
Jest to źródło bólu, bark jest "uszkodzony" lub "złamany" lub należy zaprzestać używania ramienia. Znalezienie łzy na MRI jest w zdecydowanej większości przypadków przypadkowym odkryciem.
Kiedy siwe włosy nie są problemem, ale skóra głowy pod włosami jest poważnie podrażniona, krwawi lub jest zainfekowana. Kolor włosów jest nieistotny; najważniejszy jest problem skórny.
- Zerwanie pełnej grubości nie jest problemem, ale funkcja barku jest poważnie upośledzona. Pacjent ma zgodne, pozytywne wyniki testów klinicznych (np. silne osłabienie przy określonych ruchach lub intensywny ból przy obciążeniu ścięgna). Działanie: Zerwanie jest teraz istotne klinicznie, ponieważ jest powiązane z problemem funkcjonalnym, który można przetestować.
Oczywiście dotyczy to wolno pojawiających się zmian. W przypadku nagłego urazu o wysokiej energii, takiego jak upadek, może to oczywiście prowadzić do ostrego urazowego rozdarcia. Ale nie o to chodziło w tym badaniu. Krótko mówiąc, należy przenieść uwagę z obrazu (MRI) na wyniki pacjenta (badanie kliniczne). Łza bez bólu to siwy włos. Rozdarcie, które powoduje głębokie osłabienie i ból podczas ruchu jest klinicznie istotnym problemem.
Tendinopatia występowała częściej u młodszych osób, a wraz z wiekiem częstość występowania tendinopatii stawała się mniejsza, podczas gdy z drugiej strony częstość występowania naderwań o częściowej grubości rosła. Czy tendinopatia jest prekursorem gorszych wyników w przyszłości? Jest to coś, czego nie możemy powiedzieć, patrząc na to badanie, ponieważ wykorzystano w nim projekt przekrojowy, w którym analizowano tylko jedną migawkę w czasie, a ludzie nie byli obserwowani podłużnie. Ale moim zdaniem może to być istotne pytanie dla kolejnego badania.
Porozmawiaj ze mną
To, co naprawdę wyróżniało się w tym badaniu, to dostosowanie do zmiennych zakłócających. Budując trzy hierarchiczne modele, badanie dostosowuje się do czynników demograficznych (takich jak wiek) i innych nieprawidłowości w obrazowaniu (ponieważ ból może wynikać ze źródeł poza stożkiem rotatorów), a także testów klinicznych, co prowadzi do znacznie większej pewności dowodów w porównaniu z wcześniejszymi słabszymi metodologicznie badaniami.
Jak powinniśmy interpretować te wyniki? Jako fizjoterapeuta powinieneś zawsze być w stanie odnieść obrazy do dolegliwości pacjenta, a tym samym powinieneś być już świadomy ryzyka wystąpienia nieprawidłowości. Na przykład u 50-letniej osoby z populacji ogólnej prawdopodobieństwo wystąpienia nieprawidłowości w obrębie stożka rotatorów wynosi prawie 99% (595 z 602 barków w populacji ogólnej w wieku 41-76 lat, co daje 98,7%). To po prostu normalne starzenie się.
Kiedy pacjent odczuwa ból, nie można po prostu zrzucić winy za łzę na rezonans magnetyczny. Badanie pokazuje, że różnica w poważnych rozdarciach między osobami z bólem i bez niego znika, gdy tylko uwzględni się wyniki własnego badania klinicznego (takie jak ból przy określonych ruchach). Innymi słowy: Badanie kliniczne jest ważniejsze niż zdjęcie". To samo dotyczy obecności nieprawidłowości w innych strukturach barku. Fakt, że różnica między łzami pełnej grubości stała się nieistotna po dostosowaniu, silnie sugeruje, że początkowy związek pełnej grubości z bólem był w rzeczywistości efektem zakłócającym.
- Osoby z naderwaniami pełnej grubości, które również zgłaszały ból, były bardziej narażone na inne problemy strukturalne (takie jak choroba zwyrodnieniowa stawów barkowo-obojczykowych, choroba zwyrodnieniowa stawów ramiennych lub nieprawidłowości obrąbka stawowego) niż osoby, które miały naderwania pełnej grubości, ale nie odczuwały bólu. Tak więc, ból był prawdopodobnie spowodowany przez te inne struktury (lub ich kombinację), a rozdarcie pełnej grubości było jedynie współistniejącym, przypadkowym odkryciem. Rozerwania na całej grubości były "winne przez asocjację", dopóki badacze nie wyizolowali statystycznie prawdziwych winowajców.
- To samo dotyczyło pozytywnych wyników testów klinicznych stożek rotatorów. Pacjent z rozdarciem pełnej grubości, który odczuwał ból, miał większe prawdopodobieństwo uzyskania pozytywnego wyniku w badaniu klinicznym niż pacjent z rozdarciem pełnej grubości, który nie odczuwał bólu. Oznacza to, że badanie kliniczne jest lepszym predyktorem obecnego bólu niż badanie obrazowe.
Przesłania na przyszłość
Prawie każda osoba w wieku powyżej 40 lat ma jakąś formę nieprawidłowości lub naderwania stożka rotatorów. U 50-latka szansa, że coś pojawi się na MRI, wynosi prawie 99%. Jest to po prostu normalna, związana z wiekiem zmiana, a nie diagnoza choroby. Nieprawidłowość stożka rotatorów na MRI jest w większości przypadków wewnętrznym odpowiednikiem siwego włosa. Potwierdza ono starzenie się organizmu, ale nie powoduje bólu. Należy zwrócić uwagę na "siwe włosy" tylko wtedy, gdy pacjent ma zgodne, pozytywne testy kliniczne, które wskazują, że funkcja jest poważnie zagrożona. Łza bez bólu to siwy włos; łza z bólem i osłabieniem to klinicznie istotny problem. Badanie dowiodło, że wynik obrazowania traci związek z bólem po uwzględnieniu wyników własnego badania klinicznego. Twoje ręce, twoje obserwacje i twoje specyficzne testy są lepszym predyktorem obecnego bólu niż obraz.
Odniesienie
DWA MITY OBALONE I 3 BOMBY WIEDZY ZA DARMO
Czego uniwersytet nie powie Ci o zespole bolesnego barku i dyskinezie łopatki oraz o tym, jak znacznie podnieść poziom swojej gry na ramieniu bez płacenia ani centa!

