Ortopediske spesialtester er ikke så spesielle! Slik bruker du dem...

I det siste har vi blitt (feilaktig) anklaget av en kjent fysioterapeut på sosiale medier for at vi «klart fremmer ortopedisk spesialtesting». Og ja, for en ekstern seer kan det virke slik, siden YouTube-kanalen vår i utgangspunktet inneholder alle ortopediske tester som finnes der ute. I denne bloggen vil vi forklare vårt standpunkt til ortopedisk spesialtesting, sans og nonsens, og hvordan man faktisk kan bruke dem i praksis!
Hvis du foretrekker å se i stedet for å lese, kan du også sjekke ut videoen vår som dette blogginnlegget er basert på her, som vi allerede publiserte tilbake i 2019:
Hvordan det hele startet
Andreas og jeg startet YouTube-kanalen vår i 2013 da vi var andreårsstudenter. Det opprinnelige målet var å hjelpe førsteårsstudenter med å praktisere ortopedisk vurdering ved å gi dem videoer av høy kvalitet som dekker innholdet vi øvde med dem under veiledningsøktene. Selvfølgelig hadde vi liten erfaring selv, men siden nesten alle ortopediske tester er grundig beskrevet i vitenskapelige artikler, så kunne vi basere videoinnholdet vårt på litteraturen.
Lite visste vi den gang at kanalen vår ville eksplodere i løpet av en så rask tid, og vi ville bli viden kjent som "testgutta". Med økende erfaring og kunnskap ble vi mer og mer klar over begrensningene til de "mektige" spesialtestene. Samtidig gjorde vi det til vår oppgave å lage et omfattende depot som inneholder stort sett alle ortopediske tester av følgende grunner:
- Fysioterapistudenter (og andre yrker) over hele verden må lære og praktisere dem, og vi ønsker å gi dem en pålitelig kilde
- Ved å dekke alle ortopediske tester kan vi gi data om de diagnostiske egenskapene til hver test (i begynnelsen av videoene våre) og forklare hver tests verdi i klinisk praksis. På denne måten kan vi øke bevisstheten om nytten og begrensningene ved hver test.
Hvor gode er egentlig spesielle tester?
I vår e-bok har vi publisert over 300 forskjellige ortopediske fysiske tester eller "spesielle tester". Imidlertid er de fleste av disse testene ikke så spesielle, og det er greit å også snakke om deres begrensninger. Det kommer kanskje som en overraskelse for deg, men jeg og Andreas bruker personlig ikke så mange fysiske tester i praksis, men det kommer vi til om litt.

Hvis vi ser på den kliniske verdien av disse testene, har vi merket nesten to tredjedeler som enten svake eller ukjente. Kun 7 % av alle tester har fått en sterk verdi som en frittstående test. Våre kolleger Chad Cook og Eric Hegedus kommer til en litt strengere konklusjon og fant at kun 4 % av testene de evaluerte har høy klinisk nytteverdi.
Ettersom mange følgere ba om det, har vi laget en YouTube- spilleliste med tester med høy klinisk verdi.
Kun 7 % av alle tester har fått en sterk verdi som en frittstående test
Så hvorfor fungerer de fleste tester så svake? I de fleste tilfeller er spesielle tester bare ikke spesifikke nok til å provosere bare én struktur. I den tomme kantesten er for eksempel 8 andre muskler like aktive som supraspinatus ( Boettcher et al. 2009 ). Så når smerte provoseres, forteller testen ikke nødvendigvis hva kilden er, fordi det kan være hvilken som helst av de aktiverte musklene. Ved siden av at mange tester ikke har blitt evaluert med hensyn til pålitelighet eller nøyaktighet i det hele tatt, inneholder mange nøyaktighetsstudier en høy risiko for skjevhet. Problemet i de fleste tilfeller er at gullstandarden var utilstrekkelig eller studier ble gjort på en retrospektiv måte som angitt av Cook et al. (2017) .
Er spesielle tester ubrukelige?

Er du aktiv på sosiale medier har du sikkert sett at ortopediske tester demoniseres og stemples som ubrukelige. Som ved manuell terapi har pendelen svingt helt i motsatt retning. Problemet som vi ser med spesielle tester (så vel som med manuell terapi forresten) er at forventningene helsestudenter og -tilbydere har fra ortopediske tester er urealistiske. Disse forventningene kan stamme fra måten vi ble undervist i disse testene på skolen: "Du tar en McMurray-test, og i tilfelle den er positiv, har pasienten en meniskriv". I de første skoledagene er fokuset på å lære hvordan man utfører disse testene riktig og ikke så mye på tolkningen av testresultater i lys av diagnostiske studier inkludert sensitivitet, spesifisitet, sannsynlighetsforhold, og så videre. Disse tingene blir ofte dekket senere i en fysios utdanningskarriere (i vårt tilfelle i vår master), og la oss være ærlige: de fleste terapeuter hater statistikk! (Hvis du gjør det, men du ønsker å lære mer om statistikk, sjekk ut dette blogginnlegget !)
Å stille en diagnose er en så kompleks prosess, så hvorfor forventer vi at en spesiell test vil gi oss alle svarene? Det gir ikke mening, men likevel er dette standarden vi sammenlignet spesielle tester mot. Hvis dette var tilfelle, kunne pasienter bare gå på nettet, sjekke ut YouTube-videoene våre og diagnostisere seg selv (noe som dessverre skjer).
I hovedsak er spesielle tester ikke forskjellig fra et spørsmål du stiller under pasienthistorien. Det er en puslespillbrikke som leder deg mot eller bort fra en bestemt hypotese. Som visse spørsmål kan noen tester ha større innflytelse enn andre.
Spesielle tester er bare én puslespillbrikke som leder deg mot eller bort fra en bestemt hypotese
Den diagnostiske prosessen
Så hvordan bør du bruke spesielle tester i praksis og hva gjør vi selv?
Først og fremst må det sies at det er og alltid vil være en viss grad av usikkerhet i din medisinske diagnose som du må lære deg å håndtere i løpet av din karriere som kliniker. Simpkin et al. (2016) har skrevet et flott stykke om dette dilemmaet. Så selv om pasienter alltid ønsker en sikker diagnose, er det ofte ikke mulig og noen ganger heller ikke i seg selv nødvendig på et strukturelt grunnlag.
Hvis du starter din diagnostiske prosess, kan data fra epidemiologiske data være svært nyttige for å veilede deg i en bestemt retning. For eksempel er patellar tendinopati en patologi som er utbredt nesten utelukkende hos unge hoppende menn, mens gluteal tendinopati nesten bare sees hos eldre stillesittende kvinner. Så kunnskap om epidemiologi kan være svært nyttig, og det er derfor vi har inkludert epidemiologisk forskning for hver patologi vi dekker i vårt nettbaserte kurs .
Som et andre trinn vil tegn og symptomer som du spesifikt ber om i løpet av historikken din gjøre en viss diagnose mer eller mindre sannsynlig. Hvis for eksempel en pasient rapporterer en poppende lyd og umiddelbar hevelse i kneet innen 1 time med hemartrose etter en svingende bevegelse i en fotball- eller basketballkamp, blir sjansen for at han eller hun pådro seg en ACL-riv langt mer sannsynlig.
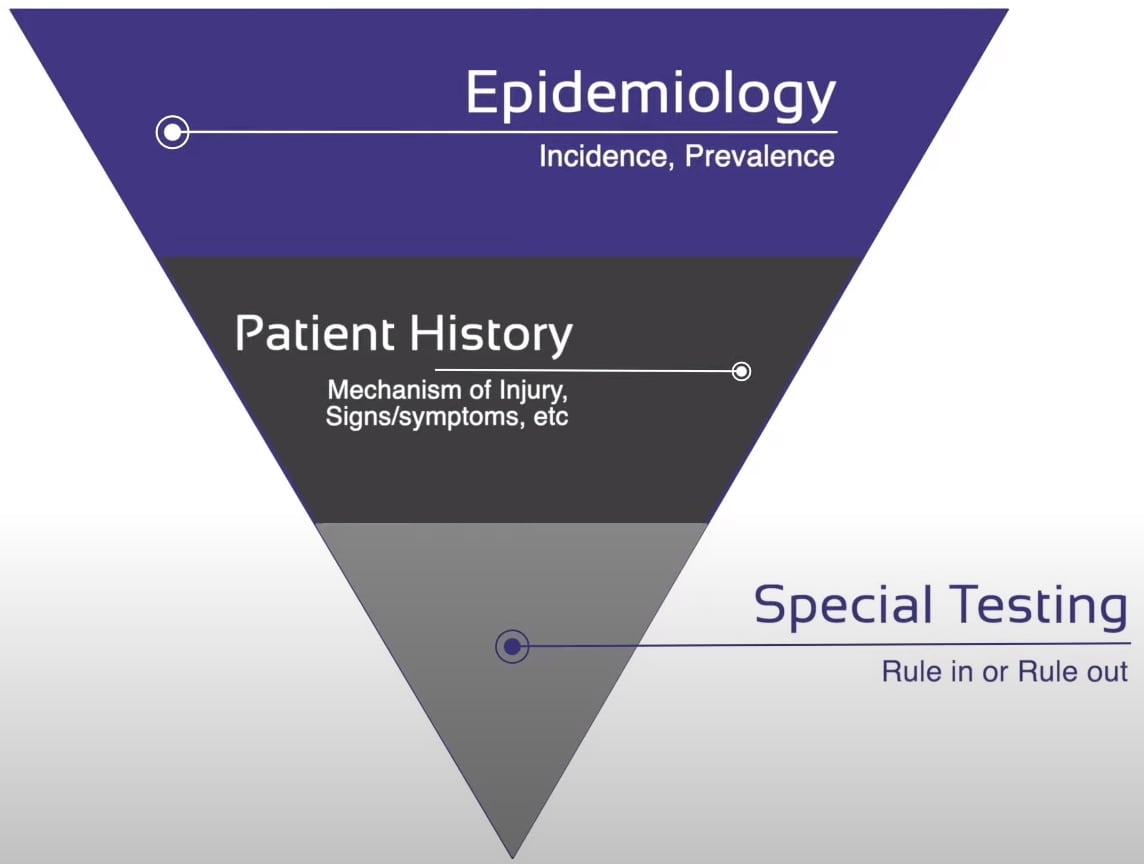
Hvordan man faktisk bruker ortopediske spesialtester
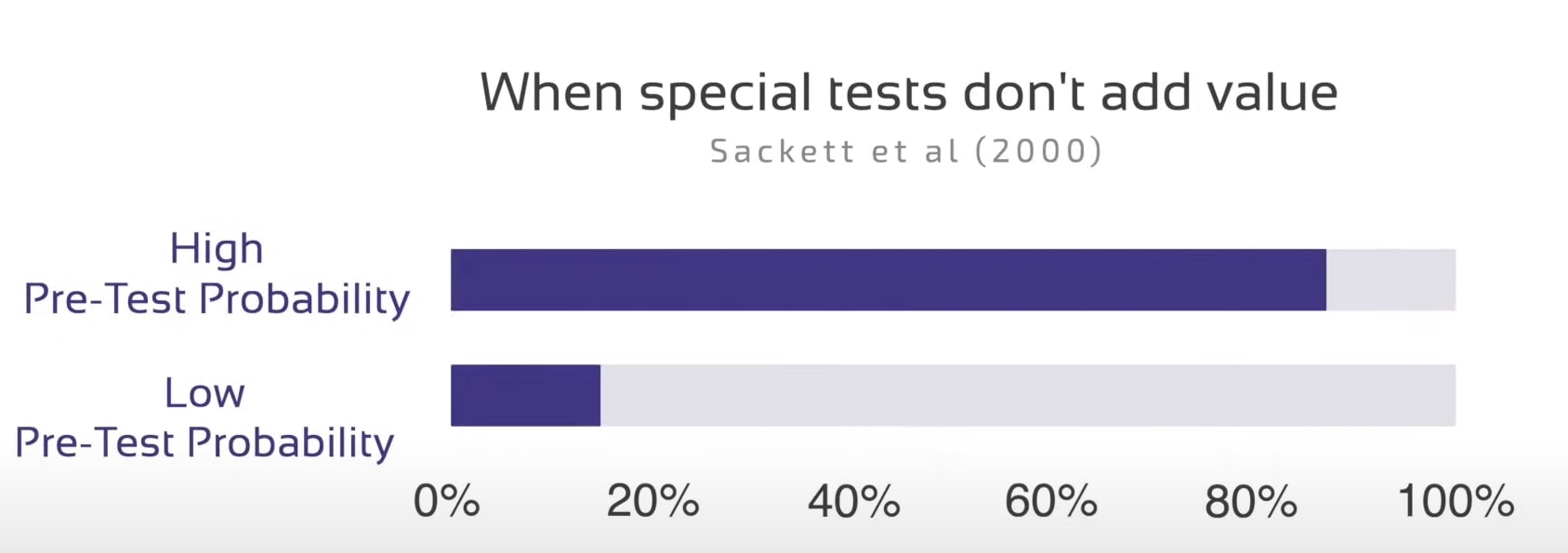
Nå bare som det siste trinnet vil du da prøve å enten ekskludere eller bekrefte diagnosen din med 1 eller flere spesielle tester av minst moderat verdi. Hvis vi følger anbefalingene fra Sackett et al. (2000), gir spesielle tester vanligvis ikke mye verdi hvis du er nesten sikker på en diagnose – si et sted rundt 80 % pluss – eller sikker på fraværet av diagnosen – si 20 % eller mindre. I disse tilfellene trenger vi ofte ikke å teste lenger i det hele tatt. Dette er selvfølgelig svært avhengig av den mistenkte patologien og mye lavere i alvorlige patologier som du definitivt vil utelukke med en screeningtest.
Så hele prosessen fra kunnskap om epidemiologiske data, pasienthistorie og spesiell testing kan sees på som et filter som eliminerer ulike hypoteser i løpet av hvert trinn til du sitter igjen med en hoved-ICD-hypotese og muligens en annen mindre sannsynlig konkurrerende. Hvis du ender opp med å måtte utføre spesielle tester for 5 forskjellige patologier, må du jobbe med kunnskapen din om epidemiologi eller tegn og symptomer for ulike tilstander, slik at du kan filtrere tidligere i prosessen.
Så alle disse spesielle testene gjør, og det de skal brukes til på slutten av den diagnostiske prosessen er å gjøre en ICD-hypotese mer eller mindre sannsynlig. Selv den beste testen er sannsynligvis ubrukelig uten en grundig klinisk resonneringsprosess fra før, og det er grunnen til at selvdiagnostisering basert på et par tester ikke er nyttig og pasienter som ser denne videoen bør se en lokal fysioterapeut eller ta kontakt med vår partner Arjan Elshof fra yourphysio.online .
Jo mer nøyaktig en test er, jo større innvirkning har den på sannsynligheten, eller med andre ord, jo bedre er det å inn- eller ekskludere tilstanden. Av denne grunn er det viktig å ha kunnskap om sens og spesifikasjoner, og enda bedre sannsynlighetsforholdene for testene du bruker. Som vi har nevnt at bare noen få tester har høy nøyaktighet, så er det tilrådelig å bruke testklynger i stedet for frittstående tester.
En siste ting: Ikke fokuser bare på hypoteser på et ICD- eller patologinivå, men lag også hypoteser for å evaluere modifiserbare faktorer på et funksjonelt, psykososialt eller miljømessig nivå som skissert i ICF-modellen ... tenk på RPS-skjemaet. For eksempel er ikke en ICD-diagnose av hofte-OA direkte veiledning for behandlingsbeslutningen din, men snarere vurderingen av frykt for bevegelse, redusert hofteabduksjonsstyrke, passiv hofteekstensjon og svekket balanse for eksempel.
Ortopedisk fysioterapi av øvre og nedre ekstremiteter
Øk kunnskapen og ferdighetene dine om de 23 vanligste ortopediske i øvre og nedre lemmer
Konklusjon
For å oppsummere det: Forventninger til ortopediske tester er urealistiske. De fleste spesialtester er ikke spesielle i det hele tatt og er ganske svake provokasjonstester. De har sin plass, men kunnskap om epidemiologi og god pasienthistorie er langt viktigere i de fleste tilfeller.
Tusen takk for at du leste!
Kai

Kai Sigel
Medgründer av Physiotutors
NYE BLOGGARTIKLER I INNKASSEN DIN
Abonner nå og motta et varsel når den siste bloggartikkelen er publisert.





