5 grunner til at du bør være forsiktig med å bruke kliniske prediksjonsregler i praksis

Ottawa ankelreglene er det klassiske eksemplet på hvor flott en enkel klinisk prediksjonsregel kan forbedre klinisk praksis. Det er imidlertid mange utfordringer og barrierer for hvorfor du bør være forsiktig med å bruke kliniske prediksjonsregler i praksis. I denne bloggartikkelen vil vi diskutere hvilke problemer HLR-er står overfor:
Kliniske prediksjonsregler (HLR) er matematiske verktøy som er ment å veilede klinikere i deres daglige beslutningstaking. HLR er opprettet ved hjelp av multivariate statistiske metoder, er designet for å undersøke prediksjonsevnen til utvalgte grupperinger av kliniske variabler. Kliniske prediksjonsregler kan best klassifiseres i tre distinkte grupper: diagnostiske, prognostiske og preskriptive. Studier som fokuserer på prediktive faktorer knyttet til en spesifikk diagnose er kjent som diagnostiske HLR. Kliniske prediksjonsregler som er utformet for å forutsi et utfall som suksess eller fiasko, anses som prognostiske. Kliniske prediksjonsregler designet for å målrette de mest effektive intervensjonene er identifisert som foreskrivende. Fordelen deres er at de kan hjelpe klinikere med å ta raske beslutninger som normalt kan være underlagt underliggende skjevheter.
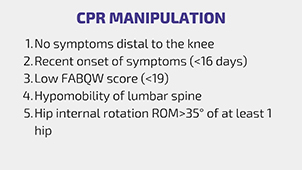
Et eksempel på en prediktiv HLR, som vi vil referere til i denne videoen, er HLR til Flynn et al. (2002) for suksessen med lumbal manipulasjon: Hvis 3 eller flere av de følgende 5 elementene er til stede, økes sannsynligheten for suksess med manipulasjon med en faktor på 2,6, med 4+ eller mer med en faktor på 24. Disse faktorene er: ingen symptomer distalt for kneet, symptomdebut kortere enn 30 dager, en FABQ-score <19, hypomobilitet i korsryggen og hofte indre rotasjon på mer enn 35 grader i minst én hofte.
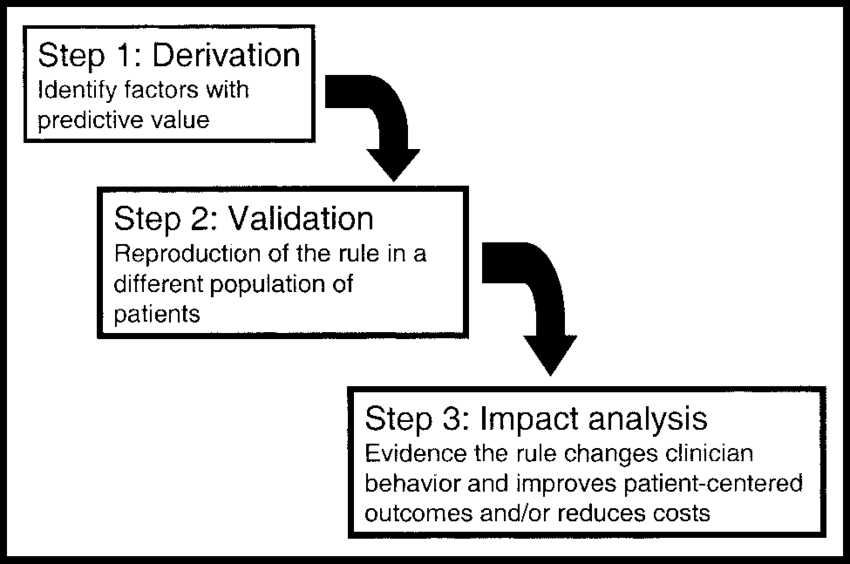
HLR-er må gjennomgå 3 stadier før full implementering i en klinisk setting:
- Avledning: I denne fasen utledes HLR ved hjelp av multivariate statistiske metoder for å undersøke prediksjonsevnen til utvalgte grupperinger av kliniske variabler.
- Validering: HLR testes i en lignende klinisk setting (som kalles intern validering), deretter testes HLR og deretter en annen klinisk setting (som kalles ekstern validering)
- Påvirkning: Måling av nytten av regelen i klinisk setting i form av kost-nytte, pasienttilfredshet, tid/ressursfordeling osv. testes vanligvis i randomiserte kontrollerte studier
Det siste trinnet vil være implementeringsfasen der det oppnås bred aksept og vedtak av regelen i klinisk praksis.
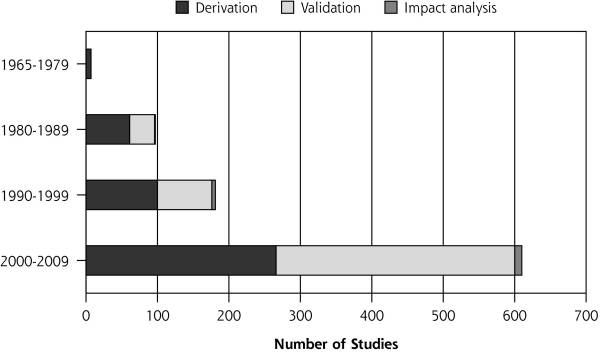
Av 434 kliniske prediksjonsregler har bare 54,8 % blitt validert og bare 2,8 % hadde gjennomgått konsekvensanalyse
Keogh et al. (2014) har funnet 434 individuelle regler frem til år 2014. Bare 54,8 % av dem hadde blitt validert og bare 2,8 % hadde gjennomgått konsekvensanalyse. De fleste av studiene ble utført innen kardiovaskulære og luftveissykdommer etterfulgt av muskel- og skjelettområdet.
Så det første forbeholdet her er at selv om det er mange HLR, har mange av dem ikke blitt validert, enn si har gjennomgått konsekvensstudier, og vi kan dermed ikke si om bruk av dem vil forbedre klinisk praksis. Flynns HLR er en av de få prediktive HLR-er vi kjenner som har blitt vellykket validert to år senere av Childs et al. (2004) i en randomisert kontrollert studie. De fant at oddsen for et vellykket resultat av pasienter som var positive på HLR med 4 av 5 elementer sammenlignet med pasienter som var negative på regelen og fikk trening var 60,8.
I likhet med HLR til Flynn og kolleger, er de fleste kliniske prediksjonsregler som brukes i muskel- og skjelettpraksis prediktiv CPRS. Disse HLR-ene bruker grunnlinjekriterier kalt behandlingseffektmodifikatorer som samles inn fra en fysisk undersøkelse for å informere om hvilken type behandling en pasient fortrinnsvis bør motta. Dessverre er det andre potensielle fallgruver ved regler for kliniske spådommer, som Haskins og Cook (2016) påpekte i en lederartikkel for BJSM:
- Mange enkle, avledede modelleringsmetoder brukt av i mange studier fanger opp prognostiske faktorer, snarere enn foreskrivende faktorer. Reglene identifiserte med andre ord pasienter som uansett kom til å bli bedre, uavhengig av behandlingen de fikk. Hvis vi tar HLR av Flynn igjen, er en varighet av symptomene mindre enn 30 dager eller ingen symptomer distale til kneet og et lavt nivå av fryktunngåelse generelle positive prognostiske faktorer som favoriserer bedring uavhengig av behandlingen. I virkeligheten er naturhistorien knyttet til disse tegnene og symptomene svært gunstig, noe som betyr at forbedringen ikke vil være assosiert med behandlingen mottatt, men med tiden.
- Mange reseptbelagte HLR inneholder ikke-modifiserbare faktorer som alder, kjønn eller varighet av symptomer som ikke kan endres ved behandling. For å maksimere potensialet til modellen bør prediktorene være medierende faktorer som kan påvirkes av behandling som frykt, katastrofalisering, styrketap eller fleksibilitet
- Et annet viktig poeng er at faktorer som inngår i modellen skal ha høy reliabilitet. Når det gjelder Flynn HLR, er en faktor i modellen "hypomobilitet i korsryggen". En systematisk gjennomgang av van Trijffel et al. (2005) har imidlertid vist at inter-rater reliabilitet i korsryggen bare er dårlig til rettferdig. Dette vil gjøre det vanskelig for ulike vurderere som bruker HLR å bruke samme konklusjon på dette punktet.
- De fleste HLR-er er understyrke på grunn av utilstrekkelige utvalgsstørrelser som fører til ekstremt brede konfidensintervaller som indikerer mangel på presisjon i HLRs prediktive nøyaktighet. I Flynns studie har vi et 95 % konfidensintervall som går fra 4,63 til 139,41 ved 4 eller flere positive elementer. Så effekten av manipulasjonen hos pasienter som skårer positivt på HLR kan være moderat, men kan også være enorm med og oddsratio på 139 i 95 av 100 tilfeller.
Ok, la oss oppsummere grunnene til at vi ikke blindt bør stole på HLR for klinisk praksis: De fleste av HLR-ene har bare blitt utledet, men aldri (vellykket) validert, enn si har nådd klinisk påvirkningsfase. Resultatene i én studie og en bestemt setting kan ikke bare overføres til din kliniske setting. Mange faktorer i en HLR er positive prognostiske faktorer som er assosiert med et gunstig naturlig forløp. Så de pasientene kom til å bli bedre uansett. Til slutt er det viktig at pålitelige og modifiserbare faktorer inkluderes i en modell for å maksimere potensialet, mens studier bør øke prøvestørrelsene for å beskrive effekten av HLR med høyere presisjon.
Manuell terapi-appen (iOS og Android)
Manual Therapy-appen fra Physiotutors rommer over 150 mobiliserings- og manipulasjonsteknikker for muskel- og skjelettsystemet. Videre finner du informasjon om screeningtester for vaskulærsystemet og ligamentøs integritet.
Hvis du ønsker å holde deg oppdatert og bli varslet så snart vi gir ut en ny bloggartikkel, sørg for å abonnere på RSS-feeden vår som vil sende deg varselet om den nye artikkelen rett til innboksen din.
Referanser:
Adams ST, Leveson SH. Kliniske prediksjonsregler. Bmj. 16. januar 2012;344:d8312.
Cook C. Potensielle fallgruver ved kliniske prediksjonsregler.
Chad Cooks bloggartikkel: https://relief.news/2016/09/05/rip-prescriptive-clinical-prediction-rules/
Wallace E, Johansen ME. Kliniske prediksjonsregler: utfordringer, barrierer og løfte.

Kai Sigel
Administrerende direktør og medgründer av Physiotutors
NYE BLOGGARTIKLER I INNKASSEN DIN
Abonner nå og motta et varsel når den siste bloggartikkelen er publisert.





