回旋筋腱板腱炎: 2025年版臨床実践ガイドライン
腱板関連の肩の痛みは、プライマリケアや理学療法クリニックで最もよくみられる筋骨格系の痛みの1つである。 しかし、過剰な医療化、一貫性のない評価戦略、画像診断への依存は依然として蔓延している。
Journal of Orthopaedic & Sports Physical Therapy誌に掲載されたDesmeulesらによる2025年臨床実践ガイドラインは、成人の腱板腱症(RCT)の診断、
、非外科的管理、リハビリテーションについて、包括的でエビデンスに基づいた概説を提供している。 この記事は、2025年ガイドラインの主な更新点と要点についてまとめたもので、臨床医が日々の診療に自信と明瞭さをもって適用できるよう支援するものである。
2025 Clinical Practice Guidelineは、成人の腱板腱症の診断、非外科的管理、リハビリテーションに関する包括的でエビデンスに基づいた概要を提供する。
このガイドラインが重要な理由
理学療法、整形外科、理学医学の専門家からなる国際的なチームによって作成されたこの臨床実践ガイドラインは、システマティックレビュー、患者の参加、厳格な方法論的基準に基づいている。 ケベック・リハビリテーション・ネットワーク(REPAR)、ケベック痛み研究ネットワーク(QPRN)、アメリカ理学療法学会(APTA)の整形外科理学療法アカデミー(AOPT)の支援を受け、世界中の臨床家のために利用可能な最良のエビデンスを集約している。 改訂プロセスには3カ国から8人の患者代表が参加し、このガイドラインはケアを受ける人々の生きた経験と好みも反映している。
エビデンスグレードの説明
臨床実践ガイドラインの各勧告には、支持するエビデンスの強さと確実性を反映したグレードが割り当てられています:
- グレードA- 強いエビデンス: 複数の質の高いランダム化比較試験(RCT)またはシステマティックレビューによって裏付けられている。
- グレードB-中程度のエビデンス: 少なくとも1つの質の高いRCT、またはいくつかの質の低いRCTまたはコホート研究によって支持されている。
- グレードC- 弱いエビデンス: 研究が限られている場合、質の低い単一研究または専門家のコンセンサスに基づく。
- グレードD- 相反する証拠: 研究結果が一致しない。
- グレードE- 理論的/基礎的: 死体、バイオメカニカル、または動物実験に基づく。
- グレードF- 専門家の意見: 経験的エビデンスがなく、ベストプラクティスと臨床的コンセンサスに基づいている。
腱板関連の肩の痛み
Filip Struyfと共に、患者の肩腱板関連の痛みを効果的に管理する自信と専門知識を身につけましょう。 肩の機能を高め、痛みを軽減し、患者の生活の質を向上させるためのツールと知識を身につけることができます。

主な臨床推奨事項
1. 評価と診断
- 包括的主観的病歴(グレードF): 臨床家は、年齢、性別、手の優位性、仕事上の要求、スポーツ活動、薬の使用、併存疾患、心理社会的影響、受傷機序、以前の治療、現在の症状(痛み、可動域[ROM]制限、筋力低下)、患者の目標を考慮した徹底的な病歴聴取を行わなければならない。
- フィジカルアセスメント(グレードF): 変形、筋萎縮、腫脹の検査、能動的/受動的ROMおよび筋力の測定、臨床的推論に基づく触診および特殊検査のオプションが含まれる。 頚椎は、関連痛を除外するためにスクリーニングされるべきである。
- レッドフラッグ (グレードF): 臨床医は、感染症、がん、心血管疾患、全身病変などの重篤な病態をスクリーニングしなければならない。 予後因子(グレードB): 予後に影響する個人的、臨床的、および仕事関連の因子を特定することは、個別のケアプランを導くために推奨される。
- 特殊検査(グレードB): 痛みアークテストは診断の確定に役立つが、Hawkins-Kennedyテストは除外に役立つ。
- 客観的測定(グレードA): ROMは、ゴニオメーター、傾斜計、または検証済みのスマートフォンアプリを使用して測定する。 肩甲骨ROMの信頼性は低く、推奨できない。 筋力検査は、ハンドヘルドダイナモメータを用いて行う。
- 患者報告によるアウトカム評価(グレードA): 痛みと障害を追跡するために、Shoulder Pain and Disability Index (SPADI)やDisabilities of the Arm, Shoulder and Hand (DASH)質問票のような検証され、信頼性が高く、反応の良いツールを使用する。
- 画像診断(グレードF): 初期には使用すべきでない。 保存的治療に12週間以上失敗した後に画像診断が必要な場合は、超音波診断が望ましい。 磁気共鳴画像法(MRI)は日常的には推奨されない。 画像診断の是非について患者と率直に話し合う。
- 紹介(グレードF): 治療開始後 12 週間経過しても症状が持続し、かつ重度の患者は、筋骨格の専門医(例:スポーツ医、リハビリテーション医、整形外科医)に紹介すべきである。
2. 薬理学的治療
- アセトアミノフェン(グレードC): 短期的な痛み緩和には推奨できる。 非ステロイド
- 抗炎症薬(NSAIDs)(グレードB): 短期の痛み管理に有効。
- オピオイド(グレードF/C): 第一選択治療として使用すべきではない。 他の選択肢が有効でないか禁忌である重症例では、短期的治療とみなすことができる。 定期的なリスク再評価が必要である。
- 副腎皮質ステロイド注射(グレードB/C): 短期的な痛み緩和には使用できるが、第一選択ではない。 注射を行う場合は超音波ガイドを推奨する。
- 石灰沈着術(グレードB): 初期治療に反応しない石灰沈着性腱症に推奨。
- 血小板リッチ血漿(PRP)とヒアルロン酸(グレードD/F): 検討可能
3. リハビリテーションの原則
- 教育(グレードC): 臨床家は、患者の状態、活動性の改善、痛みの神経科学、予後、自己管理戦略について患者を教育すべきである。 識字レベルや心理社会的背景に合わせてコミュニケーションを調整する。
- 運動療法(グレードA): 中心的介入。 漸進的なレジスタンストレーニングと運動制御エクササイズを含むべきである。 痛みの許容範囲と患者の目標に基づいて個別に行う。
- 徒手療法(グレードB): 運動と併用することで、短期的に痛みを軽減できる。 テクニックには、軟部組織ワークと関節モビライゼーション/マニピュレーションが含まれる。
- テーピング(グレードD): 短期的に痛みを軽減するために補助的に使用できる。
- 鍼治療(グレードC): 積極的なリハビリと組み合わせることで、さらに短期的な効果が期待できる。
- 衝撃波治療(グレードC): 石灰沈着性腱症に有用。 非石灰化性RCTでは推奨されない。
- レーザー治療(グレードC): 石灰沈着性腱症の痛みを軽減する可能性がある。
- 超音波治療(グレードC/B): 石灰沈着性または非石灰沈着性のRCTでは、有益性が乏しいため推奨されない。
- 人間工学的修正(グレードC): 肩への作業ストレスを軽減するのに役立つかもしれない。
4. スポーツに戻る
- 負荷耐性(グレードF): スポーツ復帰計画は、アスリートが肩と腱板の負荷に耐えられるかどうかに基づいて立てるべきである。
- 成果指標(グレードF): 痛み、障害、復帰準備、機能的パフォーマンスを評価するために有効なツールを使用する。 例えば、スポーツに特化したパフォーマンステストやスポーツ復帰チェックリストなどがある。
概要
2025年腱板腱障害診療ガイドラインは、肩の保存的治療のための明確で包括的な枠組みを提供するものである。 また、患者の病歴と臨床検査に基づく個別評価を優先し、早期の画像診断を避け、可動域と筋力の客観的測定ツールを支持する。 薬理学的介入は能動的リハビリテーションの二次的なものであり、運動療法は回復の礎と位置づけられる。 徒手療法、テーピング、鍼治療などの補助療法は、選択的に考慮してもよい。 また、本ガイドラインは、患者を中心とした教育と、負荷に応じた段階的なスポーツ復帰プログラムの重要性を強調している。 全体として、画像診断や受動的な治療法への依存を減らし、患者に力を与える能動的で、エビデンスに基づいた治療法を行うよう、臨床医に奨励している。
2022年ガイドラインからの変更点
- 2023年10月までのシステマティックレビューの統合
- スポーツ復帰に特化した新しい勧告
- GRADEに適応した方法論を用いた、より明確なエビデンスの評定。
- 患者中心の言葉を強化し、意思決定の共有を優先する。
腱板管理の意思決定ツリー
著者らは、腱板腱症からのリハビリテーションのプロセスにおいて、臨床医をガイドする追加のデシジョンツリーを提供した。
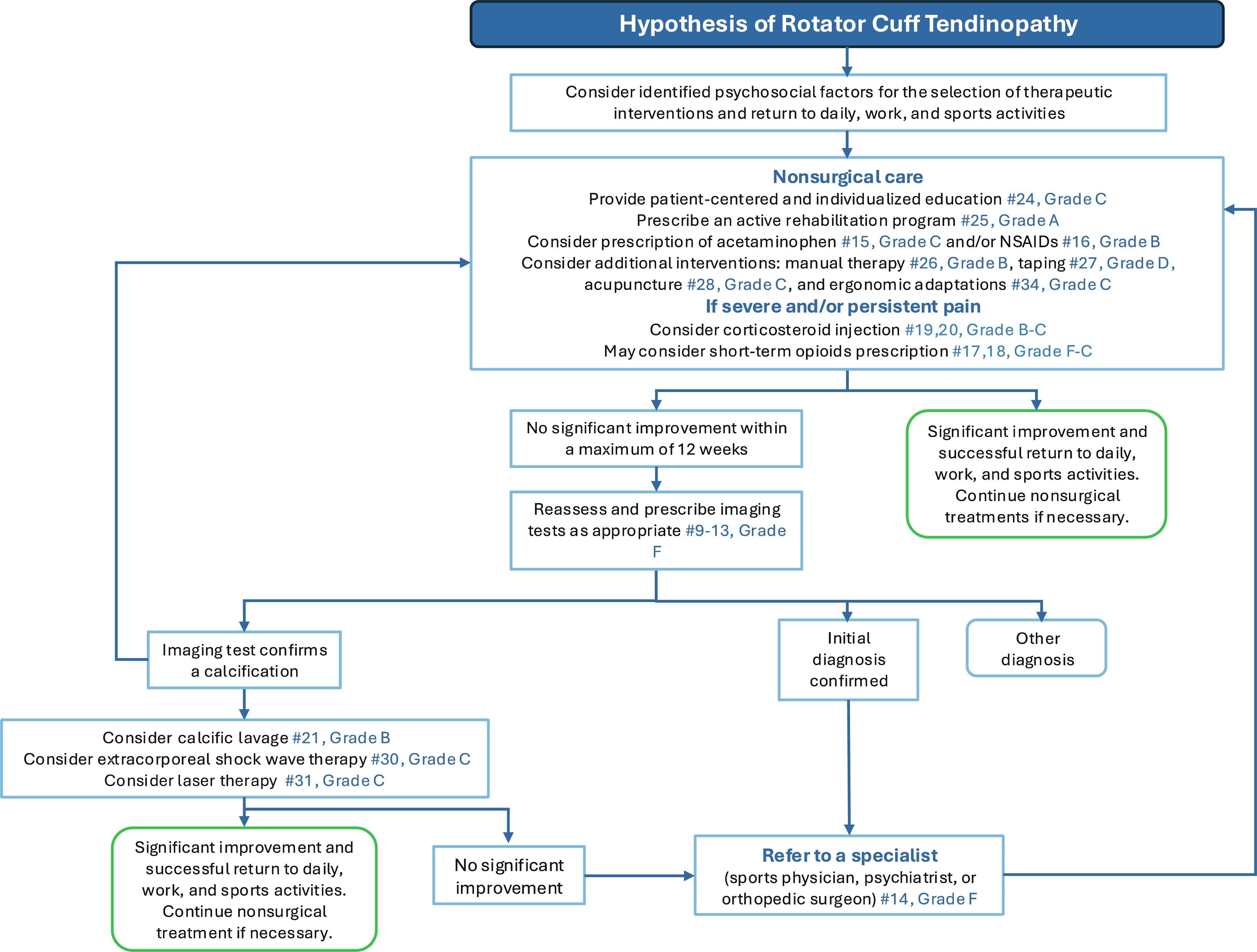
限界と結論
本ガイドラインは広範にわたるが、スポーツ復帰の時期やPRPの有効性など、いくつかの分野ではまだ質の高いRCTが不足している。 治療を個別化し、予後不良のサブグループを特定するためには、さらなる研究が必要である。 2025 年腱板腱障害 CPG は、過剰治療を減らし、臨床転帰を改善する、エビデンスに基づいた患者中心のアプローチを提供する。 これらの推奨事項に沿った診療を行うことで、臨床家はより自信を持って成人のRCT患者を評価し、教育し、リハビリを行うことができる。
参考
Desmeules, F., Roy, J-S., Lafrance, S., et al. (2025). 腱板腱症の診断、手術以外の医療およびリハビリテーション: 臨床実践ガイドライン。 整形外科・スポーツ理学療法ジャーナル https://doi.org/10.2519/jospt.2025.13182

グウス・ロスイツェン
新着ブログ記事を受信する
今すぐ登録して、最新のブログ記事が掲載されたら通知を受け取ろう。





