変形性膝関節症のリハビリテーション:大規模な叙述的レビューによる統合運動、栄養、生体力学の枠組みの洞察。
はじめに
保存的管理は、変形性膝関節症に対する第一選択治療として広く認知されている。 変形性膝関節症のリハビリテーション特に、2050年までに罹患率が74%増加するという予測もあるように、世界的な負担の増加という背景がある。 運動ベースの介入-レジスタンストレーニング、可動性と柔軟性のエクササイズ、有酸素性コンディショニング、および協調性、バランス、固有知覚、神経筋制御を標的とした課題特異的トレーニング-は、痛みを軽減し、身体機能と筋力を改善する上で一貫して有効であることが実証されている。
このように強力なエビデンスがあるにもかかわらず、臨床での実施は依然として困難である。 理学療法士は、いつ、どのようにエクササイズを進歩させるか、どの臨床的基準やパフォーマンス基準を達成してから課題の複雑さを進歩させるか、変形性膝関節症における "高度な "エクササイズとは何かについて、しばしば不確実性に直面する。 このナラティブレビューの目的は 変形性膝関節症のリハビリテーション同時に、保存的管理の補完的要素としての食事戦略の役割も探求している。
方法
データベースの開設から2025年6月1日まで、PEDro、Web of Science、Embase、PubMed、Cochrane Libraryで包括的な文献検索を行った。 検索戦略は、変形性膝関節症(変形性膝関節症)と、運動療法、理学療法、リハビリテーション、筋力トレーニング、運動療法、食事介入を含む治療介入に関連する用語を、各データベースに適合した統制語彙とフリーテキスト用語の両方を用いて組み合わせた。
2名の独立した査読者がタイトルと抄録をスクリーニングし、その後、事前に定義された包含基準および除外基準に従って適格な研究の全文評価を行った。 意見の相違は、コンセンサスまたは第3の査読者との協議により解決した。 選択過程はPRISMA 2020ガイドラインに従った。
対象とした研究は、American College of Rheum(米国リウマチ学会)に従って変形性膝関節症と診断された参加者を対象としたランダム化比較試験であった。 American College of Rheumatologyの基準に従い、運動、理学療法、食事療法、患者教育などの非薬理学的介入を評価したものである。 非英語、非ヒト由来、全文が閲覧できない、薬理学的治療に重点を置いている、または信頼性の低い結果測定法を使用している研究は除外した。
成果
病態生理学
変形性膝関節症は、軟骨組織の線維化、軟化、最終的な消失を含む進行性の関節軟骨変性を特徴とし、硬化や嚢胞形成などの軟骨下骨の変化を伴う。 並行して、軟部組織の障害、特に低悪性度の滑膜炎症は、膝関節のスムーズな関節運動と効果的な衝撃吸収の能力をさらに低下させる。 このような変化は、運動時、体重を支える活動時、強い力の吸収を伴う作業時に痛みをもたらす。
変形性膝関節症が進行すると、関節腔の狭小化がより顕著になり、関節のこわばりが増大します。 低悪性度の滑膜炎が持続すると関節液が貯留し、関節原性筋抑制が誘発され、一般的に大腿四頭筋の筋力低下と萎縮が生じる。 これらの構造的および神経筋的変化は、バランス障害、転倒リスクの増加、社会参加の減少、および生活の質の低下を含む、機能的および心理社会的結果と密接に関連している。
危険因子と保存的管理
変形性膝関節症の危険因子としては、生体力学的因子、運動不足、肥満、四肢のアライメント異常、関節の損傷や外傷の既往など、数多くのものが同定されている。 保存的管理 変形性膝関節症のリハビリテーション は、これらの修正可能な危険因子を軽減することを目的とすべきである。 治療的な運動に加えて、装具、整形外科用インソール、移動補助具、および選択された物理的モダリティ(超音波、体外衝撃波療法、パルス電磁場、低レベルレーザー療法など)などの介入が、関連する可能性のある補助手段として一部の著者によって提案されているが、その有効性はさまざまであり、運動ベースのリハビリテーションの二次的なものと考えるべきである。
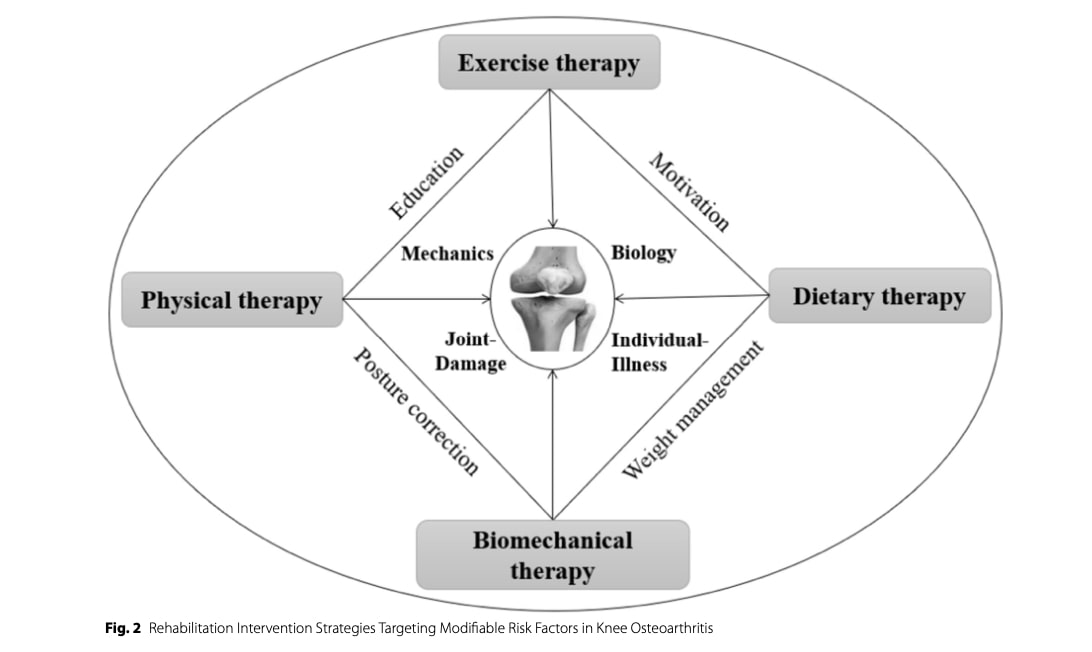
変形性関節症における運動の役割
変形性膝関節症は一般的に関節原性筋抑制を伴い、特に歩行時の機能障害につながる。 運動療法は、筋抑制の軽減、筋力の回復、歩行パターンの正常化において中心的な役割を果たす。
当初、運動は関節軟骨に直接的な構造的影響を与えないと考えられていたが、新たな証拠によると、運動は滑液循環に好影響を与え、軟骨の栄養供給と老廃物の除去を促進する可能性がある。 このような生理学的効果は、明らかな構造的軟骨再生がなくても、定期的な運動療法を受けている患者において観察される炎症マーカーの減少に寄与している可能性がある。
症状緩和のための運動を支持する強力なエビデンスがあるにもかかわらず、変形性膝関節症のリハビリテーションにおける最適な運動様式と進行戦略は、まだ不完全に定義されたままである。
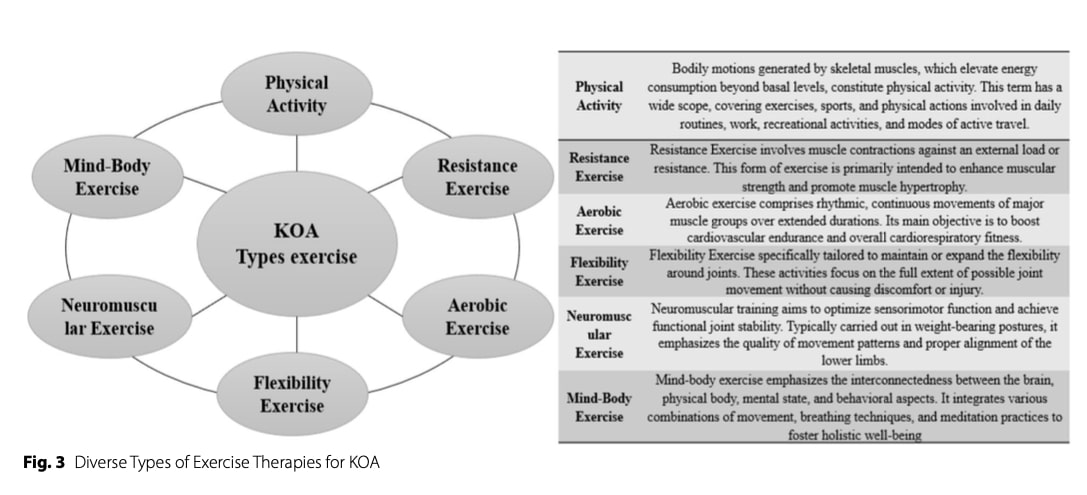
有酸素運動
運動モダリティ
サイクリングや水泳のような低負荷の有酸素運動は、関節への負荷が少ないため、従来から推奨されている。 しかし、新たなエビデンスによると、変形性膝関節症の患者において、症状を適切に観察し、徐々に進行させるのであれば、ランニングのような高負荷の運動は、必ずしも膝の構造的損傷の増加と関連するわけではありません。
パラメータ
- ≥週に150分以上の中強度の有酸素運動を、複数回にわたって積み重ねる。
レジスタンス・トレーニング
運動モダリティ
レジスタンス・トレーニングは、痛みや阻害が強い場合にはアイソメトリック・エクササイズから始め、大腿四頭筋、ハムストリングス、臀筋をターゲットとしたダイナミックな多関節強化エクササイズへと進展させることができる。
パラメータ
- 15~20回の反復が可能な初期負荷(およそ~10% 1RM)
- 40~60%の1RMに向けて漸進的に負荷をかけ、10~15回の反復を1~3セット行う。
- 週に2~3回実施し、セッションの間に十分な回復を行う。
生物心理社会的アプローチ
変形性膝関節症のリハビリテーション には エビデンスに基づいた、個別化された患者中心のアプローチが必要である。 したがって、身体的障害だけでなく、痛み、機能、治療のアドヒアランスに影響する心理的、社会的領域を評価するためには、包括的な評価が不可欠である。
心理学的領域
運動恐怖症、痛みの異化、不安、抑うつ症状、症状管理に対する自己効力感などの心理学的要因は、変形性膝関節症に大きく関連しており、日常的に調査されるべきである。 これらの因子は痛みの認知を増幅し、身体活動を制限し、リハビリテーションの結果に悪影響を及ぼす可能性がある。
認知行動療法(CBT)は痛み、身体機能、自己効力感を改善する効果があり、不適応な信念や心理的苦痛が確認された場合に理学療法の効果的な補助となる可能性がある。
モニタリングと結果測定
Western Ontario and McMaster Universities Arthritis Index (WOMAC)や36-Item Short Form Health Survey (SF-36)のような検証された患者報告アウトカム指標は、ベースラインの症状、機能的状態、経時的変化を評価するための貴重なツールであり、臨床的意思決定と治療モニタリングの両方をサポートする。
食事療法
体重管理は 変形性膝関節症のリハビリテーション. 体重を5~10%減らすと、痛みが著しく軽減し、機能が改善することが示されている。 体重減少もまた、軟骨の分解に関与する腫瘍壊死因子α(TNF-α)、インターロイキン-6(IL-6)、C反応性蛋白(CRP)を含む全身性炎症マーカーの減少と関連している。
カロリー制限だけでなく、栄養の質も考慮すべきである。 オメガ3脂肪酸が豊富な食事は、炎症経路の調節を通じて抗炎症性を示し、痛みの軽減と機能改善に寄与する。 一般的に果物や野菜に由来する食物繊維の豊富な食事は、全身性炎症の低下と関連しており、酸化ストレスや炎症活性を低下させる可能性のあるビタミンCやEなどの抗酸化物質も供給する。
バイオメカニクス的アプローチ
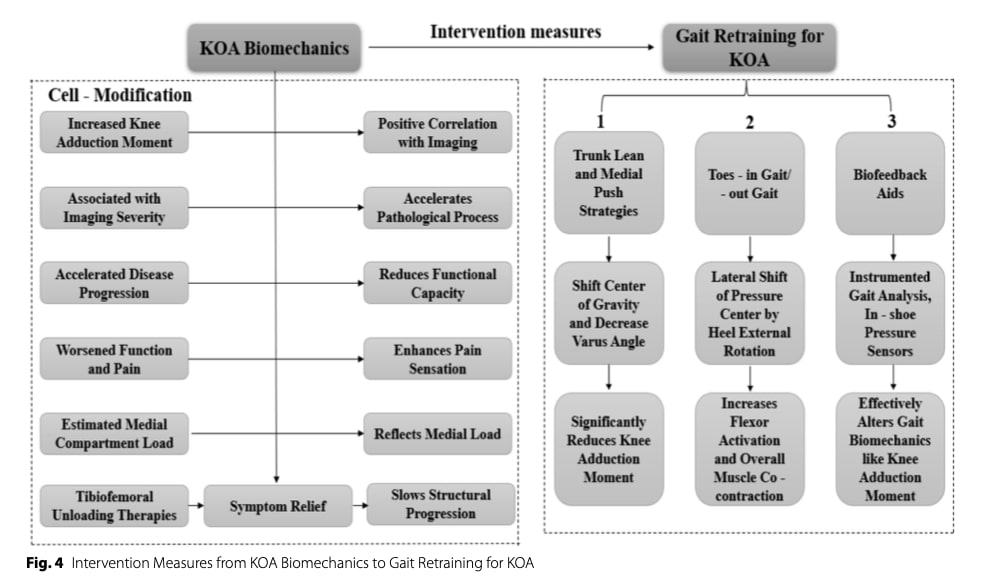
膝関節全体の荷重分布の変化は、関節軟骨への力学的ストレスを増大させ、症状の進行に寄与する。 下肢のアライメントを最適化し、過度の関節負荷を軽減することを目的とした介入は、痛みと機能を改善する可能性がある。 注目すべきことに、歩行時の膝関節内転モーメントの増大と、痛みの重症度、疾患の進行、および内側コンパートメント変性との間に関連が確認されている。
インソール、膝装具、歩行補助具などの装具は、膝に対する力学的拘束を軽減する可能性がある。 ラテラルウェッジインソールは、接地反力を横方向に移動させることで、膝関節内転モーメントを減少させることができ、変形性膝関節症の内側アライメントの患者には特に有効であると考えられる。 しかし、変形性膝関節症のリハビリにインソールを使用することを支持する現在のエビデンスは 変形性膝関節症のリハビリテーションが弱く、一貫性がないのは、おそらく患者像と生体力学的反応に異質性があるためであろう。
歩行再訓練
歩行再訓練戦略は、変形性膝関節症の重症度と進行に関連している膝内転モーメントを減少させることを目的としている。 靴内圧センサーのようなバイオフィードバックベースの介入は、歩行メカニクスの修正において有効性を示しているが、鏡を用いた視覚的フィードバックは、低コストの代替手段を提供する可能性がある。
体幹の傾き、膝の内側への突き出し(「インディアル・プッシュ」)、歩幅の縮小、つま先立ち歩行などの特定の戦略は、下肢のアライメントと荷重パターンを変えることによって膝関節内転モーメントを減少させることが示されています。 しかし、これらの戦略は、隣接する関節(股関節や足関節)での荷重を増加させたり、筋の共収縮を増加させたりする可能性があり、潜在的に圧縮力や症状を上昇させる可能性がある。
理学療法士の介入
理学療法士は、変形性膝関節症に対する生物心理社会的アプローチを実施する上で中心的な役割を果たします。 徹底的な評価には、関節のメカニクス、可動域、筋力、プロプリオセプション、歩行の評価が含まれ、病歴とWOMACやSF-36のような検証されたアウトカム指標に裏付けられていなければならない。
運動恐怖症、破局恐怖症、不安、抑うつ症状などの心理学的要因を系統的にスクリーニングすべきである。 適応があれば、CBTなどの心理学的介入を紹介することで、特に自己効力感を改善することで転帰が向上する可能性がある。
運動療法は変形性膝関節症管理の要であるため、治療のアドヒアランスは大きな課題である。 信念、社会的支援、教育レベル、経済的制約などの障壁が、自己管理戦略への長期的な取り組みを妨げる可能性がある。
これらの障壁に対処するために、理学療法士は教育、共有された意思決定、そして適切な場合には患者の家族や社会環境の関与を含む柔軟で患者中心の戦略を採用し、持続的な行動変容をサポートすべきである。
手技療法と補助療法
変形性膝関節症(膝関節症)における徒手療法やその他の補助的な理学療法を支持するエビデンスは限られている。 徒手療法(モビリゼーション/マニピュレーション)は、短期的な痛み緩和をもたらす可能性があり、介入直後には運動単独よりも効果が高いこともあるが、長期的な効果は不明であり、エビデンスの質も低い。 キネシオテーピングや鍼治療などの手技は、結果がまちまちであるか、結論が出ていない。
理学療法技術以外にも、いくつかの補助療法が中核的介入(運動、体重管理)と並行して用いられる。 関節内ヒアルロン酸注射は、短期から中期の痛みと機能改善をもたらす可能性があるが、その結果は様々であり、長期的な費用対効果については議論がある。 低レベルレーザー治療(LLLT)は、良好な安全性プロファイルで短期間の痛み軽減と機能向上を示しているが、最適なパラメータはまだ不明である。 その他の選択肢-NSAIDs外用薬、TENS、温熱/寒冷療法-は、特に痛みの再燃時の症状管理に役立つが、中核的治療と比較すると効果は小さい。 全体として、補助療法は個別化されるべきであり、包括的なリハビリテーションプログラムの中で補助的なものとしてのみ使用されるべきである。
ご質問とご感想
変形性膝関節症のリハビリテーションにおける 変形性膝関節症のリハビリテーション運動が関節組織に及ぼす構造的影響、特に特定の運動方法が軟骨構造を改善するのか、あるいは温存するのかに関するものである。 このトピックに関する現在のエビデンスは、相反するものであり、結論は出ていない。 ヒトを対象とした研究では、運動介入後に軟骨の厚さや体積が有意に改善することは一貫して証明されていない。叙述的レビュー 運動は、明確な構造的再生がなくても、生物学的および炎症経路を通じて変形性関節症の病態に影響を及ぼす可能性があることを示唆している。
前臨床研究は、重要なメカニズム的洞察を与えてくれる。 例えば、有酸素運動は、インターロイキン-1β(IL-1β)、カスパーゼ-3、マトリックスメタロプロテアーゼ-13(MMP-13)など、軟骨の分解に関与する炎症性・異化性マーカーの発現を低下させることが動物実験で示されている。 これらの知見は、適切な力学的負荷が軟骨保護効果を発揮する可能性があり、確立した構造的損傷を回復させるのではなく、変性過程を遅らせる可能性があるという仮説を支持するものである。
臨床的な観点からは、運動は直接的に軟骨を再生させるよりも、主に症状の緩和や機能的な改善を通じて効果を発揮するようである。 文献によると水中運動は、痛みを軽減し、可動域を改善することで、患者のリハビリテーションへの参加を促進するため、リハビリテーションの初期段階において特に有用であることが示唆されている。 症状と可動性が改善するにつれて、陸上での運動は痛みの軽減と機能的向上により大きな効果をもたらす傾向があるが、これは機械的および神経筋的要求が高いためと考えられる。
重要なことは、変形性膝関節症で観察される構造的変化は、痛みや機能障害と一貫して相関しているわけではないということである。 この解離は、人工膝関節置換術のような外科的介入が、特に早期の病期において、保存的で全人的な管理と比較して、常に優れた結果をもたらすとは限らない理由を説明するかもしれない。 その結果、構造的変化に過度に注目することは、臨床的に誤解を招く可能性がある。
これらの知見は、理学療法士が変形性膝関節症のリハビリテーションに厳密な生物心理社会的アプローチを採用する必要性を補強するものである。 包括的な評価には、身体的障害、機能的制限、心理社会的因子、アドヒアランスの障壁を含める必要があり、これらはすべて転帰に強く影響する。 保存的管理を支持する強固なガイドラインの推奨にもかかわらず、その実施は依然として最適とは言えない;レビューされた文献は、変形性膝関節症患者の50%未満しか、エビデンスに基づいた保存的治療を受けていないことを示唆している。
人工知能(AI)を含む新たな技術は、大量の患者固有のデータを統合することで、臨床上の意思決定や精密なリハビリテーションを支援するツールとして、ますます議論されるようになっている。 このようなアプローチは、運動処方、進行、長期モニタリングを強化するかもしれない。
オタクな私に相談する
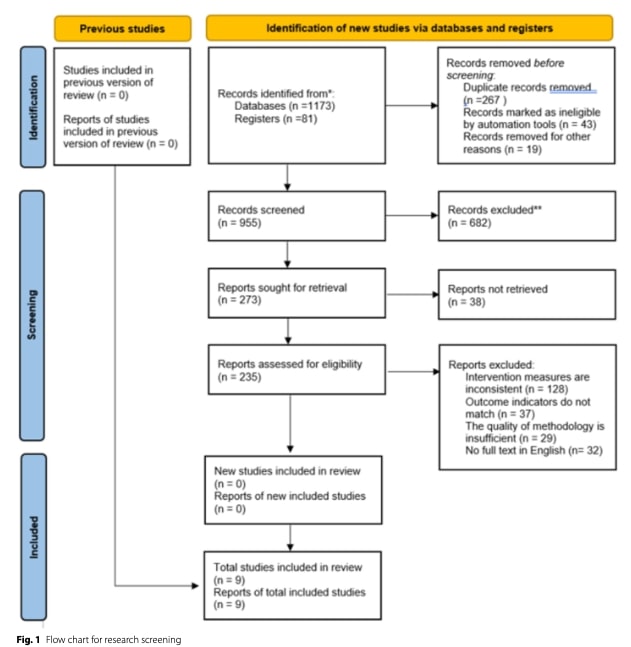
研究の選択過程はPRISMAガイドラインに従っていると報告されており、一般的に文献の特定とスクリーニングの透明性、妥当性、再現性を向上させている。 組み入れをランダム化比較試験(RCT)に制限することで、全体的なエビデンスレベルを高めることができるかもしれない;しかしながら、RCTデザインが存在するだけでは方法論的厳密性を保証するものではない。 研究の質、バイアスのリスク、対照条件の妥当性に関する詳細な評価や正当化が明確に報告されていないため、不十分なデザインのRCTが含まれている可能性が残されている。
PRISMAのフロー図が使用されているにもかかわらず、組み入れられた研究の数と選択過程が不明確なままである。 フローチャートでは、レビューに組み入れられた研究は合計9件と報告されているが、同時に「新たに組み入れられた研究」は0件、レビューの前バージョンから組み入れられた研究は0件と示されている。 この明らかな矛盾は、実際の方法論的誤りではなく、報告上の問題を反映しているのかもしれないが、読者の混乱を招いている。 段階的な同定、スクリーニング、適格性評価については記述されているが、最終的な組み入れ段階では、組み入れられた研究の出所と分類に関する明確さが欠けており、透明性を損なっている。
さらに、データ抽出と統合の方法が十分に説明されていない。 構造化された抽出の枠組みがないため、選択と解釈のバイアスが懸念される。 この限界は、総合が本質的に解釈的であるナラティブレビューにおいて特に重要である。
厳密性を強化し、恣意性を減らすために、研究を組み入れた後にテーマ別文献分析アプローチを採用することも可能であった。 BraunとClarke(2006)が提案したフレームワークのような、質的主題分析から適応された手法は、文献統合に透明性をもって適用する場合に適切であろう。 この適応されたアプローチでは、収録された研究はテキストデータとして扱われ、レビューの疑問に関連する意味のある単位がコード化され、コードが高次のテーマにグループ化され、テーマが反復的に見直され、洗練されていく。 この方法は主観性を排除するものではないが、ナラティブレビューにおける分析的透明性、一貫性、追跡可能性を高め、それによって方法論的信頼性を向上させる。
持ち帰りメッセージ
- 運動療法はKOA管理の要である。痛み、機能、筋力、そして生活の質を向上させ、たとえ構造的な軟骨の変化がなくても(Physiotutors、 変形性膝関節症の概要).
- 臨床効果に構造的な変化は必要ない症状や機能の改善は、MRIやX線所見とは無関係に起こることが多い。
- 個別化され、段階的に投与される機械的負荷は安全かつ効果的である。耐容性があり、注意深く観察すれば、高負荷の活動も適切である。
- 運動処方は、FITTフレームワーク(頻度、強度、時間、種類(頻度、強度、時間、種類)に従い、患者の機能、症状、反応から判断する。 有酸素運動 有酸素運動、レジスタンス運動、神経筋運動、バランス運動、可動性運動が最大の効果をもたらします。 最初は水中エクササイズを行い、耐性が向上したら陸上エクササイズに移行することも可能です(Physiotutors Video on KOA Exercise)。KOAエクササイズに関するPHYSIOTUTORSビデオ).
- 生物心理社会的因子は重要である運動恐怖症、破局感、自己効力感、社会的支援は痛み、アドヒアランス、リハビリテーションの転帰に影響する。 教育、意思決定の共有、障壁の特定が不可欠である。
- 体重管理や食事の最適化などの補助療法は症状の軽減と全身性炎症の低下をサポートする可能性がある。
- 強力なエビデンスにもかかわらず 多くの患者はガイドラインに基づいた保存療法を受けていない。理学療法士の役割は エビデンスに基づいたホリスティックなリハビリテーション(股関節と膝関節OAに関するPHYSIOTUTORSの見解).
参考
Liu, H., Qin, L., Liu, Y. et al. 変形性膝関節症のリハビリテーション:運動、栄養、バイオメカニクス、理学療法士の指導の統合的枠組み-ナラティブレビュー。 Eur J Med Res30, 826 (2025). https://doi.org/10.1186/s40001-025-03083-4
PFPにおけるVモと大腿四頭筋の役割
これを見る 2部構成の無料ビデオ講義 膝痛の専門家による クレア・ロバートソン このトピックに関する文献を分析し、それがどのようなものであるかを説明する。 臨床診療に影響を与える.