理学療法士が痛みの診察で効果的に安心感を与える方法。 定性的研究。

はじめに
安心感を与えることは、腰痛治療において最も効果的でありながら難しい介入のひとつである。 最近のPHYSIOTUTORSのレビューで強調されているように、治療、特に運動に対する患者の期待は、短期的、長期的に、痛みと機能的転帰に大きく影響します。 治療教育や共同ケアが、助けにならない信念を再構築できることを示唆する新たな証拠が出てきた。
多くの臨床医は、いまだに効果的に安心感を与えることに苦労している。 時間的なプレッシャー、競合する優先事項、コミュニケーションギャップにより、患者の核心的な懸念が払拭されず、治療上の信頼が損なわれることが多い。
認知的安心感(明確でエビデンスに基づいた説明)と感情的安心感(共感と信頼関係の構築)を組み合わせることで、患者に力を与え、自己管理を促進することの価値が、研究によって強調されている。 しかし、疑問は残る: 臨床医は日常診療の中で、安心感を与えるアプローチをどのように磨けばいいのだろうか?
この質的研究では、理学療法における効果的な安心感の機微を検討し、治療上の信頼と患者の回復を高めるための実用的な戦略を提供する。
方法
本研究では、認知機能療法(CFT)トレーニングに関するより大規模な調査の一環として、2016年に収集された20件の理学療法初診(セラピスト10名、患者20名)のビデオ録画を分析した。 12人のセラピストが、性別、年齢、臨床経験(4~14年以上)、大学院での生物心理社会的トレーニング(0~12日間)を受けているなど、多様性を表すように無作為に選ばれた。
慢性非特異的LBP(3ヵ月以上)の患者(26~67歳)を英国の2つの理学療法科から募集した。 患者は、Ørebro Musculoskeletal Pain Screening Questionnaire (ØMPSQ)、Roland Morris Disability Questionnaire (RMDQ)、STarTBack Screening Tool、0-10疼痛数値評価尺度(NRS)を記入した。 相談時間は35~60分で、研究者が同席して機材を管理しながらビデオ録画された。 当初募集した患者7人が除外され(記録拒否1人、症状消失4人、無断欠席2人)、20人(女性11人、男性9人)が分析対象となった。
本研究では、会話分析(CA)を質的な枠組みとして用い、理学療法における効果的な安心感が、臨床診察中にどのように共同構築されるかを調査した。
ビデオ録画されたコンサルテーションは、まず専門のテープ起こし担当者によって逐語的に書き起こされ、相互作用のベースライン記録が確立された。 ジェファソニアン記法は、間、イントネーション、オーバーラップ、プロソディーなど、音声のきめ細かな特徴に加え、関連する非言語的行動(視線、ジェスチャー、姿勢など)を、文脈の中で注釈として残すものである。 何を話したかだけでなく、それをどう伝え、どう受け取ったかを理解するためには、このレベルの詳細が不可欠だった。
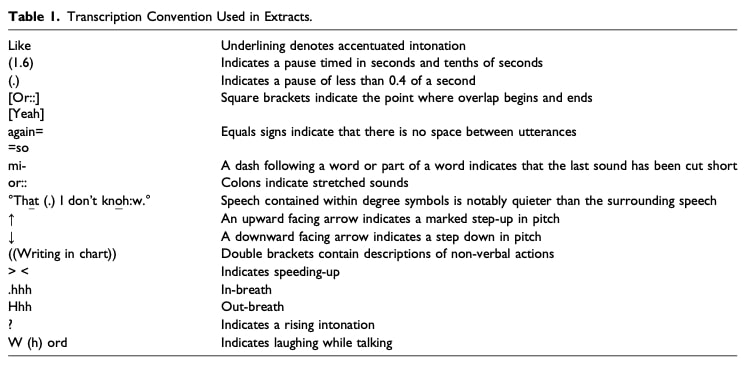
CAの原則に導かれ、分析は相互作用の核となる次元に焦点を当てた:
- ターンテイキング- スピーチの中断、スムーズな引き継ぎ、競合のオーバーラップなど、参加者がどのようにスピーチのトランジションを構成したか。
- シーケンス構成-各発話がどのように次の発話につながったか、特に複数のターンにわたってどのように安心が開始され、展開され、応答されたか。
- ターンデザイン- 安心感を与えるために使われる言い回し、フレーミング、語用論的戦略(例:ヘッジ、強調表現)。
- 語彙の選択-具体的な単語の選択(例:「普通」対「一般的」)と、患者の認識を形成するためのその意味。
- 相互作用の非対称性-誰が話題の転換や質疑応答のパターンをコントロールするかなど、組織的役割(臨床医対患者)が参加にどのような影響を与えたか。
- 非言語的協調- 患者の心配を肯定しながらうなずくなど、話し言葉とボディランゲージの間の整合性(またはずれ)。
- コンサルテーションの構造- オープニング(ラポールの構築など)からクロージング(次のステップのまとめなど)までの、より広い意味での出会いの弧。
2人の研究者が独立して会話を分析し、安心させる瞬間を特定した。 彼らのアプローチは、相互作用のパターンを自然に観察することと、臨床的背景がどのように解釈を形成するかを意識することのバランスを注意深く取っていた。 このプロセスを通じて、理学療法における効果的な安心感が臨床対話で成功するか失敗するかを決定する、あからさまな要因と微妙な要因の両方が明らかになった。
結果
その結果、腰痛相談における理学療法の実践において、患者中心の協力的なアプローチから、セラピスト主導のあまりうまくいかないやりとりまで、効果的な安心のあり方がさまざまであることが明らかになった。
理学療法士が患者の懸念に的を絞った安心感を与えていない。
研究では、理学療法士が患者の主な関心事を推測し、しばしば患者の所見を最小限に抑えることがあることが確認されている。 逐語的な例としては、以下のようなものがある: 「大したことではない」(背中のMRI結果について語る理学療法士)。 他の3症例を分析したところ、画像所見を軽視するこの一貫したパターンが明らかになった。 画像診断の結果が痛みや機能制限と相関しないことが多いことを考えると、これらの症例は、このような所見が患者の主な関心事ではないことを示唆している。
また、患者が自分の信念や懸念を表明する場を設けることに苦労している開業医がいることもわかった。 患者が、ためらいがちに「うん、そうだね」と言うような言葉による合図や、下を向きながら「オ↓イヤホ」と言うような非言語的な合図によって、会話の方向を変えようとすると、セラピストはこのような機会を逃してしまうかもしれない。 あるケースでは、患者が検査の結果ではなく、仕事に復帰することが第一の心配事であることを明らかにしたとき、理学療法士は一般的な安心感を与えるような返答をした: 「彼の具体的な懸念を探るのではなく、「自信はあります。

さらに、セラピストは時に複雑なメッセージを伝える。 ある臨床医は、最初は患者の関節炎に関する懸念に対処していたが("それについては調査します")、後に脊髄性関節炎を普遍的なもの("誰にでも多少はある")であり、"正常なプロセス "であるとして、これに反論した。 言葉の選択も重要で、"恐ろしいものには見えないし、心配するようなものでもない "といったフレーズは、"恐ろしい "といった言葉を通して不必要な警戒心を植え付けた。

行動実験による患者の不安の不確認
抄録5の臨床的やり取りは、患者の前屈みに対する恐怖(「背中を痛めそうだ」)を管理する効果的なアプローチを示している。 理学療法士は、肯定的なフィードバックを与えながら、まず座った状態から徐々に動きを探ることから始めた: "大丈夫ですよね?" 患者が特に恐れている動作である、過度な「距離」を連想させる立ち屈伸に進むとき、セラピストは患者の不安げな非言語的合図を鋭く観察し、"何か心配なことはありますか?"と尋ねることで話し合いの場を作った。
その後、セッションは身体的デモンストレーションによる信念の修正へと移行した。 膝を胸まで屈曲させた側臥位(患者が通常恐れている脊柱の完全屈曲位)に患者を誘導し、"何か感じますか?"と尋ねると、患者が "いいえ、実際はとても快適です "と答えたので、セラピストは強力な経験的矛盾を作り出した。 屈伸が痛みを伴わないことを具体的に示したことで、セラピストは「問題は屈伸そのものではなく、屈伸の仕方だ:このような姿勢になる過程が問題なのです」。患者は「ああ、それは......私が抱えていた問題の大部分だ」と意味ありげに同意し、この理解の転換が確認された。
この介入は実践的な応用に結実し、屈伸運動中に呼吸法を取り入れることで、保護的なガードを減らすことに成功した。 患者からの即時的なフィードバック(「だいぶ良くなった」「以前より良くなった」)は、具体的な進歩を示しており、セラピストは反省的検証(「あなたに全面的に同意します」)を通じて、警戒メカニズムに関する進歩を強化した。
この症例は、段階的な暴露、安全性の身体的実証、認知的リフレーミング、即時的な肯定的強化を組み合わせることで、動作に関連する恐怖に対処し、理学療法において効果的な安心感を与えることを例証している。 理学療法における安心感は、患者が自らの運動体験を通して安全性を発見し、セラピストがその進歩を指導し確認することによって、最大の効果を発揮することを強調している。


質問と感想
研究者が指摘したように、理学療法士は、患者が画像所見を懸念事項として提起していなくても、組織的に画像所見について議論するパターンがあるようだ。 このことは、患者が画像診断の結果に過度に気をとられているという根本的な仮定に疑問を投げかけるものである。 実際、そのような思い込みは、患者の実際の懸念への対処を不十分にし、誤解されたままにしてしまうかもしれない。
そのため、画像診断に関する一般的な教育を患者に提供する傾向があることを検証しなければならない。 なぜこのようなことが起こるのか? 考えられる説明のひとつは、セラピストが患者を "教育 "しなければならない知識保持者の役割を引き受ける垂直的関係を誘発する、専門家としての姿勢の採用である。 おそらく無意識であろうが、この力学は治療関係に不均衡を生み、患者を能動的な参加者ではなく、知識の受動的な受け手として位置づけるかもしれない。
対照的に、水平的な治療関係はセラピストと患者の間に対等性を確立する。 この協力的なアプローチにより、患者の生活体験から自然に解決策が生まれ、セラピストは探求を促進し、有益な場合には専門的なリフレーミングを提供する。 このようなダイナミズムは、セラピストが患者の悩みを真に聞き、的確に対処する能力を高める。
最後のケーススタディは、理学療法における効果的な再保証の実例であり、この理想的な治療的相互作用を示すものである。 恐怖の動作への段階的な暴露のような行動実験を通して、患者は重要な自己認識を深め、治療に積極的に参加するようになる。 セラピストによる補強によってサポートされ、自分の状態に身体的に関与し、理解した患者は、より意味のある安心感を経験し、回復の結果も良くなる可能性が高いという証拠がある。
オタクな話をしよう
この質的研究では、理学療法における安心感を与える技術を調べるために、非統計的アプローチを採用した。 NPRS、ÖMPSQ、RMDQのような数値化可能な尺度は組み込まれているが、これらは臨床効果を推し量るための一次アウトカム尺度としては採用されていない。 その代わりに、この研究は治療的相互作用の主観的な側面に焦点を当てており、本質的に質的な現象を調査する際のエビデンスの性質について重要な問題を提起している。
主観的経験研究の課題
伝統的な統計ツールは、患者の認識や生活体験のニュアンスを捉えるには不十分なことが多いからである。 定義上、これらの要素は定量化に抵抗があるため、社会的相互作用の中での意味の構築を探求できる別のパラダイムが必要となる。 したがって、質的研究は、このような疑問に取り組むための最も適切な枠組みとして浮上してくる。
会話分析とエスノメソドロジー的基礎
著者らは、現象学的哲学とエスノメソドロジーに深く影響を受けた方法論である会話分析(CA)を採用している。 現象学の伝統に根ざしたこのパラダイムは、現実は個人的・集団的な解釈を通じて主観的に構築されるものだと認識している。 エスノメソドロジーは、日常的な相互作用を通じて社会秩序がどのように実践的に達成されるかを検討することで、この視点を拡張する。
主な分析対象は以下の通り:
- 対話におけるターンテーキング・ダイナミクス
- 非言語コミュニケーション(ジェスチャー、アイコンタクトなど)
- 臨床医と患者の役割交渉
この文脈では、治療関係はあらかじめ定義されたものではなく、瞬間瞬間の相互作用を通じて能動的に共同構築されるものである。 例えば、理学療法士の安心感は単に "提供 "されるものではなく、双方が "進歩 "や "リスク "の定義に貢献する相互交流によって形成される。 この研究は、エスノメソドロジー的な視点を実証的に支持し、最も効果的な安心のテクニックは、共同的な治療的相互作用から生まれることを実証している。 このような相互作用の特徴は、行動実験(恐れている動きに徐々に触れる)、平等主義的なコミュニケーション、患者の痛み体験の根本的な要因や説明の相互同定を通じた共同創造的な治療計画である。
質的調査における科学的厳密性
研究の対象は数値化できないが、標準化された分析プロトコルによって方法論的な厳密性は保たれている。 CAは、相互作用の記録と解釈のための体系的な枠組みを提供し、データの本質的な主観的性質にもかかわらず、再現性を保証する。 これらの原則に従うことで、本研究は、結果に焦点を当てた定量的研究を補完し、安心のプロセスについて経験に基づいた洞察をもたらす。
持ち帰りメッセージ
この研究は、理学療法における効果的な再保証を、セラピストが提供する介入ではなく、共同で構築するプロセスとして再定義するものである。
1. 教育の前に聞く
- 患者の主な関心事(例:職場復帰)は、臨床上の重点分野(例:MRI所見)とは異なるかもしれない。 一般的な安心感を与える前に、まず相手の立場を探る。
2. 垂直的コミュニケーションから水平的コミュニケーションへ
- スキャン/バイオメカニクスに関する専門家主導の独白は避ける。 その代わりに、こう使う:
- 自由形式の質問:「何が一番心配ですか?
- 行動実験: 段階的露出 恐怖を体験的に反証するために、恐怖に満ちた動きをする。
- 意思決定の共有: 患者の優先事項に合わせて治療計画を共同作成する。
3. 言語の問題
最小限の表現(「恐ろしいことではありません」)や混在したメッセージは避ける。 その代わりだ:
- 検証する: "これがあなたの日常生活を制限していると聞いています。
- リフレームする: 「スキャンは正常な変化を示している。
4. 非言語的手がかりを使う
- 患者のためらい、身振り、口調には、しばしば言葉にならない恐怖が表れている。 ポーズをとって探る: 「その動きを試したとき、あなたは自信がなさそうに見えた。
結論: 安心は与えるものではなく、対話、実験、目標の共有を通じて共に築くものだ。
参考
腰痛に関する知識を無料で大幅に向上させる
大学では学べない、腰痛患者へのケアを一銭も払わずにすぐに改善できる、絶対に重要な5つの教訓

