椎間板腰部痛みに対する方向性選好テストの妥当性、前向き診断精度研究からの新たな知見。
はじめに
研究や臨床ガイドラインの進歩にもかかわらず、腰部痛(LBP)は依然として世界的な障害の主な原因である。 LBPは生物学的、心理学的、社会的要因の複雑な相互作用を伴うため、その持続性は現在の診断・治療モデルの限界を反映している。
従来の病態解剖学的診断は、無症状の人にMRI異常が現れることが多く、構造的所見と痛みを結びつけることが困難であるため、効果がないことが多い。 しかし、古い注射による診断研究では、椎間板のような特定の痛みの原因を特定することは可能であることが示唆されている。
椎間板原性疼痛は、椎間板の損傷や機能障害によって引き起こされる痛みであり、現在では、椎間板の内部破壊や神経成長などのメカニズムが支持されている。 椎間板造影は、一般的に非椎間板性で負荷に敏感な痛みを呈する。 挑発的椎間板造影は診断のゴールドスタンダードであるが、その侵襲性はその使用を制限し、信頼できる非侵襲的臨床指標の必要性を生み出している。
そのような指標として、PHYSIOTUTORSの記事に あるように、中心化現象(CP)-痛みが近位に移動したり、反復運動中に消失したりする現象-があります。 . CPは椎間板原性痛みの診断に有用であるが、すべての患者がCPを呈するとは限らないため、そのスペクトルの一部を捉えているに過ぎない。 関連概念である方向嗜好性(DP)は、中心化なしでも一貫した症状改善をもたらす特定の動作を指す。 方向嗜好性検査は臨床的に重要であるが、その診断精度を検証する研究が不足している。
したがって、本研究の目的は以下の通りである:
- 方向嗜好検査の有効性を評価する 方向嗜好検査椎間板造影を参照標準とし、CPと比較する。
- 方向嗜好のない患者のための臨床診断ルール(CDR)を開発する。
- 繰り返しの動作テストが不可能なケースのためのCDRを開発する。
方法
本研究は、STARD報告ガイドラインに従った前向き二重盲検診断精度試験 (Laslett et al.) の二次解析である。
参加者たち
ニューオーリンズの脊椎治療センターで、挑発的椎間板造影(椎間板性疼痛診断のゴールドスタンダード)とマッケンジーMDT(Mechanical Diagnosis and Treatment)理学療法評価の両方を受けた慢性腰部痛患者(2001~2002年)を対象とした。 評価と評価の間の臨床的変化を最小限にするため、両評価は互いに3ヵ月以内に行われなければならなかった。 参加者は英語を話し、同意書を提出し、検査者の盲検化を維持しなければならなかった。 2人の理学療法士(1人はMcKenzieの上級教員、1人は認定臨床医)が、それぞれ全評価の93%と7%を実施した。 この再解析のために、オリジナルの患者ファイルはフランスに転送され、新しいデータベースに二重に入力され、第三の研究者によって検証された。
インデックステスト(方向嗜好 - DP):
方向嗜好性とは、一方向の動作テストを繰り返した際に、痛みが急速、持続的、可逆的、再現可能、かつ観察可能な改善を示すと定義された指標テストである。 痛みの改善は、痛みの絵と0~100のアナログ尺度を用いて記録された。
- 急速:回のセッションで観察された変化。
- 持続的:セッション終了まで維持
- 可逆的:反対方向に動くと症状が悪化する。
- 再現可能:パターンは少なくとも2回観察される。
参加者は以下のように分類された。 DP+に分類された。もし、中心的な基準(急速、持続、痛みの改善)を満たしていれば、DP+とされた。 より厳密な二次解析では、以下の5つの基準をすべて満たした参加者のみを対象とした。 5つの基準すべて. 試験を完了できなかった参加者は除外された。
クライテリオン・スタンダード(ディスコグラフィ)
以下の場合、椎間板造影は陽性(Disco+)とみなされた:
- 疑わしい椎間板への注射で痛みが再現された。
- 隣接する対照椎間板は痛みを生じなかった。 これにより特異性が確保され、偽陽性が最小化された(6%未満)。
盲検化とデータハンドリング
理学療法士は、すべての画像、以前の注射、質問票データ(RMDQ、MZDI、MSPQ)について盲検化された。 椎間板造影と臨床評価は独立して行われた。 すべての患者データは安全に保管され、後に二次解析のために再入力された。
分析
研究者たちはまず、量的データについては平均値と標準偏差を、カテゴリーデータについてはパーセンテージを用いて、研究集団(DP+/DP-、disco+/disco-、試験完了/未完了)について説明した。
主要目的に対して、彼らは以下の感度、特異度、尤度比(LR+とLR-)を計算した。 方向嗜好検査椎間板造影検査で確認された椎間板原性の痛みを検出するための感度、特異度、尤度比(LR+とLR-)を算出した。
副次的な目的については、確立されたガイドラインに従って臨床診断ルール(CDR)を作成した。 Best Subset Selection(BeSS)法は、最も低いベイズ情報量基準(BIC)に基づいて最良の予測モデルを同定した。 モデルの性能と最適な診断閾値は、ROC曲線、AUC(Area Under the Curve)、Youdenの指標を用いて評価した。
来院前アンケートの欠測データは平均値インピュテーションを用いて置換し、臨床検査結果が欠測している症例は除外した。 統計的有意性はp < 0.05とした。
成果
参加者
294人の来院者のうち、216人が参加に同意した。 除外(欠測、検査間の過度な遅延、動作検査ができない)後、81人が臨床検査の少なくとも一部を完了し、64人が完全に完了した。
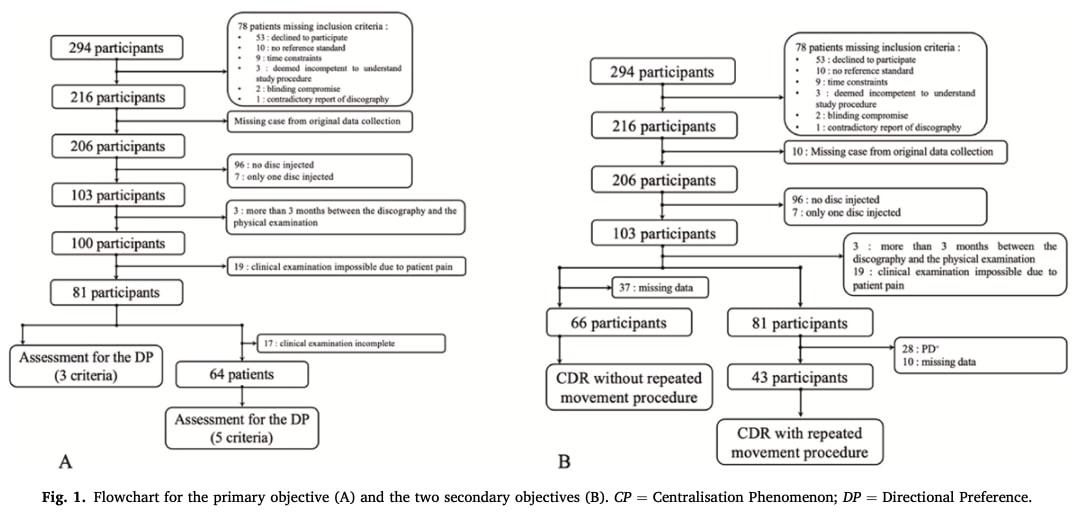
サンプルは、平均45ヵ月以上持続する慢性かつ重度の腰部痛を有する典型的な3次医療患者を反映していた。 平均痛みスコアは33.8/100(最高)から87.9/100(最悪)であった。 参加者は、高い身体障害(RMDQ=19.1)、中等度の抑うつ(MZDI=32.4;48%が抑うつ)、顕著な身体化(MSPQ=15.9;57%)を示した。 半数以上(53%)がオピオイドを使用し、32%が脊椎手術の既往があった(12.6%が複数回)。 ほとんどが社会経済的に低いグループに属していた(70%以上がブルーカラーまたはそれ以下のホワイトカラー)。
診断サブグループ(DP+/DP-、disco+/disco-)間の人口統計学的な差はみられなかった。 しかし、臨床試験を完全に終了した参加者は、身体化、オピオイド使用、手術歴に差はなかったものの、部分的にしか終了しなかった参加者よりも痛み、障害、抑うつが有意に少なかった。
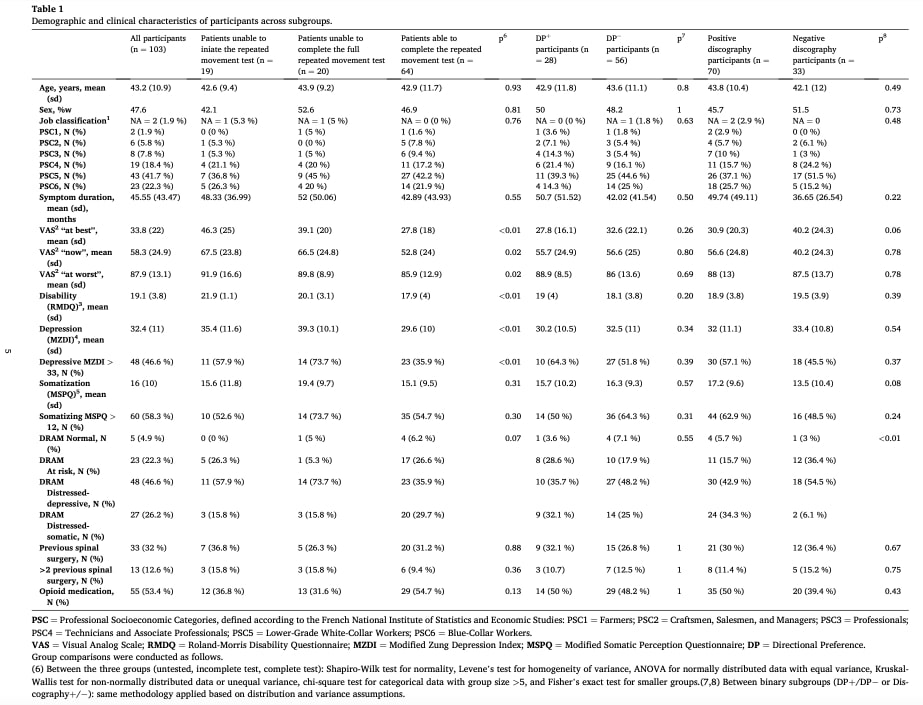
第一の目的方向嗜好検査は 中程度の感度とと 高い特異性椎間板造影で確認された椎間板原性痛みの同定に有効であった。
- 以下の参加者 ≥DP基準5項目中3項目以上を満たす参加者:
- 感受性 0.45
- 特異性 0.91
- LR+: 5.16
- LR-: 0.60
- 5クライテリオンの全試験を終了した受講者 5クライテリオンテスト:
- 感受性 0.48
- 特異性 0.94
- LR+: 7.65
- LR-: 0.56
比較のため、Centralisation Phenomenonは、わずかに低い感度(0.33-0.35)を示したが、同様の特異度(0.91-0.94)を示した。
副次的目的
最初の副次的な目的である、方向嗜好を示さない患者に対する臨床診断ルール(CDR)の開発は、データセットに必要な説明変数全体にわたって完全なデータを持つDP参加者が少なすぎたため、達成できなかった。 さらに、いくつかの変数がカテゴリーごとに十分なオブザベーションを欠いていたため、統計的モデリングができなかった。
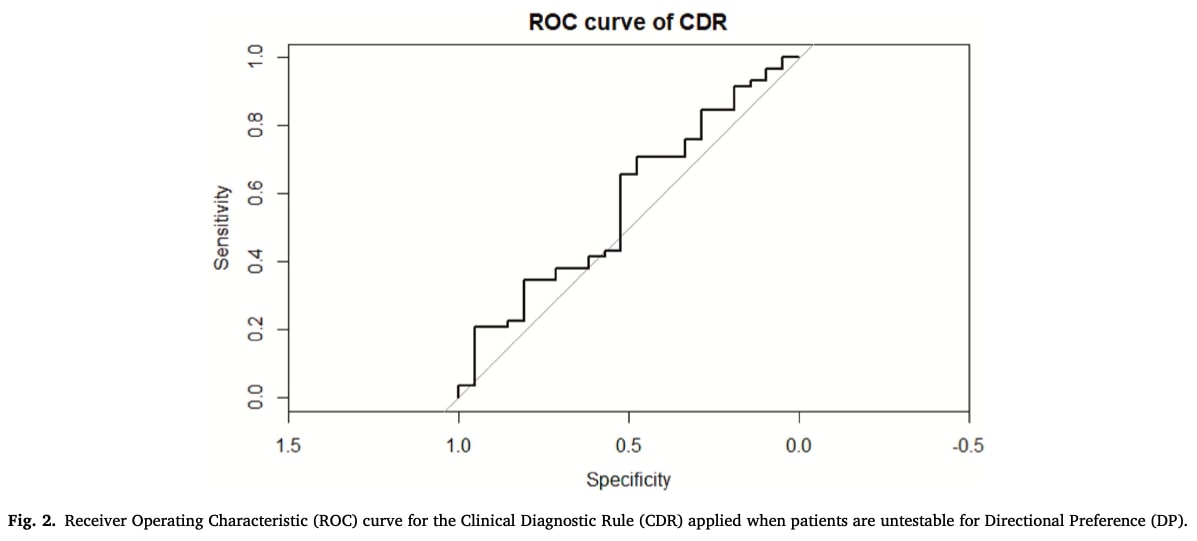
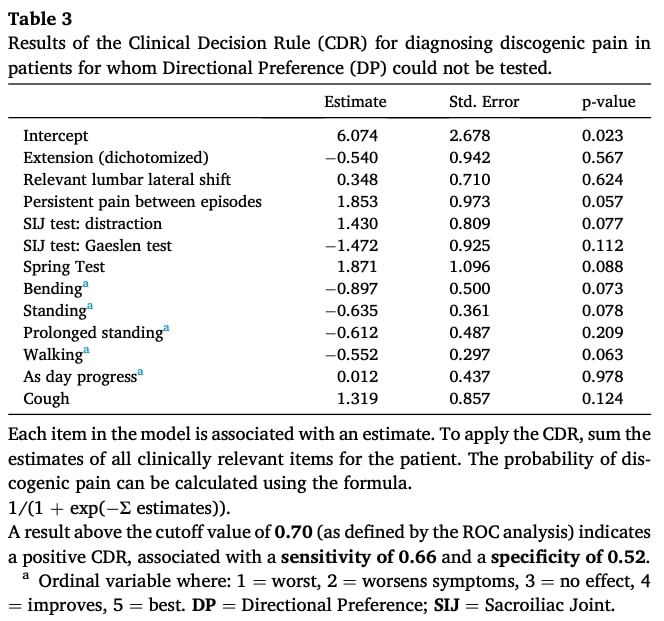
第二の副次的目的は、反復運動検査を実施できない場合のCDRを確立することであった。 この解析には55の完全症例(サンプルの53.4%)が含まれた。 結果として得られたモデルは、伸展可動域の制限、側方移動の存在、エピソード間の痛みが持続する再発性疼痛パターン、ディストラクションテスト陽性、ゲーンスレンテスト陰性、スプリングテスト陽性、屈伸、立位、歩行による症状の改善、日が経つにつれての症状の悪化、咳によって誘発される痛みなど、いくつかの臨床的特徴を統合したものであった。 各変数は合計スコアに寄与し、感度および特異度を最適化するために0.70のカットオフ値が選択された。 しかし、モデルの診断性能は弱く、ROC曲線下面積は0.57、感度は0.66、特異度は0.52、LR+は1.38、LR-は0.66であった。 統計的有意差に達した個々のパラメータはなかった。
質問と感想
腰部痛に対する理学療法は、過去20年間で著しく進歩した。 従って、2001年から2002年のデータを使用することは、研究の妥当性を制限する可能性がある。 方向嗜好検査と椎間板造影検査の間に3ヶ月の遅れがあり、具体的な評価時期に関する情報が提供されていないため、この研究の方法論はさらに制限されている。 系統的レビュー によると、腰椎椎間板ヘルニアの自然退縮は2~3ヵ月以内に観察されることが示唆されており、椎間板原性疼痛の時間的安定性について疑問が呈されている。 椎間板造影が最初の臨床評価から3ヵ月後に行われた場合、両時点で捉えられた痛みが同一の構造的病変に由来するものであることを確認することは困難となる。 この間に、ヘルニアの部分的吸収、筋緊張の変化、不適応な運動行動、痛みの認知的・情動的ドライバーなどの変化が、患者の症状プロファイルや痛み知覚に影響を与えた可能性がある。
さらに、この研究で観察された43.5ヵ月という平均疼痛期間は、持続する痛みが必ずしも進行中の構造的病理を反映しているという考え方に疑問を投げかけるものである。 慢性痛-一般に3ヵ月以上続く痛みと定義される-は、中枢性感作と神経可塑性の変化によって部分的に引き起こされている可能性がある。 このことは、構造的な侵害受容に焦点をあてた椎間板造影が、長年の症状を有する集団において、主要な痛みの発生源を確実に同定する能力について疑問を投げかけるものである。 また、痛みの持続時間が長いことも、この研究で方向嗜好の患者が比較的少なかった理由の説明に役立つかもしれない。 侵害受容性因子が患者の痛みをより説明しやすい、より急性期の患者における腰部痛を調査することは、それゆえに貴重な追加的洞察を提供しうる。
構造レベルでは、MRIは、中程度の陰性尤度比しか示さないにもかかわらず、高い陽性尤度比を示し、椎間板原性疼痛を伴うモディック1型変化を伴う椎間板原性疼痛の同定に役立つ可能性がある。 興味深いことに、著者らが考察の中で述べているように、モディック1型変化のある患者は通常、反復運動テストに反応しないため、方向嗜好性があると分類されることはほとんどない。 このことは、モディック1型変化に伴う椎間板原性の痛みと、方向嗜好性患者における椎間板原性の痛みが、2つの異なる臨床表現型を表している可能性を示唆している。
オタクな私に相談する
これらの研究結果を理解するために、まず感度と特異度とは何かについて説明しよう。 どちらもパーセンテージで表され、100%に近ければ近いほど、その検査は優れています。 感度とは、本当にその病態に罹患している患者を正しく識別する検査の能力を指します。 感度の高い検査では、罹患者を見逃すことはほとんどなく、つまり偽陰性を生じることはほとんどありません。
一方 特異度 は、その病態に罹患していない人を正しく識別する検査の能力を反映しています。 特異度の高い検査では偽陽性がほとんど出ない。
尤度比(LR)は感度と特異度をさらに一歩進め、個々の患者にとって検査結果が実際に何を意味するかを理解するのに役立つ。 陽性尤度比(LR+)は、検査結果が陽性であった人が、そうでない人に比べてどの程度可能性が高いかを示し、陰性尤度比(LR-)は、検査結果が陰性であった人が、その病気に罹患している可能性がどの程度低いかを示す。 簡単に言えば、LR+は診断の除外に役立ち(良いLR+は一般的に5以上、理想的には10以上)、LR-は診断の除外に役立つ(良いLR-は一般的に0.3以下、理想的には0.1以下)。 一般的な検査性能を表す感度や特異度とは異なり、尤度比は、臨床医が患者の検査前確率(検査前にどの程度の可能性があるか)と検査結果を組み合わせて検査後確率を推定することを可能にし、患者の実際のリスクをより明確に示す。
この研究では、方向嗜好性の徴候が3つ以上ある患者は、椎間板原性疼痛の可能性が高いとした。 しかし、感度は0.45と低く、実際に椎間板性疼痛を有する患者の多くは、この検査では識別できない可能性がある。 LR+の5.16は、検査結果が陽性であれば、その患者が本当に椎間板原性の痛みである確率がかなり高くなり、診断の除外に有用であることを示している。 逆に、検査結果が陰性の場合(LR- = 0.60)、椎間板性疼痛の除外にはあまり有効ではない。 方向嗜好性の5つの徴候をすべて示す患者の場合、感度は比較的低く(0.48)、椎間板原性疼痛を実際に有する患者の多くは、この検査では発見できない可能性がある。 しかし、特異度は非常に高く(0.94)、陽性と判定された患者は本当に椎間板原性疼痛である可能性が高く、偽陽性がほとんどないことを示している。 LR+の7.65は、陽性検査が診断に有用であることを示す一方、LR-の0.56は、陰性検査結果が椎間板性疼痛の除外にあまり有効でないことを示す。 その結果 方向嗜好性検査 は、この患者集団におけるスクリーニングツールとしての有用性には限界があるように思われる。
副次的な目標として、研究者らは椎間板原性痛みを正確に予測できる臨床徴候と症状の最良の組み合わせを同定し、臨床判断ルール(CDR)を効果的に開発することを目指した。 Best Subset Selection(BeSS)法を用いて、腰椎伸展制限、側方移動の有無、持続性または再発性の痛み、いくつかの誘発テストなど、臨床所見のさまざまな組み合わせを系統的にテストし、どの組み合わせが最も予測精度が高いかを決定した。 次に、ベイズ情報量基準(BIC)を適用して、最も効率的なモデルを選択した。
予測因子の最適なサブセットを選択した後、研究者らはモデルの診断能力を評価した。 彼らは、感度と特異度のトレードオフを検討するために、ROC(Receiver Operating Characteristic)曲線を用い、AUC(Area Under the Curve:曲線下面積)を0.57と算出した。 Youdenの指数によって特定された最適な診断閾値は、感度0.66、特異度0.52であり、それに対応する正負の尤度比(LR+ = 1.38; LR- = 0.66)であった。 これらの結果を総合すると、提案されたCDRの診断価値は限定的であり、方向嗜好検査を受けることができない患者の椎間板性疼痛と非椎間板性疼痛を確実に区別することはできなかった。 方向嗜好性検査. 臨床に採用する前に、さらなるRCTを実施すべきである。
持ち帰りメッセージ
- 特異度は高く、感度は低い: 方向嗜好性検査は、椎間板原性腰部痛の検出において、特異度は高いが(0.91-0.94)、感度は低い(0.45-0.48)。 つまり、DP検査が陽性であれば、椎間板原性腰痛が強く示唆されるが、陰性であっても否定はできない。
- スクリーニングではなく、除外判定に有用である: 陽性尤度比(LR+ 5.16-7.65)は、以下のことを示す。 方向嗜好検査は、椎間板原性の痛みを確認するのに有用であるが、全症例を検出する能力に限界があるため、一般的なスクリーニングツールとしては不適当である。
- 慢性は重要である: 長期にわたる腰部痛(平均持続期間3.5年以上)を有する集団では、方向嗜好検査は以下のような可能性がある。 方向嗜好検査方向嗜好性検査では、様々な痛み要因がより広範に影響するため、陽性症例が少なくなる可能性がある。
- 急性患者と慢性患者: 方向嗜好性検査急性腰部痛の患者においては、侵害受容性因子が症状を促進する可能性が高いため、方向嗜好性検査がより有益である可能性がある。
- 異なる表現型: Modic Type 1の変化に伴う椎間板原性の痛みは、繰り返しの運動テストに反応しないことがあり、方向嗜好性を示すことはまれである。 方向嗜好性理学療法士が考慮すべき異なる臨床表現型を示唆している。
- 補完的評価: 指向性嗜好検査は、単独の診断ツールとしてではなく、他の臨床所見、患者の病歴、そして適切な場合には画像診断と並行して、個別化された管理の指針として使用されるべきである。
PHYOTUTORSのガイドで、LBP評価をサポートしましょう。
参考文献
中枢性感作にとって栄養がいかに重要な要素であるか - ビデオ講義
ヨーロッパNo.1の慢性疼痛研究者ジョー・ナイスによる、栄養と中枢性感作に関する無料ビデオ講義を 見る。 患者がどの食品を避けるべきか、おそらくあなたは驚くだろう!

