肩の不安定性|理学療法士のための診断と治療

肩の不安定性|理学療法士のための診断と治療
肩関節は非常に大きな可動性を持っているため、不安定になりやすい。 筋力は可動域の中間で安定性をコントロールするが、臨床的な不安定性は可動域の末端で現れる(Doukas et al. 2001). 上腕骨頭の関節円蓋上での異常な動きと定義され、痛みやずれの恐怖感を伴う。 機能的安定性とは、肩関節の運動中、上腕骨頭が関節窩の中心に維持されることと定義でき、静的および動的要素の同期的調整によって達成される。 これらには、負の関節内圧、肩甲上腕骨形状、莢膜臼蓋複合体、相乗的筋バランスが含まれる(Doukas et al. 2001).
回旋筋腱板は、上腕骨頭を関節窩の中心に位置させ、肩の原動筋によって生じる並進力に対抗する役割を果たす。 関節唇は、関節窩の深さを全方向に約50%増加させ、表面積も増加させることが知られている。
外傷性不安定性には、関節を率直に脱臼させるような激しい力から、静的拘束部の塑性変形につながるような微妙な力まである。
前方脱臼のメカニズムは、一般的に肩の急激な外転・外旋力であり、後方脱臼は発作、発作、感電によって起こることが多い。 肘をついて転倒するスポーツや、ラグビーのタックルのように腕を伸ばして後方へ力を入れるタックルでも見られる。
脱臼の場合、以下のような損傷がよく見られる:
- 蝶形骨骨折は15~21%の症例にみられる(Kraeutlerら)。 2018,Griffith et al. 2008)
- バンカート病変: 前方脱臼の84~97%において、IGHLが前方関節窩および臼蓋から剥離している(Kraeutler et al. 2018,Sedeek et al. 2014)
- ヒル・サックス病変: 前方脱臼後の上腕骨頭背側への印象は41~83%であった(Kraeutler et al. 2018,Ozaki et al. 2014)
- 平均年齢24歳の研究では、患者の1,2%が腱板断裂を起こしている(Kraeutler et al. 2018年)、平均年齢47.6歳の研究では、腱板断裂および/または大結節骨折の有病率は33.4%まで上昇した(Robinson et al. 2012)
- 腋窩神経および/または腕神経叢の他の部分の神経損傷は13,5%であった(Robinsonら)。 2012)
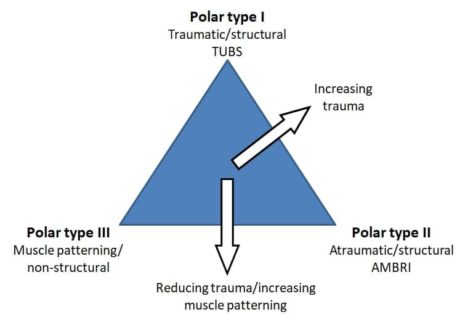 ジャッジら (2017)は、肩関節不安定症のリハビリテーションにStanmore分類を提案している。 彼らは、構造的な要素(腱板、接触面積、莢膜窩複合体)と非構造的な要素(中枢神経系と末梢神経系)の両方が肩の不安定性に寄与していることに言及し、病態の間には連続性があることを強調している。
ジャッジら (2017)は、肩関節不安定症のリハビリテーションにStanmore分類を提案している。 彼らは、構造的な要素(腱板、接触面積、莢膜窩複合体)と非構造的な要素(中枢神経系と末梢神経系)の両方が肩の不安定性に寄与していることに言及し、病態の間には連続性があることを強調している。構造要素は、先天的に異常であったり、異常なコラーゲンから構成されていたり、経時的に微小な外傷性病変を獲得したり(無外傷性構造)、外因性因子によって損傷を受けたり(外傷性構造)する。 非構造的要素は先天的に異常であることもあれば、神経筋制御の障害として経時的に獲得されることもある。
スタンモアの分類は以下の通りである:
ポールIだ: 外傷性(TUBS=外傷性、片側、バンカート病変、手術)
ポールII: 無外傷性(AMBRI=無外傷性、多方向性、両側性、リハビリテーション、下側被殻移動)。
極III: 神経筋
疫学
シールズら (2017)は、収集した外傷データベースをレトロスペクティブに調査し、都市部の人口100.000人当たりの脱臼発生率は21.9人であることを明らかにした。 男性では15〜24歳と85歳以上で42.1歳と50.9歳、女性では65〜74歳で45.7歳が発症のピークであった。
フィンホフら (2004)は、肩関節不安定症の75%以上は外傷によるものであり、残りの25%は非外傷性に分類されるとしている。
Blomquistら (2012)は 、不安定性の約75%は前方であり、そのほとんどはスポーツ外傷や外傷の結果であると報告している。
後方不安定症は約20%を占め、発作や感電によるものが多いが、スポーツ外傷や外傷もその一因となる。
残りの5%の多方向不安定性は、運動機能亢進症の人に多く見られる。
コースに従う
- いつでも、どこでも、自分のペースで学べる
- 受賞歴のあるチームによるインタラクティブなオンラインコース
- オランダ、ベルギー、米国、英国でCEU/CPD認定を受ける
臨床像と検査
患者歴の中で以下の項目を評価することが重要である:
- 年齢: 25歳以下か25歳以上か?
- 損傷のメカニズム:断裂(TUPS)、摩耗(AMBRI)、生まれつき(筋パターン化/非構造化)
- 不安定性の方向:前方、後方、または多方向
- 重症度:脱臼か亜脱臼か?
- 頻度:原発性または再発性
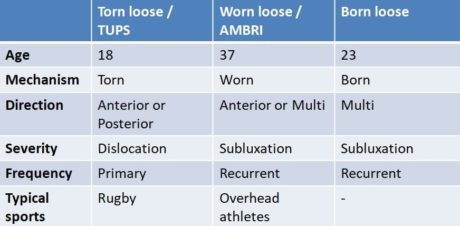
その答えによって、Jaggiらが先に述べたように、患者を3つの極の間の連続体のどこかに位置づけることができる。 (2017).
恐怖、不安、回避といった心理的要素も一役買っていることを認識し、評価することが重要である。
審査
発症、状況、方向、頻度、大きさなどを含む十分な病歴の後、臨床検査は、不安定性のパターンと程度を決定するための不可欠な最初のステップである。
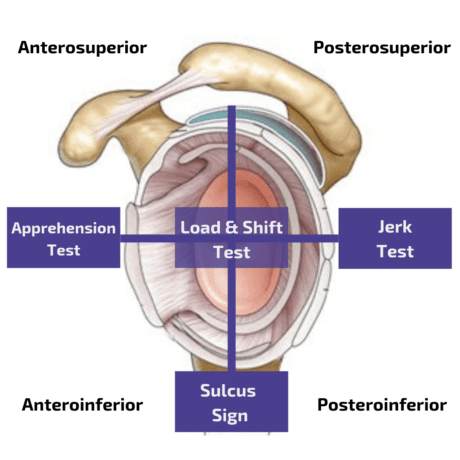
前方不安定性
前方の不安定性を評価するために、アパレッ ションテストとリロケーションテストを組み合わせると、感 度67%、特異度98%となり、基本的に前方の構造的不 安定性の存在を確認することができる(Hegedus et al. 2012).
通常、逮捕テストに続いて移籍テストが行われる:
逮捕・移乗テストのフォローアップとして行われることの多い整形外科的検査に、離床テストがある。
後方不安定性
このテストは、感度90%、特異度85%と非常に正確なテストである(Kim et al. 2004). 著者らはまた、痛みを伴うジャークテストが保存的治療の失敗の予測因子であったとも述べている。 同時に、無痛ジャーク群(ポンコツによる検査で陽性)では、平均4ヵ月後に93%がリハビリ・プログラムに反応した。
その他の後方不安定性に関する整形外科的検査は以下の通りである:
不安定性
下方の不安定性を評価するために、Sulcus TestまたはSulcus Signを行うことができる。 しかし、この検査の感度や特異度の値は不明である。 同時に、Eshojらによる研究では、このテストはカッパ値к=0.43という中程度の評価者間信頼性しか得られなかった。 (2018).
下半身の不安定性を調べるもうひとつの整形外科的検査に、ゲイジーテストがある。 多方向の不安定性を評価するために、ロード・アンド・シフト試験を実施することができる。
患者が "Born Loose "のカテゴリーに入る場合は、可動性亢進症についても評価する必要がある。 ベイトン・スコアとブライトン基準は、患者が先天性運動機能亢進症候群に罹患しているかどうかを判定する方法である。
つの神話を打ち破り、3つの知識爆弾を無料で手に入れる

コースに従う
- いつでも、どこでも、自分のペースで学べる
- 受賞歴のあるチームによるインタラクティブなオンラインコース
- オランダ、ベルギー、米国、英国でCEU/CPD認定を受ける
治療
肩関節不安定症の治療における理学療法の目的は、個々の患者に適した適切かつタイムリーな方法で適用されるいくつかの明確なテクニックを使用することにより、痛みのない正常な肩関節の運動制御を回復させることである。 治療が成功するかどうかは、正しい臨床診断、解剖学的構造的欠陥の特定、異常な運動パターンの特定に大きく依存しており、それに応じてリハビリテーションプログラムを設計することができる(Jaggi et al. 2017).
肩関節脱臼は、集団によっては90%近い高い再発率を示し、活動復帰率は50%を下回ることもある。 手術は、肉体的に厳しいスポーツ活動をする若い男性には効果的であるようだ、 エルジャブら (2017)は、他の多くの症例において、手術と比較した保存的治療の優れた結果を報告している。
非急性期の肩関節不安定症の治療目的は、再発のリスクを最小限に抑え、痛みと機能を改善することである。 理学療法は通常4~12週間後に開始するが、患者が運動に耐えられるようになればすぐにでも開始できる。
このビデオでは、初期と中期のリハビリのためのエクササイズ例を紹介し、パート2では後期のリハビリとスポーツ復帰のためのエクササイズとドリルを紹介する。 閉鎖運動連鎖エクササイズは、肩の不安定性に悩む患者にとっていくつかの利点がある: 関節の剪断と並進を減少させ、関節の圧迫によって関節の固有感覚を高め、筋肉の活性化を改善する。
このビデオシリーズのパート1では、リハビリの初期と中期に肩の不安定性をリハビリするためのクローズドおよびセミクローズの運動連鎖エクササイズを紹介した。 次のビデオでは、より高度なクローズド・チェーンの練習と、オープン・チェーンとダイナミック・ドリルを続ける。
患者が閉鎖運動連鎖エクササイズや半閉鎖運動連鎖エクササイズに耐えられるようになれば、より高度な閉鎖運動連鎖エクササイズや開鎖運動連鎖摂動に移行することができる。 これは通常、2ヶ月ほど経った後のことである。
では、患者がプレーに復帰できるかどうかはいつわかるのか?
一般的に、患者は痛みのない完全な可動域を持ち、心理的にもスポーツに復帰する準備ができたと感じるはずである。 そのうえで、全平面における筋力は、少なくとも健常側と比較して90%以上でなければならない。 プレー復帰の意思決定に役立つテストとして、上部4分の1のYバランステストがある。
最後に、プロプリオセプションは、損傷していない側と比較して、不安定な肩で低下することが多い。 肩関節ポジショニング・センス・アセスメントは、障害の発見とリハビリに役立つ。
肩の不安定性についてもっと知りたい? それなら、以下のリソースをチェックしよう:
- フィジオチューターズ・ポッドキャスト第50話 アンジュ・ジャッジの不安定な肩
- 初回外傷性前方脱臼後の肩関節の再発不安定性(PRIS)の予測
- 肩関節前方脱臼の神経筋エクササイズ
- 過可動肩患者における高負荷強化の短期的有効性
参考文献
エルジャブ、W.、クリンガー、H.M.、フォン・クノッホ、M. (2017). 肩関節不安定症の自然経過と治療傾向:系統的レビュー。 整形外科・外傷学雑誌、 18, 1-8.
ロビンソン、C.M.、シュアー、N.、シャープ、T.、レイ、A.、マレー、I.R. (2012). 外傷性肩甲上腕骨前方脱臼に伴う損傷。 JBJS, 94(1), 18-26.
コースに従う
- いつでも、どこでも、自分のペースで学べる
- 受賞歴のあるチームによるインタラクティブなオンラインコース
- オランダ、ベルギー、米国、英国でCEU/CPD認定を受ける
肩の痛みに対する無意味な治療をやめ、エビデンスに基づいたケアを提供し始める時だ


このコースについてのお客様の声
- ロバート・ファン・リーウェン26/05/25PHYSIOTUTORを介し、成功するための最高のトップコース Mijn 3e cursus。
このページでは、そのような情報を提供します。ドミニク・マイヤー27/04/25臨床に関連したコースで、最新の知識に基づいている! この素晴らしいコースは、臨床に適切で、最新の知識に基づいています。 肩は難しいトピックですが、包括的かつ論理的に説明されています。 本当にお勧めです。 理論と症例が気に入っています。 ありがとうございました! - ティネケ・デ・フリース26/01/25素晴らしいコースだ。 実戦に即した優れた講義である。 オフィスオープンにふさわしい名前であることデンプシー・ティーレ02/01/25実践的な内容である! 私はこのコースに参加した。 この講義は、精神科医がリハビリテーションを行う上で重要なエビデンスを得るために必要なものである。 すべての情報はオーバービューで提供される。
私は自分の患者を治療で助けることができる! - カルライン・ドゥルスマ27/12/24このコースは 、非常に優れたものである。 本当に素晴らしい。ヴァネッサ・バーネット22/12/24このページは、そのような サッカーに関する情報を提供するものである。
- ポール・メンシンク15/12/24ポール・メンシンク ハイレベルの文学が構成されたコースで、ビデオは使用されたテクニックと練習問題の完璧な例である。フランク・クライン12/12/24CRSPは 、私は非常に新しい、新しい視点、肩峰下腫瘍の病態と治療、実践と治療への二次元的視野を提供することができる。
- マーティ26/11/24RCRSP CURSUS ニュースは少ないが、バイオメカニクスの概要と詳細な解説がある。
フィリップの素晴らしいフィルムと技術も素晴らしい。
このような、非常に完璧に整備された施設は、とても素晴らしいものだ。
このウェブサイトは、私のチームではうまく機能していない。 でも、それは無理な話だ...。
しかし、カーソルのおかげで、認定を受けるための最高の報酬を得ることができた。 ネチエスだ。マリア・クレイマー01/11/24RCrspのための特別コース 直接受講できる、実践的な内容やトレーニングが盛りだくさんの特別コース。  エリック・ヴェルスルイス13/08/24腱板関連肩関節痛 RCRSP by Filip Struijf
エリック・ヴェルスルイス13/08/24腱板関連肩関節痛 RCRSP by Filip Struijf
最先端のコースで、肩の専門知識を持つ理学療法士や、肩の愁訴を持つ患者の研究や治療のスキルをさらに向上させたい理学療法士にとって非常に有用である。 ショルダーケースは、最近得た知識を加工するのに便利だ。
大きな利点は、提供された教材を読んだり、ビデオ教材をもう一度見たりできることだ。 ビルギット・シュミッツ28/04/24腱板関連肩関節痛 RCRSP
ビルギット・シュミッツ28/04/24腱板関連肩関節痛 RCRSP
私は、私の実践的なハンドリングに役立つ、実践的なウェイトトレーニングを含む、非常に充実したコースだと思う。 新しいカリキュラムが始まった。 ティース・デ・イェーガー22/04/24腱板関連肩痛 GOEDE RCRSP CURSUS.
ティース・デ・イェーガー22/04/24腱板関連肩痛 GOEDE RCRSP CURSUS.
このほかにも、多くのことを学べる素晴らしいコースがある。 エビデンスに基づいた詳細な情報が、このような貴重なビデオとともに提供されている。 このように、カーサンダーデレードでフィリピン人選手自身の話を聞くことができるのは、とてもいいことだ。 4 ステレンI.P.V. 5年間は、ビデオ・フォーマットでより多くのことを学び、より多くのことを学ぶことができた。 しかし、それは実践の中でどのようなことが重要であるかということを知るためのものである。 ラルソン・デ・ニーブ16/04/24ローテーターカフに関連した肩の痛み GOOD COURSE
ラルソン・デ・ニーブ16/04/24ローテーターカフに関連した肩の痛み GOOD COURSE
理論的かつ実践的なコースで、すぐに実践で使えるエクササイズがある。 ベッペケ・モレナール13/04/24腱板関連の肩の痛み 全体として素晴らしいコースである。
ベッペケ・モレナール13/04/24腱板関連の肩の痛み 全体として素晴らしいコースである。
非常に有益で包括的なコースだ。
正解のクイズが不正解にカウントされているのが残念だ。
(フィジオチューターのコメント): 現在、クイズシステムのオーバーホールを行っており、この問題は修正済みである)。 ウィレム・ゼー28/01/24腱板関連の肩の痛み PRIMA CURSUS!
ウィレム・ゼー28/01/24腱板関連の肩の痛み PRIMA CURSUS!
効果的で、実践的である ジェイソン・ピアソン11/01/24腱板関連肩関節痛 RCRSPコース
ジェイソン・ピアソン11/01/24腱板関連肩関節痛 RCRSPコース
このコースには非常に満足している。 評価とリハビリテーション戦略を構築するための優れたフレームワークを提供する。 ミハエル・ワジデツコ09/01/24腱板関連の肩の痛み Ik ben super blij eermee.
ミハエル・ワジデツコ09/01/24腱板関連の肩の痛み Ik ben super blij eermee.
とても興味深いトレーニングだった。 カーソルは最新情報に溢れ、すべてが完全でわかりやすく説明されていた。 私はまた、このような素晴らしいセットプレーができることを望んでいる! 腱板炎を予防し、効率的にトレーニングするために、多くの重要なヒントと組み合わせがある。 私は、自分の技術や能力を向上させ、患者が複雑な症状を専門的に治療できるようになることを望んでいる。
とても快適だ! アンテ・ホーベン30/12/23腱板関連肩関節痛 RCRSP
アンテ・ホーベン30/12/23腱板関連肩関節痛 RCRSP
このコースはよくデザインされており、確かなエビデンスに基づいている。 情報は、理解を深めるためにテキスト、画像、ビデオを使い、構造化された方法で提示される。 加えて、このコースではこの情報を患者に効果的に伝えることに重点を置いていたことも評価できる。 ただ、運動療法がもっと充実していればと思った。
 ナオミ・ティラー20/12/23腱板関連肩関節痛 RCRSPコース
ナオミ・ティラー20/12/23腱板関連肩関節痛 RCRSPコース
わかりやすく、最新のエビデンスに基づいた素晴らしいコースだ。 学んだことをすぐに自分の仕事に生かすことができ、自信がついただけでなく、より楽しくなった! 腱板がどのように機能するのか、このような問題をどのように治療するのか、患者とのコミュニケーションをどのようにとるのか、そしてエクササイズのヒント(いつもありがたい!)を得ることができた。 全体的に、このコースに参加できてとても満足している!
とても快適だ!