頚原性頭痛|フィジオのための診断と治療

頚原性頭痛|フィジオのための診断と治療
序論と疫学
頭痛はそれ自体で現れることもあるが、頚部痛を主訴とする患者の60%以上が頚部痛のエピソードを合併していると報告しているように、頚部痛患者では非常に一般的な症状でもある。 したがって、患者がどのような頭痛に悩まされているのかを知ることが不可欠である。
まず始めに、一次性頭痛と二次性頭痛を区別しよう。 しかし、これは何を意味するのだろうか? 簡単に言えば、一次性頭痛は "病気そのもの "であるのに対し、二次性頭痛では頭痛は他の疾患の症状である。 つまり、一次性頭痛は片頭痛、緊張型頭痛、群発頭痛ということになる。 二次性頭痛とは、腫瘍、出血、その他の外傷、顎関節機能障害、物質の過剰摂取、別名首の痛みなどが原因で起こる頭痛のことである。 頚原性頭痛である。
では、二次性頭痛である頸原性頭痛について詳しく見てみよう。
疫学
下図は、世界各大陸における頭痛の有病率を示している: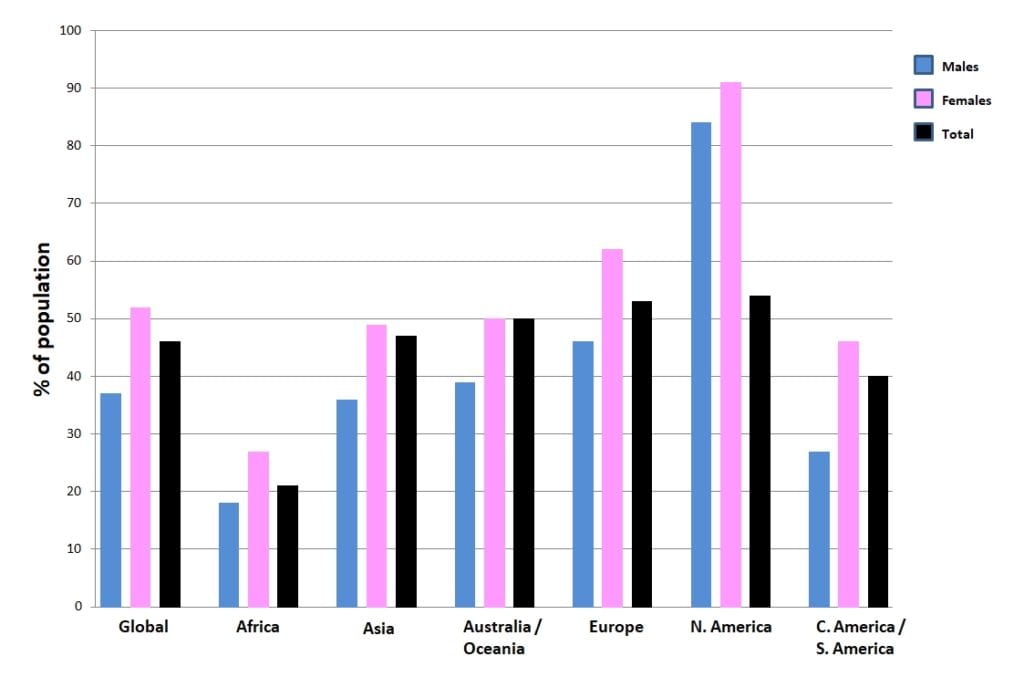
CGHの有病率に関する他の研究では、0.17~4.1%の有病率が報告されている(Knackstedt et al. 2010;Antonaci et al. 2011;Sjaastad et al. 2008).
しかし、どうして首が頭部に痛みを伝えるのだろうか?
関連痛の場合、痛覚刺激部位以外の部位で痛みを感じる。 したがって、痛みを感じる場所を圧迫したり負荷をかけたりしても、通常、痛みの強さが増すことはない。 しかし、感作された侵害受容器の場所に圧力や負荷がかかると、紹介された部位の痛みの強さが増す。 頚椎症性頭痛の場合、頚部の構造における侵害受容が頭部の関連痛を引き起こす。
別のビデオで紹介した収束-投射理論に従えば、まず、侵害受容性求心性神経の密度が低い高頸部に、侵害受容を担う構造が必要になる。 例えば、C2/C3にある関節包を含むファセット関節や、C2靭帯から後頭部まで伸びるアラー靭帯などである。 これらの構造の求心性神経支配は、C1/C2の高さにある後角の2次ニューロンに収束する。
同時に、顔面には求心性の侵害受容神経が非常に高密度で存在し、脳神経5番の三叉神経から感覚神経を支配している。 三叉神経は次に、最大の脳神経核である三叉神経核の2次ニューロンに収束する。 中脳から大脳皮質、髄質、脊髄へとC1/C2まで伸びている。 つまり、三叉神経の神経支配と上部頸椎の深部構造の神経支配は、同じ脊髄分節に収束しているのだ。
そのため、頸部からの求心性侵害刺激が、C1/C2分節の後角の2次ニューロンに伝わり、最終的に体性感覚皮質に到達すると、脳のこの部分は刺激の起源を突き止めなければならない。 この場合、脳は投影エラーを起こし、侵害受容刺激は神経支配の弱い上部頸部ではなく、侵害受容求心性神経支配の強い顔面から来るに違いないと判断する。 つまり、脳は前頭部から眼窩にかけて痛みを投影しているのだ。

顔全体が三叉神経に支配されているのなら、なぜ前頭部から眼窩にかけてだけ頭痛を感じ、頬や顎は感じないのだろうか? 三叉神経は3つの枝に分かれている:
- 眼神経は頭皮、額、眼窩などを支配している。
- 上顎神経は頬、上唇、上の歯などを支配している。
- 下唇、顎、顎から側頭部までを支配する下顎神経。
これら3つの神経枝が三叉神経核に到達すると、それらは反転する。 三叉神経核は大きく、3つの異なる部分から構成されていることを覚えておいてほしい。 下顎神経と上顎神経は、それぞれ三叉神経核の口蓋側部分と極間側部分に収束するが、どちらも脊髄ほど尾側には達しない。 眼神経だけが、脊髄のC1/C2の高さにある三叉神経核の尾状部に収束している。この三叉神経核は、まさに上部頸椎の構造からの求心性神経が収束する場所に位置している。
ここで重要なのは、頸部と顔面の片側性神経支配構造について述べていることである。 そのため、例えば右側の首の構造からの関連痛は常に右側の頭痛につながり、左側は左側の頭痛につながる。
コースに従う
- いつでも、どこでも、自分のペースで学べる
- 受賞歴のあるチームによるインタラクティブなオンラインコース
- オランダ、ベルギー、米国、英国でCEU/CPD認定を受ける
臨床像と検査
頭痛が頚原性頭痛として認められるためには、一定の基準を満たす必要がある(ICHD-III):
まず第一に、臨床的、検査的、画像的に、例えばファセット関節や特定の筋肉など、頭痛の原因となることが知られている頸部の障害や病変が証明されなければならない。
さらに、以下の基準のうち少なくとも2つに該当しなければならない:
- 頭痛は、頚椎の障害や病変の発症後に発症した。 そのため、患者はおそらく病歴の中で外傷について説明するだろう。
- 頭痛は、頸部障害または病変の改善および/または消失と並行して改善または消失する。
- 頚椎の可動域が減少し、痛みは運動/姿勢に依存し、頭痛は誘発テストによって著しく悪化する。 例えば、屈曲回旋テストによって評価される上部頸椎の回旋低下は、頸椎症性頭痛と関連している可能性がある。
- 頸部構造またはその神経供給の診断的遮断後、頭痛が消失する。
次にICDH-IIIの基準である、 Sjaastad et al. (2008)は、頸原性頭痛を分類する基準として以下のものを提唱している:
- 誘発:非生理的な頸部の位置
- 外部からの刺激、頚部
- 頸部の可動域が減少している(10度以上の欠損)。
- 同側の肩の痛み
- 同側の腕の痛み
- 片側性頭痛(側方移動を伴わない)
- 頸部/後頭部に発症する。
審査
健康な対照群と比較すると、頚椎症性頭痛の平均的な患者は、誘発、頚椎可動域(屈曲-回旋テストを含む)、頚部筋持久力において差がある。
誘発テストの目的は、患者の慣れ親しんだ痛みを再現することである。 こうすることで、頸部構造における侵害受容の位置を確認することができ、頭部への関連痛につながる可能性がある。 頸部原性頭痛は次のような方法で誘発することができる:
分節椎間運動の量と質の受動的評価(モーション・パルペーショ ンとも呼ばれる)は、脊椎痛患者の治療戦略を決定するため の徒手専門家の診断臨床の専門知識の一部である。
低可動性は可動性への介入を、高可動性は安定性へのアプローチを必要とする。 van Trijffelらによるシステマティックレビューである。 (2005)は、頸椎の受動的分節評価の信頼性を評価し、全体的な信頼性は低いか、まあまあであるとした。 しかし、セグメントC1/C2およびC2/C3については、一貫して少なくともまずまずの信頼性が得られている。 そのため、この検査の臨床的価値は中程度とした。
上部頸椎C0~C3の屈曲の可動域評価を行うには、患者をベンチの端に正座させるか、スツールに座らせ、ベンチの高さは患者の頭が自分の腹と同じ高さになるように調節する。
まず、C3の棘突起をキーグリップで腹側方向に固定する。 これは上部頸椎の靭帯のつながりのため、他の脊椎の部分とは逆になっていることに注意しよう。
次に、患者の後頭部の低い位置に手を置き、患者の頭を手と胸の間に固定する。 次に、屈曲、対側側屈、同側回旋の各成分が等しい最大異名3D運動を行う。
上部頸椎の伸展を局所的に評価する場合は、C3の固定を腹尾方向に変え、作業手を患者の後頭部の高い位置に置く。 次に、伸展、対側側屈、同側回旋を等しく含む最大異名3D運動を行う。
両者の動作は、動作中および終了域での抵抗、可動域、さらに痛みの誘発の可能性について、反対側と比較して判定される。
上部頸椎の評価では、C2/C3での制限が上位セグメントの動きに影響を及ぼす可能性があるため、C2/C3を最初に評価する必要がある。 C0/C1の制限は、C1/C2の動きを制限することができる。 このため、まずC0/C1のセグメント評価から始めることにする。
まず、患者の棘突起C2をキーグリップで固定する。 次に、下腿隆起を対側の患者の乳様突起に当て、患者の頭を胸で固定する。 その後、抵抗を感じるまで患者の頭を回転させる。
C0/C1での動きを評価するため、作業手と胸部を連動させ、対側への側屈動作を行う。 その動きは、患者の鼻を通る矢状軸を中心に行われなければならない。 さらに、後頭部の対側顆と同側顆のどちらに制限があるかを指定することで、C0の対側顆(利き手側の顆)のダウンスリップ動作を発音し、C0/C1を伸展させた状態で同じ側屈動作を行うことができる。
C0(胸の横)の同側の顆のアップスリップ運動を発音するために、C0/C1を屈曲させた状態で同じ横方向の運動を行う。
C1/C2の評価では、固定を維持したまま、作業手の膝窩下隆起を対側のC1弓に下ろす。 患者の頭部はニュートラルな位置にあり、側屈は見られない。 その後、最大に回転させ、エンドフィールを評価する。 両者の動作は、動作中の抵抗、エンドフィール、痛みの誘発の可能性などについて、反対側と比較して判定される。
上部頸椎の回旋方向の可動域は、屈曲-回旋テスト(Hall et al. 2010a,Ogince et al. 2007,Hall et al 2010b)。 このテストが陽性であれば、セグメントC1/C2の回転が制限されていることを示すことができる。 従って、検査が陽性であった場合でも、機能障害を起こしている部位を見つけるためには、上部頚椎のすべての部位の椎間運動を評価する必要がある。
明確なカットオフ値は示されていないが、パフォーマンス時間は頚部屈筋の持久力の指標となる:
100%無料の頭痛ホーム・エクササイズ・プログラム

コースに従う
- いつでも、どこでも、自分のペースで学べる
- 受賞歴のあるチームによるインタラクティブなオンラインコース
- オランダ、ベルギー、米国、英国でCEU/CPD認定を受ける
治療
Jull et al. (2002)は、頚椎関節モビライゼーション/マニピュレーションと、頚肩甲骨領域の筋肉を鍛えるための低負荷持久性エクササイズの効果を、両者の併用と比較した。 彼らは、7週間(介入直後)、3ヵ月、6ヵ月、12ヵ月の追跡調査において、頭痛の頻度、強さ、持続時間の減少において、3つの介入すべてが同じように効果的であることを発見した。 治療による相加的効果を示す統計的証拠はなかったが、いくつかの転帰には介入による異なる効果がみられ、併用療法を受けた参加者の10%以上が良好な転帰と優れた転帰を得た。
可動域訓練はPIVM評価と同じであるが、患者をできるだけリラックスさせるために仰臥位でも行うことができる:
頭痛についてもっと知りたい? そして、以下のブログと研究レビューをチェックしてほしい:
参考文献
アントナチ、F. & Sjaastad, O. (2011). 頚椎症性頭痛:本当の頭痛である。 神経学と神経科学の最新レポート、 11, 149-155.
オレセン、J. (2018). 国際頭痛分類。 The Lancet Neurology,17(5), 396-397.
スジャスタッド、O. (2008). 頚原性頭痛:前兆のない片頭痛との比較;Vågå研究。 Cephalalgia,28(1_suppl), 18-20.
コースに従う
- いつでも、どこでも、自分のペースで学べる
- 受賞歴のあるチームによるインタラクティブなオンラインコース
- オランダ、ベルギー、米国、英国でCEU/CPD認定を受ける
ついに頭痛患者の診断と治療法を学ぶ


このオンラインコースについてのお客様の声
- ライアン・グローネヴェーゲン - ファン・グーリック22/04/25理想的なオンラインコース オンライン英会話と本格的な学習ができます。 このような "verplichte" stofと "verdiepende stof "の違いについて、詳しく説明します。 レネのプレゼンテーションは、統計的でありながら、最も重要な情報を提供しています。 クイズはとても面白かったです。 このようなことができるのは、本当にありがたいことです。
私にとっては、もっと多くのケース/ケース・レポートが必要であり、また、hcwkパルパティーの映画制作やハンドバッティング・リハビリの指導も必要です。 あなたの人生において、あなたのアイディアがあれば、あなたはそれを実行することができます!サイモン・フェイヤーズ21/02/25頭痛の診断の混乱が解消された 長年仕事をしてきたが、頭痛患者を扱うとき、自分の道具箱が少し空っぽだといつも感じていた。 このコースのおかげで、理論と実践の両方が身につき、臨床での実践に役立てることができました。 このコースは、教えられたことをすべて証明しようとするため、また、レネが主に研究者であり、彼にとって重要な関心分野であるためか、研究論文にかなり重きを置いています。 検査や治療に関する実践的なビデオがたくさんあります。
このコースを受講して本当に良かった。 - ラファエル・アコヘン16/02/25興味深く、楽しく、そして刺激的 である。 様々な論文や分析的な講義は、非常に大きな成果をもたらしましたが、その分、最高の内容でもありました。 しかし、その一方で、映画製作者たちは、このような状況を打開するために、大きな決断を迫られた。 このような実践的な講義を受講することで、より効果的な学習が可能になります。 このコースは、あなたの人生をより豊かにするためのものです。メンノ・ソルマニ31/12/24臨床における頭痛治療 physiotutor de samenwerking is aangegaan met Rene Castien. 診断だけでなく、蹄関節の治療にも役立つ、非常に充実したコースです。
- マルテイン・リーブレッツ29/12/24最高のコース 最高のPHYOTUTutorsです、
オンライン・カリキュラム "Behandeling van hoofdpijn in the klinische praktijk "は、私がJullieに申し込んだ最初のカリキュラムです。 このような勉強の仕方は、私にとっては何の役にも立ちません。 とはいえ、私自身は前向きに捉えています。 このコースは、すべて順調で、とても良い方法で勉強することができます。 私にとっては、とても興味深いものでした。 それは、あなたが自分自身で勉強することが無効になるように、勉強するための良い、興味深い方法です。ヘイコ・オスターフェルト29/12/24臨床における頭痛治療 Physiotutorの詳しい講義をご覧ください: 臨床における頭痛治療
多くの(専門的な)情報と実践に役立つ有益な情報を提供します。 - ロブ・ヴァン・ダム24/12/24Hoofdpijnbehandeling in de klinische praktijk Goede cursus, veel gelealed, wel even zoeken voor me, aangezien de eerste x is that ik e online cursus doe.
その方が良いですよ。
このコースに参加するために設定された時間は、私にとっては非常に短いものでした。
オランダ語への翻訳がうまくいかなくて、英語での講義を受けたことがありません。
私は、PHYOTUTORを介したカーソルを、今すぐ、このフォームに入力します。ラトガー18/12/24臨床現場での頭痛治療 。 多くの情報だけでなく、非常に優れた操作技術もあります。 最高の学習者 - ジェレ・ヴィッサー18/12/24臨床における頭痛治療 豊富な情報トッド A.07/12/24必要な深さのある徹底したコース 講義で提示されたRCTエビデンスのレベルを高く評価した。
- イルゼ・ランマース=ヴレーデンベルク03/12/24このカーサスに参加したことは、とても有意義でした。 私は非常に多くのことを学びましたし、現在も蹄疫の研究・治療に関する最新の標準的な知識を持っています。
また、PHYOTutorが提供する14時間よりもはるかに長い時間が必要です。 また、教材はカーソルに掲載されていませんので、まずはメールにてお問い合わせください。 そのため、この記事を読むのにとても時間がかかりました。
しかし、このようなことは、ある意味、非日常的なことであり、そのようなことでは、全くないのである。 また、ある記事については、全く理解できなかった。 このようなことは、とても重要なことだ。
私はMTのマスターであり、FTのマスターであることを望んでいる。マリア・クレイマー28/11/24蹄葉炎に効果的 な治療法 蹄葉炎に効果的な治療法。 蹄関節の解剖学とメカニズムを学ぶのに最適。 このような蹄関節炎を治療するために必要な手指の数。 - マーティ26/11/24様々な種類の蹄鉄について、非常に分かりやすく解説 されている。
症状、種類、診断のための解説。
映画作品はとても魅力的です。 (1)英語は、日本語と同じように、また、(2)英語は、日本語と同じように、翻訳されています。
私がこのコースに参加することを希望する場合、英語での授業は、次のような内容を含むコースに参加するために必要です。
をクリックしてください。 このコースは、決して簡単なものではありません...😉。
大きなマイナス面は、ウェブサイトを利用することで、より良いサービスを提供できることです。 Onoverzichtelijk en in begin lastig te doorgronden..
このコースは、認定コースに含まれる最も高額なコースです。👍ワウテル・リンショーテン26/11/24とても興味深く、興味深い、そして素晴らしい本です! このカーソルをどのように配置するかは素晴らしい。 この記事は、非常にわかりやすく、また、カーソルの構成や読みやすさについてもよく理解できます。 PHYOTutorのビデオレクチャーや講義は、私たちがPHYOTutorに求めているものです: 本当に素晴らしい。 すべてが本当に素晴らしく、優れた文学に溢れている。 これからも頑張ってください。 これからも良い仕事を続けてください! - エリック20/11/24蹄鉄の専門家として学ぶ このコースを受講することで、より深く養豚の知識を身につけ、養豚の方法と技術を学ぶことができます。リチャード・パンボア17/11/24カーサスを見る 勉強したいときに、自分自身で勉強できるのは素晴らしいことです。 このコースに参加して本当に良かった。
最も重要なことは、コースで最も重要なことでした!  Christine Petrides, 理学療法士10/11/24分かりやすく、構造化された講義は、私の推論を向上させてくれました。 様々な頭痛のタイプについて学ぶことができ、自分の臨床推論を整理する方法を学ぶことができました。 講師は、分かりやすく構造化された方法ですべてを説明してくれました。 お勧めです。ジュリー・ヴァーメレン14/10/24興味深く、実用的なカーソルは 、実践の場で直接スラグに触れることができます。 とても勉強になりました。
Christine Petrides, 理学療法士10/11/24分かりやすく、構造化された講義は、私の推論を向上させてくれました。 様々な頭痛のタイプについて学ぶことができ、自分の臨床推論を整理する方法を学ぶことができました。 講師は、分かりやすく構造化された方法ですべてを説明してくれました。 お勧めです。ジュリー・ヴァーメレン14/10/24興味深く、実用的なカーソルは 、実践の場で直接スラグに触れることができます。 とても勉強になりました。
カーサスに参加するために必要な時間は、カーサスに参加するために必要な時間です。
このページをご覧いただくには、以下の手順が必要です。 学習者!- レフ・コワルスキー11/10/24多くの専門的な内容を盛り込んだ情報満載のこのカーソルは 、治療家にとって、実践しやすく、実践しやすいものです。 フィジオセラピストにとっては、複雑で難しい治療が必要です。 プレゼンはとても楽しいものですが、その分、見ごたえのあるものでもあります。 このような場合、プレゼンテーションを2倍速で行うことで、自分自身が情報を得るまでの時間を短縮することができます。 また、プレゼンテーションのテクニックを磨くことも重要です。 頸椎の治療には、多くの才能が必要ですが、頸椎に異常がある場合もあります。 しかし、そのような状況でなければ、私はこのコースを受講することはできません。
カーソルは、素晴らしいプレゼンテーション、テクスト、プレゼンテーション、そしてクイズで構成されています。 クイズは1クイズ1分と短いので、プレゼンテーションやアーティクルの内容をよく理解する必要があります。 この文章は英語で書かれていますが、そのため、この文章を読むのに30秒ほどかかります。
このカーソルは本当に難しいです:
- カーソルを動かすのに必要な時間
- KRFは、このカリキュラムの価格以上の価値があります。
- 蹄関節の治療など、最も重要な治療法についてより深く知ることができます。
- 蹄鉄の扱い方など、蹄鉄の基本的な知識を身につけましょう。
もっといいことがあるはずだ:
- プレゼンをする人・される人同士の交流が深まる。
- (マスター)マニュエル・セラピュータにとって重要である、いくつかの治療法をより効果的に行うことができるが、フィジオセラピュータにとってはそれ以上である。
治療者?
このページには、英語での記事、プレゼンテーション(英語と日本語の両方で)、英語でのクイズが含まれています。 もし、あなたが快適さを求めていないのであれば、このコースはお勧めできません。 カレッジマニュエルセラピストは、私がこのコースを受講することを心から歓迎します!ラース16/09/24情報教材とプレゼンテーションがミックスされた、情報満載のコースです 。 プレゼンテーションの長さには、専門的な内容、プレゼンテーション、実践的なスキルが含まれます。 プレゼンテーションの長さは基本的なものです。