椎間板ヘルニアの退縮のためのモビライゼーションは効果がありますか? 新たな研究が明らかにしたもの
はじめに
腰椎椎間板ヘルニア(LDH)は、L4-L5とL5-S1に多く、神経根の圧迫による腰部痛や放散痛の主な原因である。 治療戦略には外科的治療と保存的治療があり、後者には薬物療法、注射、安静、運動療法、手技療法などがある。 その中でも脊椎モビライゼーションは、緩やかで受動的な関節運動であり、こわばりを軽減し、力学を改善し、痛み緩和などの短期間の神経生理学的効果を誘発することができる。 先行研究では、主に神経生理学的メカニズムから、LDHと腰部痛患者における痛みと機能に対するモビライゼーションの利点が示されており、保存的治療でヘルニア退縮が可能であることが示されている。
この 論文のレビューで述べられているように、現在の文献のほとんどは徒手療法の有効性は、構造的・力学的変化よりもむしろ、短期的な神経生理学的メカニズムによって説明されることを示唆している。 この研究では、ヘルニア退縮のための ヘルニア退縮のためのモビライゼーションこの研究では、多方向へのモビライゼーションとスタビライゼーション・エクササイズを組み合わせることで、測定可能な構造的変化を引き起こすことができるかどうかを評価することで、ヘルニア退縮のためのモビライゼーションを独自に調査している。 具体的には、痛み、機能、可動性、柔軟性を含む臨床結果と並んで、ヘルニアの大きさ、椎間板の高さ、ファセット関節の距離のような放射線学的パラメータに対するそれらの影響を調査する。
方法
スタディデザイン
本研究は、外来理学療法クリニックで実施された単盲検無作為化対照臨床試験である。 参加者は2群に無作為に割り付けられた:
- 介入群脊椎 椎間板ヘルニア退縮のための脊椎モビライゼーション +安定化エクササイズ
- 対照群安定化エクササイズのみ
治療期間中、理学療法や痛み止めを追加することは許されなかった。
包含基準
- MRIと医師の診断で腰椎椎間板ヘルニア(LDH)を確認
- 視覚的アナログスケールで3点以上の痛み
- 少なくとも8週間続く痛み
- 18歳以上65歳未満
除外基準
- 以前の脊椎手術
- 自己免疫疾患
- 脊椎すべり症
- 脊椎骨折
- 心臓病学
- 脳卒中の歴史
- 馬尾症候群
- 痛み止めの現在の使用状況
- 脊椎の炎症
- 脊椎腫瘍
- COVID-19
- 妊娠
サンプルサイズと無作為化
サンプルサイズはパイロットデータに基づいて計算され、5%の誤差水準で80%の検出力を達成するためには1群あたり16人の参加者が必要であった。 スノーボールサンプリング法が用いられ、その後介入群と対照群に無作為に割り付けられた。 合計40人が最初に適格要件を満たした。 脱退(妊娠、転居、特定できない理由)により、32人(男性26人、女性6人)が研究を完了した。
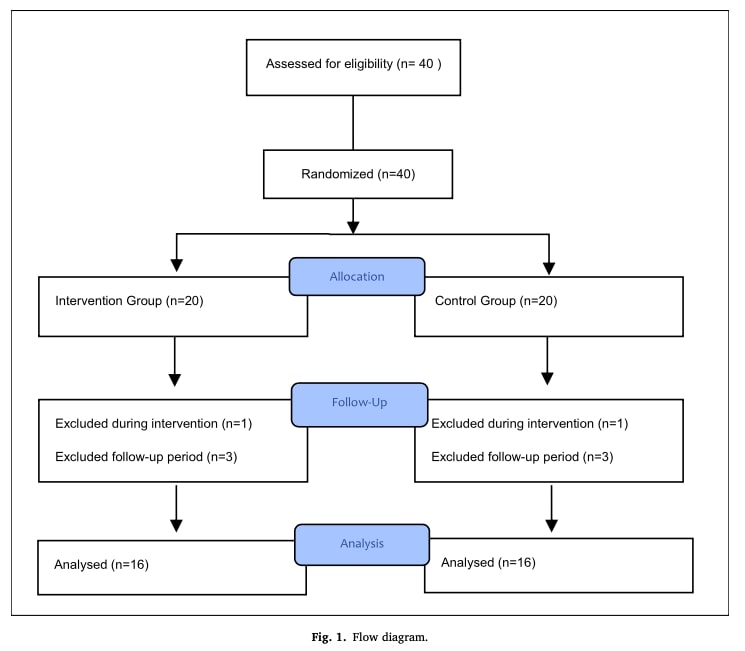
無作為化と盲検化
参加者は、封書を用いて介入群と対照群(1:1)に無作為に割り付けられた。 参加者と放射線技師/統計学者の両方がグループ割り当てについて盲検化され、同じ理学療法士がすべてのモビライゼーションと臨床評価を行った。
測定タイムライン
評価は、治療前(T1)、治療後(T2)、3ヵ月後の追跡調査(T3)の3時点で実施した。
ベースラインと主要アウトカム
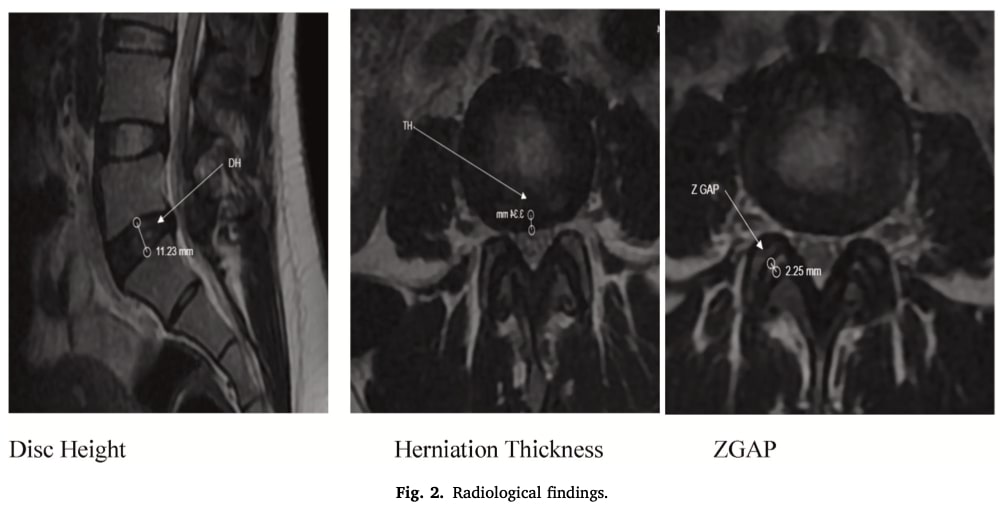
人口統計学的データには、診断名、年齢、性別、身長、体重、BMIが含まれた。盲検化された放射線科医により治療前後に行われたMRI検査では、椎間板の高さ、ヘルニアの厚さ、小臼歯関節の距離が測定された。 複数のヘルニアがある場合は、最も重度のレベルを分析した。
痛みアセスメント
この研究では、有効で信頼性の高いツールであるVisual Analogue Scale(VAS)を用いて、参加者の痛みレベルを数値化した。 VASは、一端が「痛みなし」、もう一端が「激痛」という表現で固定された線である。 患者は、この線に沿ってポイントをマークすることで、現在の痛みレベルを自己申告した。 その結果、「痛みなし」の終点から患者の印までが痛みの強さを表す数値となった。
可動域評価
股関節可動域は、デジタル傾斜計を併用し、検証済みの直立挙上テスト(SLRT)を用いて客観的に測定した。 このテストでは、参加者は仰臥位になり、傾斜計を脛骨の上に置いた。 膝を完全に伸ばした状態で、股関節を屈曲させた。 テストは陽性とみなされ、参加者が下肢に痛みを感じた地点の角度が記録された。 正確性を確保し、最大範囲を把握するため、テストは3回実施し、最も高い値を分析に使用した。
柔軟性評価
腰椎の柔軟性は、検証済みのシット&リーチテストを用いて評価した。 参加者は、足をまっすぐ伸ばし、テストボードに足をつけて座った。 次に、膝をまっすぐに伸ばしたまま、腰から前傾し、指先で測定板を押し、最終姿勢を1~2秒間保持した。 到達距離をセンチメートル単位で測定。 この手順を3回繰り返し、これらの距離の平均を算出し、データ分析のために記録した。
介入プロトコル
この研究では、治療効果を比較するために2群デザインを採用した。 対照群は、スタビライゼーション・エクササイズのみのプログラムを受けた。 一方、介入群では、同じスタビライゼーション・エクササイズを行ったが、事前に脊椎モビライゼーション・テクニックを加えた。 全治療レジメンは、週2回、5週間、10セッションにわたって行われた。 介入は、安全な脊椎の動きと脊椎のニュートラルポジションを意識することから始まり、このアライメントを維持するための深層安定筋の役割を強調した。 理学療法士の監督のもと、参加者は脊柱の中立性を保ちながら、これらの筋肉を活性化させる練習を行った。 トレーニングは段階的に進められ、まず正しいアクティベーションとコントロールを確保し、次に反復回数を増やすことで持久力を養い、最後に抵抗を加えるかレバーアームを変更することで筋力を強化した。 終始、安全で正確な動作を保証するためにフィードバックが行われた。
スタビライゼーション・エクササイズ
これは、理学療法士によって監修された、段階的な3段階のプログラムでした。
第1段階仰臥位や腹臥位でのニュートラルポジションの維持、梨状筋のストレッチ、基本的なブリッジビルディングなどのエクササイズで、局所の深層筋(腹横筋と多裂筋)を活性化させることに重点を置いた。
フェーズ2うつ伏せやクロール姿勢でのシングルレッグブリッジやクロスアームレッグリフトなどのエクササイズで複雑さを増しました。
フェーズ3ミニスクワット、スタビリティボール上でのレッグエクステンション、ラテラルブリッジなどのダイナミックな動きを紹介。
参加者にはパンフレットが配布され、正式な治療期間終了後、研究チームによる週1回の電話モニタリングとともに、3ヵ月後の追跡調査まで自宅でエクササイズを継続するようアドバイスされた。

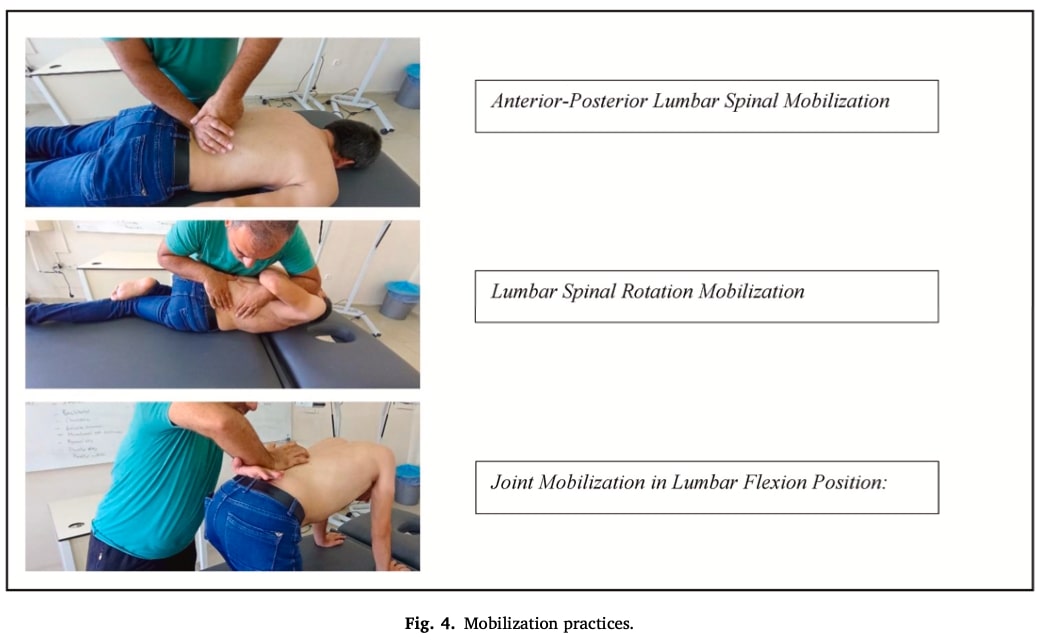
脊椎モビライゼーションの実践
椎間板ヘルニア退縮のためのモビライゼーション 椎間板ヘルニア退縮に対するモビライゼーション椎間板ヘルニア退縮のためのモビライゼーションは、3つの具体的なテクニックで構成され、Maitland IVグレードの方法で行われると説明されている。 テクニックは以下の通り:
- 前方-後方モビリゼーション: 腹臥位で腰部脊柱突起を下方に圧迫する。
- 腰椎回旋モビリゼーション: 患者を横向きに寝かせ、腰椎に回転力を加える。
- 屈曲位での関節モビライゼーション: 患者が仰臥位で腰椎を屈曲させた状態で、個々の椎骨を可動させる。
これらのモビライゼーションテクニックのそれぞれは、治療セッション中に腰椎ごとに20回繰り返された。
統計分析
チームは、すべてのデータが正規のベル曲線分布に従っていることを確認した。 彼らは、歪度と尖度と呼ばれる指標をチェックし、すべての値が許容範囲内に収まっていることを確認することによってこれを行った。
ある時点における2つのグループを比較するために、例えば、患者の人口統計学的情報や1回限りの放射線学的結果を見るために、彼らは独立標本のt検定を用いた。 この検定は、一方のグループの平均スコアが他方のグループと有意に異なるかどうかを判定する。
経時変化の分析は2つの方法で行われた。 治療前と治療直後など、2つの時点にまたがる1つのグループ内の変化を追跡する場合は、対の標本のt検定を使用して、参加者がそれぞれのベースラインから改善したかどうかを確認した。 3つ以上の時点の測定については、反復測定分散分析(ANOVA)と呼ばれるより強力な検定が適用された。 この検定で有意な変化が発見されるたびに、どの時点が互いに異なっているかを正確に突き止めるために、フォローアップ検定(最小有意差検定)が用いられた。
最も重要なことは、新しい治療が対照群よりも優れた改善率につながったかどうかという重要な疑問に答えるために、研究者らは二元配置および三元配置分散分析検定を用いたことである。 この方法は、経時的変化のパターンが介入群と対照群でどのように異なるかを直接比較するものである。
研究全体を通して、偶然に起こる確率が5%未満である場合、その結果は統計的に有意であるとみなされ、p<0.05の従来の閾値に従った。
結果
年齢、体重、身長、BMIなどの参加者の人口統計学的プロフィールは、介入群と対照群で同等であった。 両群とも性別分布はほぼ同じで、男性81.2%、女性18.8%であり、どの人口統計学的特性においても統計学的に有意な差は観察されず、群間の均質性が確認された。
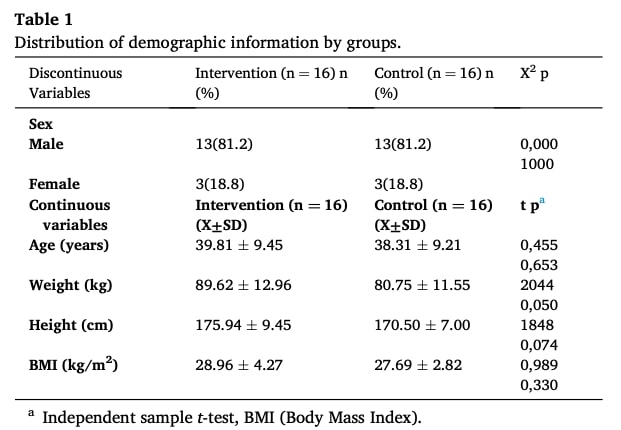
群間分析(治療前-治療後)では、放射線学的所見から、介入群では椎間板の高さが有意に増加したのに対し、対照群ではそのような変化は観察されなかった。 両群ともヘルニア距離は減少し、その効果は介入群で約2倍顕著であった。 左右のZギャップ距離も両群で有意に増加した。 しかし、群間比較では、放射線学的パラメータのいずれについても、介入群と対照群の間に統計学的に有意な差は認められなかった。
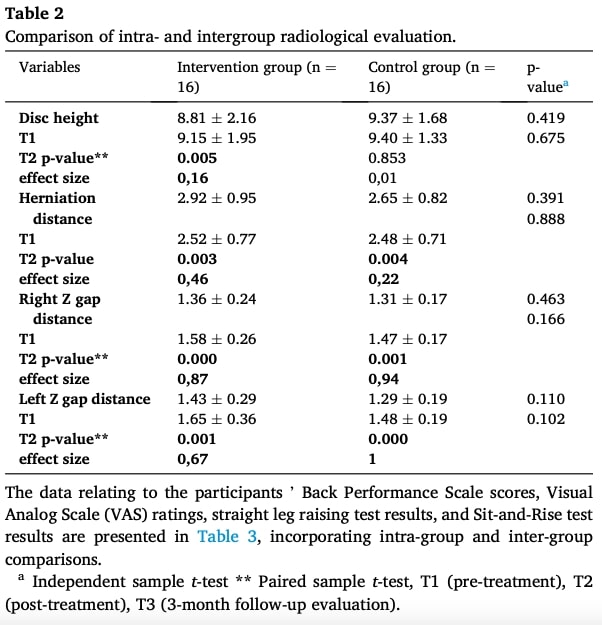
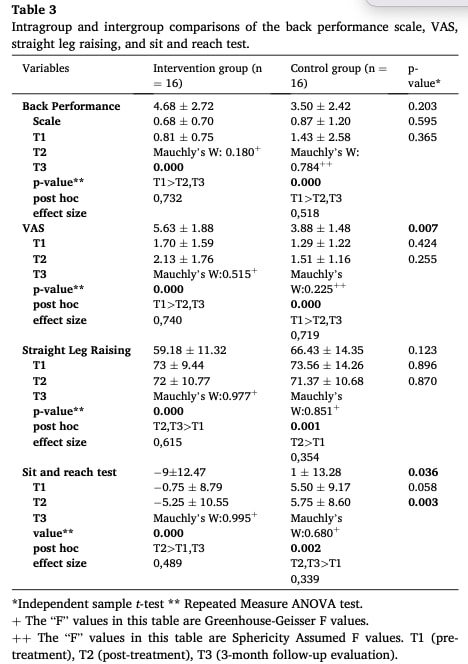
臨床的には、両群とも痛み(VAS)、機能的パフォーマンス(Back Performance Scale)、直立挙上角度、座位とリーチの柔軟性において有意な改善がみられ、その変化は概ね早期追跡調査時に現れた。 効果量は一貫して介入群で大きかったが、治療後の比較では群間に統計学的有意差は観察されなかった。
質問と感想
1つの疑問は、著者らが自宅での運動プログラム(HEP)を適切にコントロールしたかどうかである。 患者は実際に決められた強度と頻度で運動を行っていたか? フォローアップの電話ミーティングについて言及されたが、結果には自宅での運動アドヒアランスのデータは提供されなかった。
もう1点は、介入を行う理学療法士に関するものである。 関与したセラピストは1名のみであり、そのセラピストが特定の徒手療法の資格を持っていたかどうかの情報もないため、結果は次のようにしか解釈できない: "椎間板ヘルニアに対するモビリゼーション 回帰この特定の理学療法士が行った椎間板ヘルニア退縮のためのモビライゼーションは、腰椎椎間板ヘルニアの減少と関連していた。" これは、所見の一般化可能性を制限する。
患者選択に関しては、治療経路を導くための正式な分類システムは使用されなかった。 唯一の分類基準は、患者の症状との相関が低いことが知られているX線所見であった。
介入の教育的要素にも議論の余地がある。 最近の文献を鑑みると、「脊椎にとって安全な動き」や背中をニュートラルな位置で安定させる必要性という考え方は、ますます疑問視されている。 さらに、モビリゼーションテクニック、安定化エクササイズ、教育内容も矛盾している。 徒手テクニックは腰椎の屈曲を促し(図4の脊椎屈曲の程度には疑問があるが)、スタビライゼーション・エクササイズは脊柱のニュートラルとブレースを助長する。 この相反するアプローチは、患者によっては運動恐怖症 を引き起こすかもしれない。
もう1つの限界は、3ヵ月後の追跡MRIが行われなかったことである。 このようなデータがあれば、椎間板ヘルニア退縮に対するモビライゼーションの長期的効果について、貴重な洞察が得られたであろう。 椎間板ヘルニア退縮に対するモビライゼーション.
全体として、本研究では、介入前と介入後を比較した場合、椎間板メトリクスの改善が群内で認められたが、群間に有意差は認められなかった。 椎間板ヘルニアは自然治癒の過程で自然に退縮する可能性があるという証拠が文献にある。 このことは、本研究の両群で観察されたヘルニア距離の減少を部分的に説明する可能性がある。 サンプルサイズが小さいことと、Talk nerdy to meのセクションでより徹底的に議論されている方法論的限界を考慮すると、本研究の結論は慎重に解釈されるべきである。
オタクな話をしよう
表2および表3の表示は基本的に不明確であり、結果の端的な解釈を著しく妨げている。 表3では、重要な治療後(T2)時点の数値データが完全に欠落しており、p値だけが残っている。 この欠落により、読者は報告された変化の大きさを評価することができない。 さらに、表内の表示はあいまいである。例えば、「ディスクの高さ」の行に示された一つの値は、それがベースライン(T1)に対応するのか、それとも別の測定に対応するのかを明示しておらず、データセット全体の潜在的なズレに関する不確実性を生み出している。 この基本的なデータ提示における明確性の欠如は、報告された所見の信頼性を著しく損なう。
表上の問題に加えて、統計報告にはさらなる懸念がある。 効果量の算出方法が明記されていないため、これらの値がCohenのdを反映しているのか、部分エタ二乗を反映しているのか、あるいは別の指標を反映しているのか不明なままである。 報告された効果量の中には、表2の対照群の「右Zギャップ距離」が0.94であるように、異常に高く見えるものがあるため、この省略は特に問題である。 最後に、"p = 0.000 "の使用は統計学的に不適切な慣例である。 これらの繰り返し起こる問題は、総体的に研究の統計的信頼性を損ない、結論に対する信頼性を制限する。
持ち帰りメッセージ
グループ内分析では、介入群で以下の改善が観察された:
- 椎間板の高さ(有意な増加)
- ヘルニア距離(対照群より減少)
- 左右のZギャップ距離
- 臨床的には、両グループとも改善された:
- 痛み (VAS)
- 機能的パフォーマンス(バックパフォーマンススケール)
- ストレート・レッグ・レイズ角度
- 腰椎の柔軟性(座位とリーチテスト)
エフェクトサイズは一貫して介入群で大きかったが、群間比較では放射線学的転帰や臨床転帰に統計学的有意差は認められなかった。
本研究の結果は、方法論上の重大な懸念によって制限されている。
- サンプル数が少ない(32人が研究を完了した)
- 一人の理学療法士が介入を行い、患者を評価する
- ホームエクササイズプログラムのアドヒアランスは客観的に測定されていない
- 短期追跡調査(構造的変化を評価するための3ヵ月MRIはなし)
- 方法論と統計報告の問題(あいまいな表、不明確な効果量計算、不適切なp値報告)
- 個別治療の指針となる正式な分類システムはない
理学療法士のための実用的なメッセージ:
この研究結果は、統計的報告に関する懸念があるため、慎重に解釈されるべきである。 とはいえ、脊椎モビライゼーションは、椎間板ヘルニア性腰部痛の患者に対する包括的な管理計画の一部として、安全に取り入れることができます。 徒手療法の正確なメカニズムは不明なままですが、椎間板ヘルニア退縮に対するモビライゼーションの生体力学的効果が示唆されています。 椎間板ヘルニア退縮に対するモビライゼーション このPHYSIOTutorのレビューで強調されているように、椎間板ヘルニア退縮に対するモビライゼーションの生体力学的効果が示唆されています。
さらにこの記事では、腰椎椎間板ヘルニアの包括的でエビデンスに基づいた概要を提供し、根本的なメカニズムと効果的な管理戦略を探ります。.
参考
腰椎椎間板ヘルニアは脊椎モビライゼーションで退縮可能か? 単盲検無作為化比較臨床試験。 Taşkaya, Burhan et al. 国際オステオパシー医学ジャーナル, 56巻, 100760
腰痛に関する知識を無料で大幅に向上させる
大学では学べない、腰痛患者へのケアを一銭も払わずにすぐに改善できる、絶対に重要な5つの教訓

