理学療法実践における変性頸椎脊髄症の認識

はじめに
退行性頚髄症(頚椎症性脊髄症)は、退行性変化による脊柱管の狭窄が進行し、脊髄が圧迫される臨床症候群である。 (無外傷の場合)進行性のため、初期症状は軽度で、臨床では見逃されやすい。 この病態の初期の徴候や症状を見逃すと、時間の経過とともに悪化が進行し、膀胱や腸の機能障害、麻痺などを含む脊髄圧迫の重篤な徴候を呈する症例もある。
理学療法士は、この疾患の微妙な徴候を呈する患者に遭遇するため、早期発見において重要な役割を果たします。 この記事では、変性性頚髄症に早期に気づくことで、十分な経過観察が可能となり、重篤で不可逆的な神経障害の発生を防ぐことができるため、すべての理学療法士が知っておくべき側面について掘り下げています。
方法
本論文では、理学療法士のために特別にデザインされた教育的かつ実用的なリソースを作成するために、専門家主導の包括的かつ非系統的な文献レビューを行った。 変性性頚椎症性脊髄症の迅速な発見は困難である。 そこで著者らは、変性性頚椎症性脊髄症患者の鑑別診断と管理に関する理学療法士の必須知識をまとめ、高めることを目的とした。
結果
著者らは文献を掘り下げ、以下の側面をカバーした。
神経解剖学と病因論
脊髄は、中心に位置する灰白質とそれを取り囲む白 質からなる。 白質の前部には、痛み、温度、微細な触覚の信号を脳に伝える上行対側視床脊髄路と、運動機能を司る下行同側皮質脊髄路がある。
退行性頚髄症では、最も一般的な原因は脊椎狭窄症である。 狭窄は先天性のものと後天性のものがあり、後者は椎間板変性や脊椎症が主な原因である。 狭窄は局所血流の減少につながり、その結果、脊髄の虚血につながる。 この灌流低下により、神経線維は脱髄し、軸索は変性し、最終的には、これが信号伝達を損なう。
症状は脊髄の圧迫部位によって変動する。 痛みは頚部、肩、腕にみられ、感覚障害、運動機能低下、歩行障害、膀胱機能障害がみられることもある。 前部白質に病変がある場合、上部運動ニューロン症候群は痙縮と反射亢進を伴うのが特徴である。 著者らによると、灰白質病変はそれほど重篤ではなく、予後も良好である。
上部運動ニューロン徴候に加えて、変性性頚髄症患者は、中心管狭窄と共起する神経根圧迫による下部運動ニューロンの問題も経験することがある。
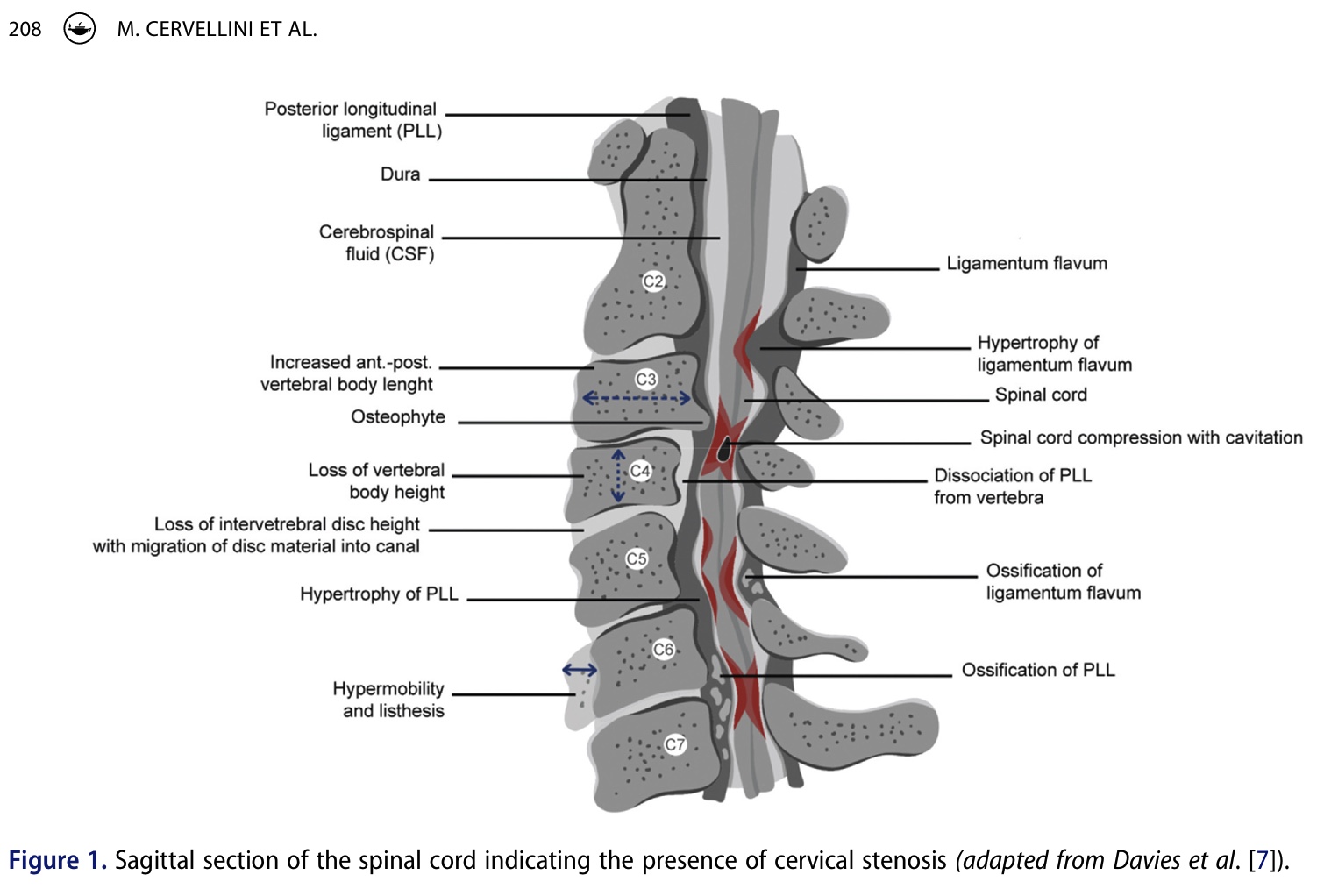
病歴聴取
病歴聴取では、さまざまな症状が認められる。 下の表は、変性頚椎症性脊髄症の患者から報告された症状の頻度をまとめ、発生段階ごとに分類したものである(初期徴候、中期徴候、後期徴候)。 理想的には 初期徴候と症状 手のしびれ、手の知覚障害、歩行障害、頚部および/または肩の痛み、微細運動能力への影響などの徴候を問診することは、変性性頚椎症性脊髄症の早期発見に役立つ可能性がある。 患者が両側手根管症候群を呈している場合、基礎に脊髄症が存在する可能性があることを常に意識すべきである。 Lhermitte徴候は、「頸部屈曲により脊椎および四肢に一過性の電気ショック感覚を生じる」もので、存在することもあるが、そのほとんどは少数例である。 これが存在する場合、Lhermitte徴候は非常に特異的である(Sp 97%)。

患者にとって、考えられる症状は首や肩の痛みとは無関係に思えるかもしれないので、患者がこれらの症状を経験しているかどうかを尋ねることは極めて重要である。 レッドフラッグの徹底的な評価が不可欠である。
臨床試験
徹底的な検査には、上部運動ニューロンと下部運動ニューロンの両方の評価が含まれます。 上部運動ニューロンでは、高張反射に注目することが重要です。 以下の反射を検査する必要があります:
Tromner徴候は最も診断的有用性が高い。 バビンスキー徴候は、非常に特異的ではあるが、mJOAスコアが低いことを示し、画像診断と外科的診察のための迅速な紹介を正当化する重要な臨床指標である。 深部腱反射亢進は、特に四肢において非常に敏感である。 これらの徴候の存在は、より重症度の高い疾患と関連しているため、徴候がないからといって、必ずしも変性性頚髄症がないとは限らない。 あなたの患者は、そのような徴候や症状が(常 に)存在しない(まだ)病態の初期段階にある可能 性がある。 時間をかけた再評価が必要かもしれない。
下部運動ニューロンの評価に関しては、患者の運動機能を評価すべきである。 これには、以下の評価が含まれます:
- 運動機能障害: 初期徴候として、手指固有筋の進行性筋力低下がある。 握力と手の不器用さが早期指標となる。 正確性については報告されていないが、握力・釈放テストや指脱出サインが陽性であれば、脊髄の障害を示唆することがある。 頚椎症性神経根症とは異なり、筋節性でない。
- 歩行変化: ケイデンスの低下、歩幅の増加、歩幅の減少、歩幅の減少、歩幅時間の延長が観察される。 歩行障害は、Nurickグレーディングシステムによれば、80%の症例で初期症状である。 30m歩行テストやタンデム歩行/踵からつま先までの歩行は、これらを定量化することができます。 Rombergテストも選択肢の一つであるが、Rombergテストが陽性であった場合、様々な疾患によって引き起こされる可能性があるため、感度は低い。 同様に、歩行障害は退行性頸部脊髄症に よってのみ引き起こされるわけではない。
著者らは、症状の再現性を判断し、頚椎症性神経根症と変性頚椎症性脊髄症を識別するために、全方向の頚椎可動域評価を実施することを推奨している。
変性性頚髄症の初期段階では、臨床検査は陰性で、初期の徴候や症状は軽度であったり、時間の経過とともに変動しているように見えるかもしれない。 そこが、あなたの臨床的推論が違いを生むかもしれないところである。 IFOMPTフレームワークは、病期や症状の重篤度によって正しい判断ができるように、判断ツールを開発した。
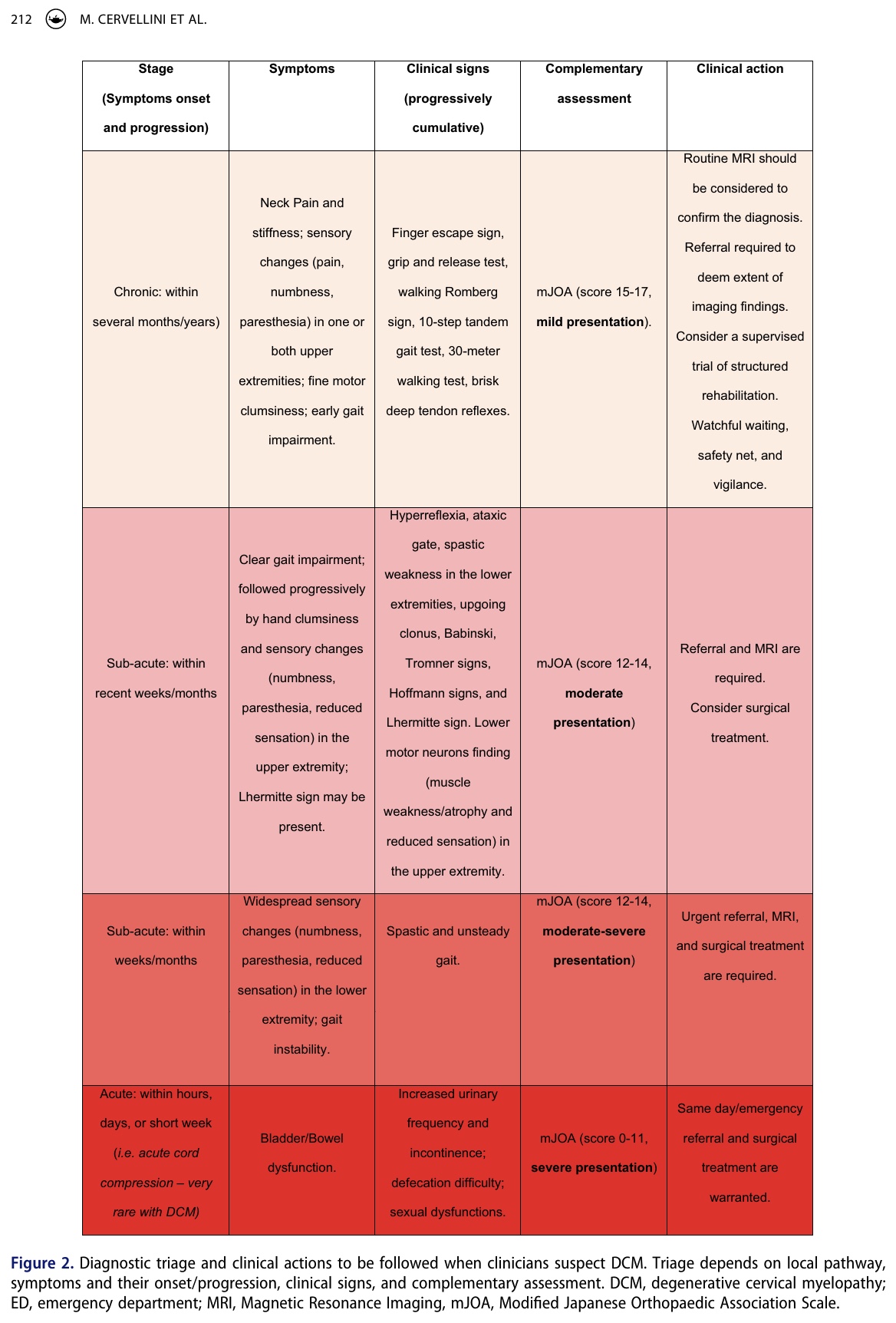
成果測定と補完的評価
機能障害とその重症度は、修正日本整形外科学会(mJOA)スコアリングシステムまたはNurick分類を用いて評価することができる。 mJOAが上肢および下肢の運動機能、感覚、括約筋機能などの機能的能力に重点を置いているのに対し、Nurickグレーディングシステムは歩行障害を含む機能的状態を評価する。 mJOASで12点以下は、12点以上と比較して神経学的回復が不良である。
イメージング
臨床症状から変性性頚髄症の可能性が示唆される場合、変性性頚髄症を認識するためには、ゴールドスタンダードであるT2強調MRI検査が必要である。 臨床所見と画像所見に相関がある場合は、高い特異性と感度を示す。 無症候性脊髄圧迫の有病率が高いため、臨床症状のない画像所見は、変性性頚髄症の有効な診断ではない。
MRIは ゴールドスタンダード. 著者らは、筋電図が両側手根管症候群を示唆していても、MRIを紹介することを勧めている。
CTスキャンは、手術計画や意思決定に役立つ可能性があり、MRIが禁忌の場合に使用できる。 しかし、不安定性が疑われる脊椎すべり症が存在する場合は、屈曲-伸展X線写真を撮ることができる。
所見の解釈と理学療法管理
理学療法士として、変性性頚椎症性脊髄症を認識することは非常に重要な役割である。 しかし、頸部神経根症や両側手根管症候群に見せかけることもあるため、他の疾患との鑑別は難しい。 変性性頚椎症性脊髄症の症状の進行は予測不可能で変化しやすいため、理学療法士は常に患者の過去の病歴をすべて尋ねておく必要がある。 私たちは、主観的病歴聴取の際に、変性性頚椎症性脊髄症の仮説を指し示すかもしれない微妙な手がかりを認識することに長けている必要がある。 この仮説は、対象となる身体診察で確認されるべきである。 取るべき臨床的行動(セーフティネット、経過観察、紹介、緊急紹介)は、上に示した臨床判断ツール(図2)によって助けることができる。
教育とセーフティネット
理学療法士は、罹患した患者に最初に直面することが多いため、変性性頚髄症の潜在的な進行について患者を教育する責任があります。 これには、病態の性質やどのような症状に注意すべきかを説明することも含まれます。
- セーフティネット 変性性頚椎症性脊髄症におけるセーフティネットとは、医療従事者が患者を教育し、病状の悪化や更なる傷害のリスクを最小限に抑えるための積極的な手段を指す。 基本的に、セーフティネットは、患者が自分の状態を責任を持って管理し、潜在的な危害を回避し、適時に医療を受けるタイミングを知るための知識を与える。 主な側面は以下の通り:
- 教育進行の可能性や注意すべき症状について患者に知らせることで、患者を教育する。
- 有害な活動の回避: 著者らによれば、重要なアドバイスのひとつは、むち打ち症のような損傷や頸椎の操作を避けるよう患者に強く勧めることである。なぜなら、これらは脊髄の圧迫を悪化させ、さらなる神経学的障害を引き起こす可能性があるからである。 後者を避けることはかなり簡単だが、むち打ち症は予測不可能である。 むち打ち症を負った患者の場合、セーフティネットの「ブリーフィング」において、関連する症状をどのように監視し、いつ行動を起こすべきかという情報を受けるべきだった。
- 認識 レッドフラッグ痙性麻痺や腸・膀胱機能障害など、緊急の医療処置が必要な「レッドフラッグ」症状を患者に認識させることで、レッドフラッグを認識する。
患者は、診断、治療、リハビリテーション、後遺障害、生活習慣の改善などに関する情報を得ることが有益であると感じることが多い。 患者のMRIスキャンを説明ツールとして使用することで、病態生理学の理解を深め、治療の必要性を促し、納得感を与えることができる。 退行性頚椎症性脊髄症は外科医によって管理されることが多いため、理学療法士は他の医療従事者と協力しなければならない。 病態が複雑で誤診の可能性が高いことを考えると、オープンなコミュニケーション、タイムリーなアクセス、共通言語を奨励すべきである。
マネジメント
軽度であれば、医師や理学療法士の指導のもと保存的治療が可能ですが、中等度から重度の変性性頚椎症性脊髄症では手術が推奨されます。 この疾患の管理が保存的である場合、焦点となるのは症状の進行を避けることですが、最初は保存的に管理されていても、最終的には外科的治療が必要になる人が非常に多いのです。 29~74ヵ月の追跡期間内に、23~54%の患者が手術に移行すると報告されている。 このような観点から、理学療法士は進行を避け、長期的に徴候や症状を観察し、最終的に手術の必要性を遅らせるように努めるべきである。 しかし、保存的な治療では一般的に効果が長続きしないため、最終的には手術が必要になるかもしれない。
質問と感想
変性頚椎症性脊髄症に関するこのレビューを読んで、私は確かに考えさせられました...それは、私たちが気づかないうちに、私たちの筋骨格クリニックでこれらの患者を、神経根症や単なる加齢による変化のような、より一般的なものと症状を取り違えて見ていることがいかに多いかを浮き彫りにしています。
この論文で語られている平均2年以上という診断の大幅な遅れを考えると、私は考えずにはいられない。 筋骨格系の診療に特化した、本当に実用的で検証されたスクリーニングツールを開発する方法はあるのでしょうか? それはどのようなものでしょうか? 複雑すぎることなく効果的であるためには、どのような必須基準が必要なのでしょうか? Jiangらは2023年に、変性性頚椎症性脊髄症を認識するための臨床徴候と検査の価値に関するメタアナリシスを行いました。
この総説は、他の医療専門家と協力することがいかに重要であるかを強調している。 しかし正直なところ、神経科医、外科医、その他の関係者と協力するための最も効果的な方法は何だろうか? どうすれば円滑なコミュニケーションとタイムリーな紹介を確保できるでしょうか? 時々、断絶があるように感じますが、この論文は、患者のためにその溝を埋める必要があることを補強しています。
より軽症の症例を保存的に管理することに関して、私はいつもより明確な指針を求めている。 この論文では運動について触れているが、実際に効果があると示されている具体的な種類、強度、頻度、期間については触れていない。
全体として、この論文は、変性性頚椎症性脊髄症の複雑さと、それを特定し、管理する手助けをするという我々の重要な役割を思い起こさせるものである。
オタクな話をしよう
この論文は ナラティブレビューすなわち、著者らは変性性頚椎症性脊髄症の広範な概観を提供するために、既存の文献を選択し、総合した。 システマティックレビューやメタアナリシスとは異なり、文献検索、研究の選択、個々の研究の批判的評価について、事前に指定された方法はない。 これは、提示された情報が、入手可能な証拠に対する著者の解釈を反映していることを意味する。
膨大な知識を要約するのに便利な反面、以下の可能性がある。 選択バイアス(著者は知らず知らずのうちに、自分の観点に沿った研究を選好する可能性がある)また、どのようにエビデンスが重み付けされたのか透明性に欠ける。
臨床徴候の 臨床徴候の正確さ臨床徴候の正確さについて論じる場合、レビューでは感度(Sn)と特異度(Sp)、および正の尤度比(+LR)と負の尤度比(-LR)の値が示されている。 これらの意味を説明しよう:
- 感度(Sn): を持つ人の割合 の割合。陽性となる人の割合。 感度が高いということは、その検査が以下のことに優れていることを意味する。 除外SNOUT - Sensitivity Negative, Out)。 例えば、トロムナー徴候は高感度(93-94%)であるため、陰性であれば変性性頸椎症性脊髄症の可能性は低い。
- 特異度(Sp): このような 陰性陰性となる人の割合。 特異度が高いということは、この検査が以下のことに優れていることを意味する。 判定に優れていることを意味する。SPIN - Specificity Positive, In)。 Lhermitte徴候は高い特異度(97%)を有し、陽性であれば変性性頸髄症の可能性が高いことを意味する。
- 陽性尤度比(+LR): を持つ人が陽性になる可能性は何倍か? を持つ人が検査結果が陽性になる確率は、そうでない人に比べ 何倍の可能性があるか。である。 LR>10は診断を断定する強い証拠とみなされるが、+LRが5~10の間は中程度、2~5は弱い。
- 負の尤度比(-LR): を持つ人は、その何倍の可能性があるか? を持つ人が検査結果が陰性となる確率は、そうでない人と比較して 何倍になるか。何倍の可能性があるか。 0.1未満の-LRは診断を否定する強い証拠とみなされるが、0.1~0.2の間の-LRは中程度、0.2~0.5は弱い。
提供された値を見る
- トロムナー徴候(Sn 93-94%;Sp79-100%;+LR 4.41;-LR0.065-0.071): 感度が高く、特異度は中程度から高い。 低-LR(除外する強い証拠)は、良いスクリーニング検査であることを示唆し、中程度の+LRは、断定はしないが除外するのに有用であることを示唆する。
- バビンスキー徴候(Sn 7-36%; Sp 93-100%; +LR 4.50; -LR 0.064-0.093): 感度は低いが特異度は非常に高い。 つまり、すべての症例(変性性頸部脊髄症の多くの人はバビンスキーが陰性かもしれない)を検出するのには適していませんが、陽性であれば変性性頸部脊髄症を強く示唆することになります。 低-LRは陰性でも除外するのに有用であるが、感度が 低いため、陰性でもそれだけでは十分に強く除外できない。
- ホフマン徴候Sn 31-89%; Sp 50-100%; +LR 1.15-10.50; -LR 0.011-0.095): この徴候は、感度、特異度ともに、異なる研究間で大きな幅を示しており、Tromner徴候やBabinski徴候と比較して、診断有用性の一貫性が低いことを示している。 LR値および-LR値の四肢はそれほど極端でないことから、変性性頚椎症性脊髄症の除外と判定の両方において、より弱いエビデンスを提供することが示唆される。 変性頚椎症性脊髄症.
このレビューは、理学療法士にとって貴重な概観を提供するが、潜在的な限界を考慮することが重要である:
- 非体系的な性質: 非系統的レビューであるため、著者の検索戦略と文献の選択が明確に定義されていない。 これは、特定の研究または視点が不注意または意図的に支持される可能性があるため、提示された情報に偏りが生じる可能性がある。 個々の研究の質に対する批判的評価がないということは、各ポイントに対する証拠の強さが一貫して評価されないということでもある。
- 既存文献への依存 レビューは既存研究の総合である。 基礎となる文献にギャップ、偏見、または限界(例えば、サンプルサイズが小さい、方法論的欠陥、多様な集団の欠如)がある場合、これらはレビューに反映される。
- 一般化可能性: 所見と推奨は文献のレビューに基づいており、個々の患者や臨床設定に完全に当てはまるとは限らない。 患者の併存疾患、文化的背景、資源へのアクセスなどの要因は、情報の適用性に影響を及ぼしうる。 特定の集団(年齢、臨床環境など)に関する情報が提供されなかった。
- 具体的な介入プロトコルの欠如 このレビューでは、理学療法管理について一般的な用語で論じているが、具体的な介入に関する詳細でエビデンスに基づいたプロトコルは示していない。 運動プログラムや手技療法に関するステップバイステップのガイドをお探しの理学療法士は、以下のリソースを参照してください。 退行性頚椎症性脊髄症追加リソースを参照する必要があるかもしれません。
持ち帰りメッセージ
退行性頚髄症は、頚部脊髄の進行性圧迫によって引き起こされる重篤な疾患である。 一般的な筋骨格系の問題と間違われることが多く、診断が大幅に遅れる。 こうした診断の遅れは、深刻かつ不可逆的な神経学的結果をもたらす可能性がある。
理学療法士は以下を早期に認識する上で重要な役割を果たします。 変性頚椎症性脊髄症. その臨床症状、重要な徴候、診断ツールの限界をしっかりと理解することで、理学療法士は潜在的な症例を特定し、確定診断と管理のためにタイムリーに紹介することができる。
軽症例では保存的治療が考慮されるかもしれないが、中等度から重度の変性性頚椎症性脊髄症では、さらなる神経学的悪化を防ぎ、機能を改善する可能性があるため、しばしば手術が必要である。 最適な患者ケアのためには、学際的な協力が不可欠である。
このレビューにおける結論と所見の妥当性に対する潜在的な脅威となる限界は、非体系的な性質である。 文献を検索、選択、評価するための透明で厳密な方法論がなければ、提示された情報に偏りのリスクがあり、変性性頚髄症に対する理解と管理推奨に影響を及ぼす可能性がある。
参考
臨床現場で最も有用な整形外科検査21項目
私たちは100%無料のEブックを作成し、体の部位ごとに21の 最も有用な整形外科テストを掲載した!

