肩の痛みに対する理学療法における共同意思決定: 理論と実践のギャップ

はじめに
肩の問題や病態は、信頼性の低い臨床検査、不明確な予後予測、強力な治療ガイドラインの欠如のために、診断や管理が困難であることが多いのです。 RCに関連した肩の症状(RCに関連した痛みに関するレビューはこちら)に対して、運動療法のようないくつかの治療法は、受動的なアプローチよりも良い結果を示していますが、特定のエクササイズが優れているという決定的な証拠はなく、患者の反応も様々です。 この不確実性が臨床上の意思決定を複雑にしており、理学療法士が肩の状態を管理する際に明確な道筋がないままにしている。
理学療法におけるshared decision makingは、患者の好み、価値観、期待をケアプランに取り入れる患者中心のアプローチである。 肩関節治療の推奨が曖昧であることを考慮すると、この協調的な方法は転帰を最適化する上で重要な役割を果たす可能性がある。 その潜在的な利点とケア決定へのより大きな関与に対する患者の要求にもかかわらず、共有された意思決定は理学療法実践においてまだ広く実施されていない。
本研究では、理学療法士が肩の状態を管理する際に、理学療法における共有意思決定をどのように取り入れているかを検討する。 現在の実践とエビデンスを検討することで、患者中心のケアを強化する上でのこのアプローチの重要性を強調することを目的とする。
方法
この横断的観察研究では、単一の時点における臨床的相互作用を評価した。 プライマリケアにおける最初の理学療法コンサルテーションを記録し、理学療法における共有意思決定の統合を評価するために分析した。
参加者
- 理学療法士 オランダのプライマリケアに従事する理学療法士は、主に著者らの大学関係者や専門家ネットワークを通じて、コンビニエンスサンプリングにより募集した。 学術的/専門的ネットワークからのコンビニエンスサンプリングは、共有された意思決定を行う傾向にある理学療法士を過剰に代表することにより、結果に偏りが生じる可能性がある。
- 患者 頸部、肩甲骨周辺、大胸筋周辺、または近位腕(遠位境界:肘)に限局した痛みまたは機能障害を含む、肩に関連した症状を呈する成人(18歳以上)。 参加資格は、理学療法における共同意思決定に有意義に参加できるよう、自立した意思疎通が可能であること。
バイアスを最小化するために、理学療法士も患者も、コンサルテーション中に調査中の特定のコンポーネントについて知らされることはなかった。
データ収集
参加した各理学療法士は、初診を6回まで記録するよう求められた。 サンプルサイズは、回帰分析に十分な統計的検出力を確保するために、ObserverOPTION-5ツール(臨床における意思決定の共有を評価するための有効な指標)に基づいて決定された。 このアプローチにより、研究者は理学療法における意思決定の共有と他の変数との潜在的な相関を同定することができた。
コンサルテーションはデジタルディクタフォンを用いて音声記録された。 また、理学療法士は、患者の人口統計(年齢、性別など)、臨床的特徴(肩の症状の期間)、紹介パターン(直接受診または医師からの紹介)を記録した。 さらに、セラピストレベルのデータ(経験年数、教育レベル、年齢、性別を含む)が分析のために収集された。
変数の根拠
これらの変数の選択は、理学療法における共同意思決定が複数の要因によって形成されることを示す経験的証拠に基づいたものである。 臨床医に関連する変数(経験や訓練など)や患者に関連する因子(教育レベルや症状の慢性度など)は、共同での意思決定に影響を及ぼすことが知られている。 紹介経路(例えば、自己紹介vs.医師主導)も、先行研究が示唆するように、コンサルテーション中のコミュニケーション力学に影響を及ぼす可能性があるため、考慮された。
結果変数
主要アウトカムは、理学療法における意思決定の共有度であり、OPTION-5尺度を用いて評価した。 この有効で信頼性の高いツールは、共有意思決定における5つの主要な領域にわたって、臨床医のパフォーマンスを評価するものである: (1)熟慮作業の正当化、(2)チームとしての熟慮作業の正当化、(3)患者への情報提供、選択肢の説明、意見交換、(4)プリファレンスの引き出し、(5)ケアプランへのプリファレンスの統合。 各項目は5段階のリッカート尺度(0 = 努力なし、4 = 模範的な努力)で採点され、合計得点は最大20点まで加算される。 解釈しやすいように、生得点は0~100の範囲にリスケーリングされた。
評価者のトレーニングと信頼性
3名の研究者が、評価者内信頼性を確保するために、OPTION-5のスコアリングの標準化されたトレーニングを受けた。 トレーニングでは、クラス内相関係数(ICC)>0.6が達成されるまで、例示的な引用を用いた実践的コンサルテーションの採点を繰り返した。
キャリブレーション・プロセス
さらに一貫性を高めるために、研究者は3ラウンドにわたって12件の理学療法コンサルテーションを独自に採点した:
- 第1ラウンド 3件のコンサルテーション(ICC = 0.25)
- 第2ラウンド 4件のコンサルテーション(ICC = 0.50)
- 第3ラウンド 5件の相談(ICC = 0.92)
第3ラウンドで事前に指定されたICCのしきい値0.6を超えたグループは、信頼性を損なうことなく効率を維持するために、残りの録音音声は1人の評価者によって採点された。
データ分析については、Talk nerdy to meのセクションでさらに説明します。
結果
合計100件の初診理学療法相談が分析に用いられた。 これらの診察には41人の理学療法士が参加し、1人あたりの記録セッション数は1~6セッションであった。 患者および理学療法士の特徴を以下の表1に示す。
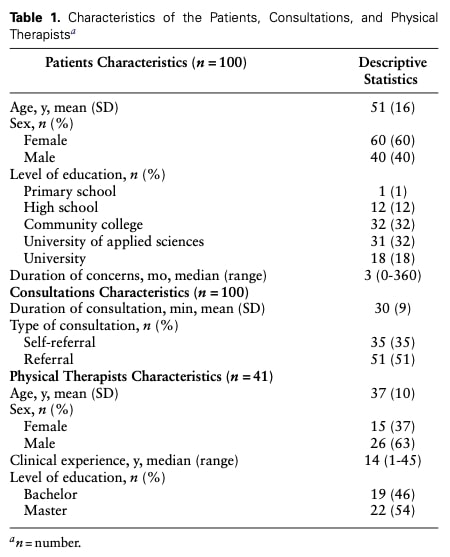
すべてのコンサルテーションにおける OPTION-5 の平均スコアは 27/100 で、5 から 70 の範囲であった(図 1 参照)。 図2に示されるように、スコア分布から以下のことが明らかになった:
- 5つの項目すべてにおいて、1点(最小限の努力)が最も多かった。
- どの項目においても模範的なスコア(4点)を獲得したコンサルテーションはなく、ベストプラクティスのデモンストレーションの欠如が浮き彫りになった。
SDMのレベルに関連する特徴。
マルチレベル回帰分析により、より高いOPTION-5スコアの3つの有意な予測因子が明らかになった(*p* < .05):
- 臨床医教育 修士レベルの教育を受けた理学療法士は、意思決定共有の実施率が大幅に高いことを示した(*b* = 9.1, 95% CI [2.7, 15.4])
- 相談時間 長いセッションは、意思決定共有のパフォーマンス向上と関連していた(*b* = 5.5, 95% CI [2.7, 8.3])
- 患者年齢が 高いほど、より多くの意思決定が共有された(*b* = -1.8, 95% CI [-3.1, -0.4])

質問と感想
本研究は、理学療法実践における共有された意思決定の実施が、共有された意思決定の原則の限定的な遵守を示す平均OPTION-5スコア27/100によって証明されるように、最適ではないことを明らかにした。
表2を通して、具体的な意思決定共有の要素を詳細に検討すると、微妙なパターンが明らかになる。 治療法の選択肢(項目1)についての議論は、74%のセラピストが最小限の努力しかしておらず、22%のセラピストが中程度の努力しかしていなかった。 さらに問題なのは、セラピストの65%が真の協力的パートナーシップ(項目2)を確立するために最低限の試みしかしていないということである。
3分の1の治療者(33%)は、治療の長所と短所を説明したり、患者の理解を確認したりする努力を全くしておらず(項目3)、同様に、議論された治療法に関する患者の嗜好、期待、懸念を探る努力を33%は全くせず、43%は最小限の努力しかしていない(項目4)。 これらの所見は、腰部痛患者に対する安心の実践を検討した我々の以前のシステマティックレビューと一致している。 包括的な分析については、前回の発表を参照のこと。
これらの結果は、共有された意思決定の理論と現在の実践との間に大きな断絶があることを浮き彫りにしており、特に、肩の痛みの管理という文脈においては興味深いものである。 しかし、この視点は、標準化された評価プロトコールによる診断精度の向上とともに、肩の痛みに対する受動的治療よりも能動的治療の優位性を示す既存のエビデンスと照らし合わせて、慎重に検討する必要がある。
この緊張は、共有された意思決定の本質と実施に関する重要な問題を提起している。 重要なことは、共有された意思決定が、単に患者に判断を委ねたり、臨床の専門性を放棄するものと誤解されないことです。 OPTION-5ツールで明らかにされているように、効果的な共同意思決定とは、患者の症状に関する専門知識を専門家の知識と意図的に統合すること、ティーチバックや積極的傾聴のような特定のコミュニケーションテクニックを用いること、言語的・非言語的な関わりを通して真に協力的な関係を育むこと、といった高度な臨床スキルを意味します。 臨床コミュニケーションの強化に関するその他のガイダンスについては、患者中心のケアに関するPHYOTUTORSのリソースを確認することをお勧めします。
本研究では、意思決定の共有と臨床転帰の関係については検討しなかったが、共同ケアに対する患者の嗜好と現在の診療の現実との間に歴然としたギャップがあることから、今後に向けて2つの重要なニーズがあることが強調された。 第一に、厳格なアウトカム研究により、共有された意思決定が筋骨格系治療において治療結果に影響するかどうか、またどのように影響するかを確立しなければならない。 第二に、この分野では、臨床家が表面的な情報共有にとどまらず、本格的な意思決定共有に向 けてコンピテンシーを開発できるよう、的を絞ったトレーニング介入が必要である。
オタクな話をしよう
本研究では、理学療法コンサルテーションにおける共有意思決定の実践を系統的に評価するために、記述的統計手法と推測的統計手法を組み合わせた。 研究者たちはまず、主要な人口統計学的変数と臨床的変数を要約することによって研究集団を特徴付けた:カテゴリーデータはパーセンテージを伴う度数として、連続的尺度は平均±標準偏差(正規分布変数の場合)または中央値と範囲(非正規分布の場合)のいずれかとして。
共有された意思決定の実施は、検証されたOPTION-5尺度を用いて定量的に評価された。 研究者たちは、複合スコア(すべての診察における平均値と範囲)と項目レベルのパフォーマンス(OPTION-5の5つの項目ごとの度数分布)の両方を報告した。 この二重のアプローチにより、臨床面談中に意思決定プロセスの共有が最も効果的に実施された場所と最も効果的に実施されなかった場所を包括的に評価することが可能となった。
複数の患者相談が個々のセラピストに入れ子になっているというデータの階層的性質を考慮すると、分析には特殊なマルチレベル線形回帰技術が必要であった。 この高度な方法論は、クラスター化されたデータに適用された場合の従来の回帰の3つの基本的な限界に対処するものである:
- 同じ臨床医による診察の非依存性を適切に説明する。
- セラピストレベルの効果(例:専門家の教育)と患者レベルの要因(例:年齢や症状の持続時間)を区別する。
- ネスト化されたデータ構造を明示的にモデル化することで、予測因子効果のより正確な推定値を生成します。
最終的な回帰モデルには、関連するすべての患者とセラピストの特性が同時に組み込まれ、結果は以下のように示された:
- OPTION-5スコアへの効果の大きさを表す回帰係数(b)
- 推定精度を示す95%信頼区間
- α閾値0.05に対する統計的有意性を評価するp値
この分析的枠組みは、臨床実践における共同意思決定を理解する上で、明確な利点を提供する。 すべてのオブザベーション間の独立性を仮定する標準的な回帰とは異なり、マルチレベルモデリングは、セラピストが複数の患者に影響を与える一貫した実践パターンを開発するという現実を認める。 したがって、このアプローチは、現実世界の治療関係や意思決定プロセスの複雑さをより正確に反映した知見をもたらす。
持ち帰りメッセージ
意思決定の共有は重要だが、十分に活用されていない
- あなたの同僚は、意思決定の共有の実施(OPTION-5)に関して、平均27/100しか得られなかった。 治療の選択肢について話し合い、好みを引き出し、協力的なパートナーシップを築くことを優先する。
これらの重要なギャップに焦点を当てる
- 33%のセラピストが治療の長所/短所の説明を省略している。
- 65%が、患者と対等なパートナーになるための最小限の努力しかしていない。
簡単なステップから始めましょう: 尋ねる(「あなたにとって最も重要なことは何ですか」)、共有する(「私たちにできることはこんなことです」)、一緒に決める。
修士レベルのトレーニングに協力
- 高度な教育(修士号)を受けたセラピストは、OPTION-5 の得点で 9 ポイント高い。 対象となる共有意思決定トレーニング(例:動機づけ面接、嗜好抽出)を検討する。
- あなたは、共有意思決定におけるより大きな洞察を提供するこのブログ記事をさらに参照することができます。
結論:共有された意思決定とは、専門知識を放棄することではない。
参考
この無料ミニビデオシリーズで、めまいの最も一般的な原因を治療する方法を学ぼう
前庭リハビリテーションの第一人者であるFirat Kesginが 、 3日間のビデオコースで 、後管性良性発作性頭位めまい症(BPPV)の認識、評価、治療法を紹介する。