Tendinopatia della Cuffia Dei Rotatori: Le nuove linee guida di pratica clinica 2025
La cuffia dei rotatori è uno dei disturbi muscoloscheletrici più comuni che si presentano negli ambulatori di assistenza primaria e di fisioterapia. Tuttavia, l'eccessiva medicalizzazione, le strategie di valutazione incoerenti e l'affidamento alla diagnostica per immagini sono ancora molto diffusi.
La linea guida 2025 di Desmeules et al., pubblicata sul Journal of Orthopaedic & Sports Physical Therapy, fornisce una panoramica completa e basata sull'evidenza per la diagnosi, la gestione non chirurgica e la riabilitazione di adulti con tendinopatia dei rotatori (RCT). Questo articolo riassume gli aggiornamenti e le indicazioni principali delle linee guida 2025, aiutando i medici ad applicarle con sicurezza e chiarezza nella pratica quotidiana.
La linea guida di pratica clinica 2025 fornisce una panoramica completa e basata sull'evidenza per la diagnosi, la gestione non chirurgica e la riabilitazione degli adulti con tendinopatia della cuffia dei rotatori.
Perché questa linea guida è importante
Sviluppata da un team internazionale di esperti in fisioterapia, ortopedia e medicina fisica, la linea guida di pratica clinica si basa su revisioni sistematiche, sul coinvolgimento dei pazienti e su standard metodologici rigorosi. Sostenuta dalla Rete di Riabilitazione del Quebec (REPAR), dalla Rete di Ricerca sul Dolore del Quebec (QPRN) e dall'Accademia di Terapia Fisica Ortopedica (AOPT) dell'Associazione Americana di Terapia Fisica (APTA), consolida le migliori evidenze disponibili per i medici di tutto il mondo. Con otto rappresentanti dei pazienti di tre Paesi coinvolti nel processo di revisione, questa linea guida riflette anche l'esperienza vissuta e le preferenze di coloro che ricevono le cure.
Spiegazione dei gradi di evidenza
A ogni raccomandazione della linea guida di pratica clinica è stato assegnato un voto che riflette la forza e la certezza delle prove a supporto:
- Grado A - Forte evidenza: Supportato da più studi randomizzati controllati (RCT) di alta qualità o da revisioni sistematiche.
- Grado B - Evidenza moderata: Supportata da almeno un RCT di alta qualità o da diversi RCT o studi di coorte di qualità inferiore.
- Grado C - Evidenza debole: Basato su singoli studi di qualità inferiore o sul consenso degli esperti quando la ricerca è limitata.
- Grado D - Evidenze contrastanti: Gli studi non sono d'accordo sui risultati.
- Grado E - Teorico/fondamentale: Basato su ricerche su cadaveri, biomeccaniche o animali.
- Grado F - Opinione di esperti: Basato sulle migliori pratiche e sul consenso clinico in assenza di prove empiriche.
Dolore alla spalla correlato alla cuffia dei rotatori
Acquisite la fiducia e l'esperienza necessarie per gestire efficacemente il dolore alla spalla legato alla cuffia dei rotatori nei vostri pazienti con Filip Struyf. Avrete gli strumenti e le conoscenze per migliorare la funzionalità della spalla, ridurre il dolore e migliorare la qualità della vita dei vostri pazienti.

Raccomandazioni cliniche chiave
1. Valutazione e diagnosi
- Anamnesi soggettiva completa (grado F): I medici devono includere un'anamnesi accurata del paziente che tenga conto dell'età, del sesso, della dominanza della mano, delle esigenze lavorative, delle attività sportive, dell'uso di farmaci, delle comorbidità, delle influenze psicosociali, del meccanismo della lesione, dei trattamenti precedenti, dei sintomi attuali (dolore, limitazione del range di movimento [ROM], debolezza) e degli obiettivi del paziente.
- Valutazione fisica (grado F): Dovrebbe includere l'ispezione di deformità, atrofia muscolare e gonfiore; la misurazione del ROM attivo/passivo e della forza; la palpazione e i test speciali facoltativi basati sul ragionamento clinico. Il rachide cervicale deve essere sottoposto a screening per escludere un dolore riferito.
- Bandiere rosse (grado F): I medici devono effettuare uno screening per individuare patologie gravi come infezioni, cancro, condizioni cardiovascolari o coinvolgimento sistemico. Fattori prognostici (grado B): L'identificazione dei fattori personali, clinici e lavorativi che influenzano la prognosi è raccomandata per guidare i piani di cura personalizzati.
- Esami speciali (grado B): Il test dell'arco doloroso può aiutare a confermare la diagnosi, mentre il test di Hawkins-Kennedy può aiutare a escluderla.
- Misure oggettive (gradi A): Il ROM deve essere misurato con un goniometro, un inclinometro o un'applicazione per smartphone convalidata. Il ROM scapolare non è affidabile e non è raccomandato. I test di forza devono essere eseguiti con un dinamometro portatile.
- Misure di risultato riferite dal paziente (grado A): Utilizzare strumenti convalidati, affidabili e rispondenti alle esigenze del paziente, come lo Spalla Dolore and Disability Index (SPADI) o il questionario Disabilities of the Arm, Spalla and Hand (DASH) per monitorare il dolore e la disabilità.
- Imaging (Grado F): Non dovrebbe essere utilizzata inizialmente. L'ecografia diagnostica è preferibile se la diagnostica per immagini è necessaria dopo 12 settimane di fallimento della terapia conservativa. La risonanza magnetica (RM) non è raccomandata di routine. Discutere apertamente con i pazienti i pro e i contro della diagnostica per immagini.
- Rinvio (grado F): I pazienti con sintomi persistenti e gravi dopo 12 settimane di cura devono essere indirizzati a uno specialista muscoloscheletrico (per esempio, medico dello sport, fisiatra o chirurgo ortopedico).
2. Trattamento farmacologico
- Acetaminofene (grado C): Può essere raccomandato per alleviare il dolore a breve termine. Non steroidei
- Farmaci antinfiammatori (FANS) (grado B): Efficaci per la gestione del dolore a breve termine.
- Oppioidi (gradi F/C): Non dovrebbero essere utilizzati come trattamento di prima linea. Può essere considerato a breve termine nei casi gravi in cui altre opzioni sono inefficaci o controindicate. Richiede una regolare rivalutazione del rischio.
- Iniezioni di corticosteroidi (gradi B/C): Possono essere utilizzate per alleviare il dolore a breve termine, ma non come intervento di prima linea. Si raccomanda una guida ecografica in caso di iniezioni.
- Lavaggio calcifico (grado B): Consigliato per la tendinopatia calcifica che non risponde ai trattamenti iniziali.
- Plasma ricco di piastrine (PRP) e acido ialuronico (gradi D/F): Può essere considerato
3. Principi di riabilitazione
- Educazione (Grado C): I medici devono informare i pazienti sulla loro condizione, sulla modifica delle attività, sulla neuroscienza del dolore, sulla prognosi e sulle strategie di autogestione. Adattare la comunicazione al livello di alfabetizzazione e al contesto psicosociale.
- Terapia dell'esercizio (grado A): Intervento fondamentale. Dovrebbe includere un allenamento progressivo della resistenza ed esercizi di controllo motorio. Individualizzare in base alla tolleranza al dolore e agli obiettivi del paziente.
- Terapia manuale (grado B): Può ridurre il dolore a breve termine se associata all'esercizio fisico. Le tecniche comprendono il lavoro sui tessuti molli e le mobilizzazioni/manipolazioni articolari.
- Taping (grado D): Può essere usato come coadiuvante per ridurre il dolore a breve termine.
- Agopuntura (grado C): Può offrire ulteriori benefici a breve termine se combinata con la riabilitazione attiva.
- Terapia con onde d'urto (Grado C): Utile nella tendinopatia calcifica. Non raccomandata in un RCT non calcifico.
- Laserterapia (grado C): Può ridurre il dolore nella tendinopatia calcifica.
- Ultrasuoni terapeutici (gradi C/B): Non raccomandato per RCT su calcificazioni o non calcificazioni per mancanza di benefici.
- Modifiche ergonomiche (grado C): Può contribuire a ridurre lo stress professionale sulla spalla.
4. Ritorno allo Sport
- Tolleranza al carico (grado F): I piani di ritorno allo sport devono basarsi sulla capacità dell'atleta di tollerare il carico sulla spalla e sulla cuffia dei rotatori.
- Misure di risultato (grado F): Utilizzare strumenti convalidati per valutare il dolore, la disabilità, la disponibilità al ritorno e le prestazioni funzionali. Esempi: test di performance specifici per lo sport e liste di controllo per il ritorno allo sport.
Sintesi
La linea guida di pratica clinica TENDINOPATIA 2025 per la tendinopatia della cuffia dei rotatori fornisce un quadro chiaro e completo per la cura conservativa della spalla. Dà priorità alla valutazione personalizzata basata sull'anamnesi e sull'esame clinico del paziente, scoraggia la diagnostica per immagini precoce e sostiene gli strumenti di misurazione oggettiva del range di movimento e della forza. Gli interventi farmacologici sono secondari rispetto alla riabilitazione attiva, mentre la terapia dell'esercizio fisico è la pietra miliare del recupero. Terapie aggiuntive come la terapia manuale, il taping e l'agopuntura possono essere prese in considerazione in modo selettivo. La linea guida sottolinea inoltre l'importanza di un'educazione centrata sul paziente e di una programmazione graduale del ritorno allo sport basata sul carico. Nel complesso, incoraggia i medici a fare meno affidamento sulla diagnostica per immagini e sulle modalità passive, e a puntare maggiormente su strategie attive e basate su prove di efficacia, che diano potere ai pazienti.
Modifiche alla linea guida 2022:
- Integrazione delle revisioni sistematiche fino a ottobre 2023.
- Nuove raccomandazioni che riguardano specificamente il ritorno allo sport.
- Valutazione più chiara delle evidenze utilizzando la metodologia adattata al GRADE.
- Miglioramento del linguaggio incentrato sul paziente e priorità al processo decisionale condiviso.
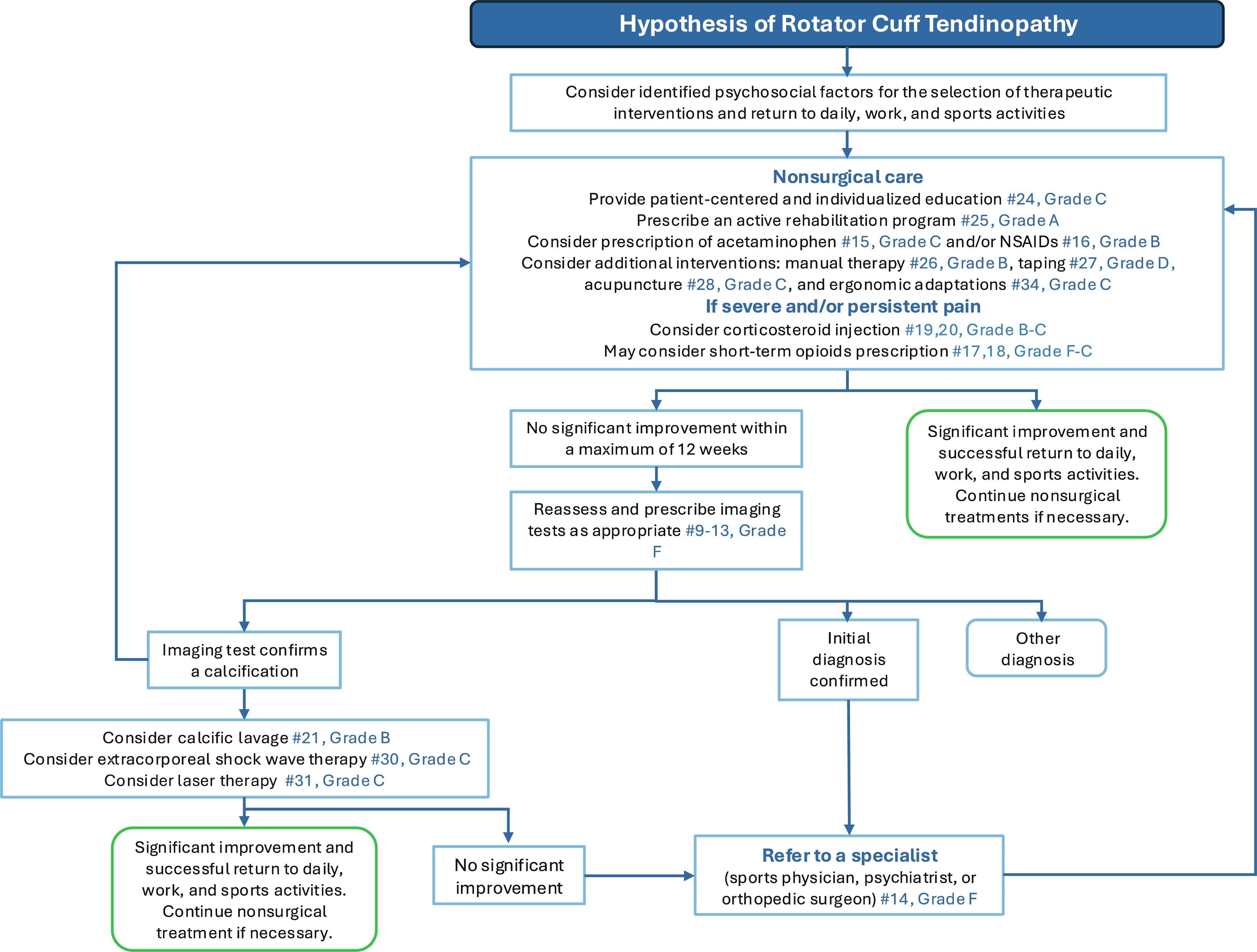
L'albero decisionale per la gestione della Cuffia dei Rotatori
Gli autori hanno fornito un ulteriore albero decisionale che guida i medici nel processo di riabilitazione dei loro pazienti dalla tendinopatia della cuffia dei rotatori.
Limitazioni e conclusioni
Sebbene questa linea guida sia ampia, alcune aree, come i tempi di ritorno allo sport e l'efficacia del PRP, mancano ancora di RCT di alta qualità. Sono necessarie ulteriori ricerche per individualizzare il trattamento e identificare i sottogruppi prognostici. La Tendinopatia della Cuffia dei Rotatori 2025 offre un approccio basato sull'evidenza e incentrato sul paziente che può ridurre il sovratrattamento e migliorare gli esiti clinici. Allineando la pratica a queste raccomandazioni, i medici possono valutare, educare e riabilitare con maggiore sicurezza gli adulti con RCT.
Riferimento
Desmeules, F., Roy, J-S., Lafrance, S., et al. (2025). Diagnosi della Tendinopatia della Cuffia dei Rotatori, assistenza medica non chirurgica e riabilitazione: Una linea guida di pratica clinica. Journal of Orthopaedic & Sports Physical Therapy. https://doi.org/10.2519/jospt.2025.13182

Guus Rothuizen
NUOVI ARTICOLI DEL BLOG NELLA TUA CASELLA DI POSTA
Iscriviti ora e ricevi una notifica quando viene pubblicato l'ultimo articolo del blog.





