L'impatto dello stress sul dolore cronico - Capire la connessione stress-dolore

Introduzione
I pazienti affetti da dolore cronico si sentono spesso abbandonati, poiché la gestione del loro dolore spesso non ha pieno successo. I pazienti possono sviluppare sentimenti depressivi nel corso del tempo, oppure hanno difficoltà a gestire il dolore e diventano ansiosi e stressati, tutte reazioni umane, ma che a loro volta sono controproducenti e non fanno altro che spingerli ulteriormente in un circolo vizioso. Quando discutono del ruolo dello stress e dei sentimenti depressivi nel dolore cronico, i medici devono essere consapevoli che le loro spiegazioni possono essere percepite da alcuni pazienti come sprezzanti, causando potenzialmente rabbia o offesa. Il più delle volte si sentono incompresi, anche se la comunicazione del medico presuppone buone intenzioni, può essere difficile capire cosa spinge il dolore a diventare cronico, e questo vale anche per noi clinici. Pertanto, questa pubblicazione di Fülöp et al. (2025) mirava ad ampliare le nostre conoscenze sulla connessione stress-dolore e su come il disagio psicosociale possa indurre il dolore cronico.
Metodi
Questo articolo è scritto come una "short review" che riassume la letteratura recente. È importante sapere che non si tratta di una revisione sistematica. Gli autori hanno invece sintetizzato la ricerca esistente per introdurre la loro prospettiva di ricerca sulle interazioni tra dolore cronico, stress e disturbi dell'umore in co-morbidità. La rassegna si concentra sulla fibromialgia come parte del dolore cronico primario, definito dall'Associazione Internazionale per lo Studio del Dolore(Nicholas et al. 2019).

I dati sono stati ottenuti da una letteratura di:
- Studi clinici relativi a dolore cronico, stress e disturbi dell'umore, compresi i risultati della risonanza magnetica funzionale (fMRI) e l'esame del tessuto cerebrale post mortem.
- Esperimenti sugli animali di rilevanza traslazionalecon particolare attenzione ai modelli di dolore primario cronico nei roditori, in particolare a quelli che utilizzano paradigmi di stress cronico come fattore eziologico.
Con un focus specifico sulla fibromialgia, gli autori hanno categorizzato e presentato i risultati relativi a:
- Dati clinici sulle interazioni tra stress e dolore nella fibromialgia.
- I modelli preclinici utilizzati per studiare il dolore primario cronico e i meccanismi di dolore legati allo stress, con una sintesi di vari modelli di roditori (ad esempio, stress da nuoto ripetuto, stress da freddo intermittente, stress sonoro ripetuto, stress cronico da costrizione, indotto da reserpina e salina acida) e delle alterazioni comportamentali (dolore e umore) e molecolari osservate (neuroinfiammazione e meccanismi infiammatori).
- La relazione tra disturbi dell'umore (ansia, depressione) e dolore cronico.
- Il ruolo della neuroinfiammazione e cambiamenti della neuroplasticità come meccanismi comuni, integrando i risultati clinici e preclinici.
- Meccanismi potenziali e nuovi bersagli terapeutici
L'obiettivo è fornire una panoramica completa delle attuali conoscenze nel campo per evidenziare la necessità di nuovi approcci terapeutici ed esplorare la connessione stress-dolore.
Risultati
La revisione ha trovato prove a sostegno di una complessa interazione tra disagio psicosociale cronico, neuroinfiammazione, cambiamenti della neuroplasticità e dolore cronico primario, soprattutto nella fibromialgia.
Il disagio psicosociale cronico come fattore eziologico e aggravante del dolore cronico primario
Dati cronici hanno rilevato correlazioni positive tra i livelli di stress al basale e i punteggi di intensità del dolore nella fibromialgia e in altre condizioni di dolore cronico diffuso in uno studio longitudinale. Sia lo stress che la catastrofizzazione del dolore hanno mostrato forti correlazioni positive con la gravità del dolore e la co-occorrenza di più malattie dolorose. I fattori di stress psicosociale influenzano la patogenesi della colonna lombare, con la citochina infiammatoria IL-6, la noradrenalina e la frequenza cardiaca a riposo suggerite come valori predittivi. L'impatto del dolore cronico sui livelli di stress, ansia e depressione è confermato e i profili psicopatologici, lo stress e i meccanismi di coping sono associati ai sintomi della fibromialgia e alla riduzione della soglia del dolore. Il Trier Social Stress Test (un compito di stress psicosociale acuto) ha ridotto le soglie termiche e meccanocicettive, con conseguente iperalgesia (aumento della sensibilità al dolore) e allodinia (dolore da stimoli non dolorosi) nei pazienti fibromialgici.
I disturbi dell'umore sono comorbidità comuni
I dati clinici indicano che nei pazienti fibromialgici sono presenti percentuali più elevate di disturbi dell'umore (depressione e ansia) rispetto alla popolazione sana. La depressione come comorbidità è sospettata di peggiorare i risultati del trattamento nei pazienti affetti da fibromialgia. La gravità del dolore e la catastrofizzazione nelle donne erano associate a livelli più elevati di depressione e ansia. Tratti della personalità come il nevroticismo, la coscienziosità e l'estroversione sono associati ai sintomi della fibromialgia, tra cui dolore, depressione, ansia e livello di stress.
La neuroinfiammazione e le alterazioni della neuroplasticità come meccanismi comuni del dolore cronico primario
Studi clinici hanno mostrato un'aumentata attivazione gliale (microglia e astrociti) nel cervello di pazienti fibromialgici, che si correla con la fatica e il dolore. Studi preclinici hanno confermato che lo stress cronico induce l'attivazione di microglia e astrociti e vari parametri infiammatori sono elevati in modelli animali di FM. Le citochine infiammatorie (come IL-6, IL-2, IL-1, TNFα) e i neuropeptidi (Sostanza P, Emocin-1) sono coinvolti sia in ambito clinico che preclinico, con alcuni che mostrano correlazioni positive con l'intensità del dolore e il disagio psicologico.
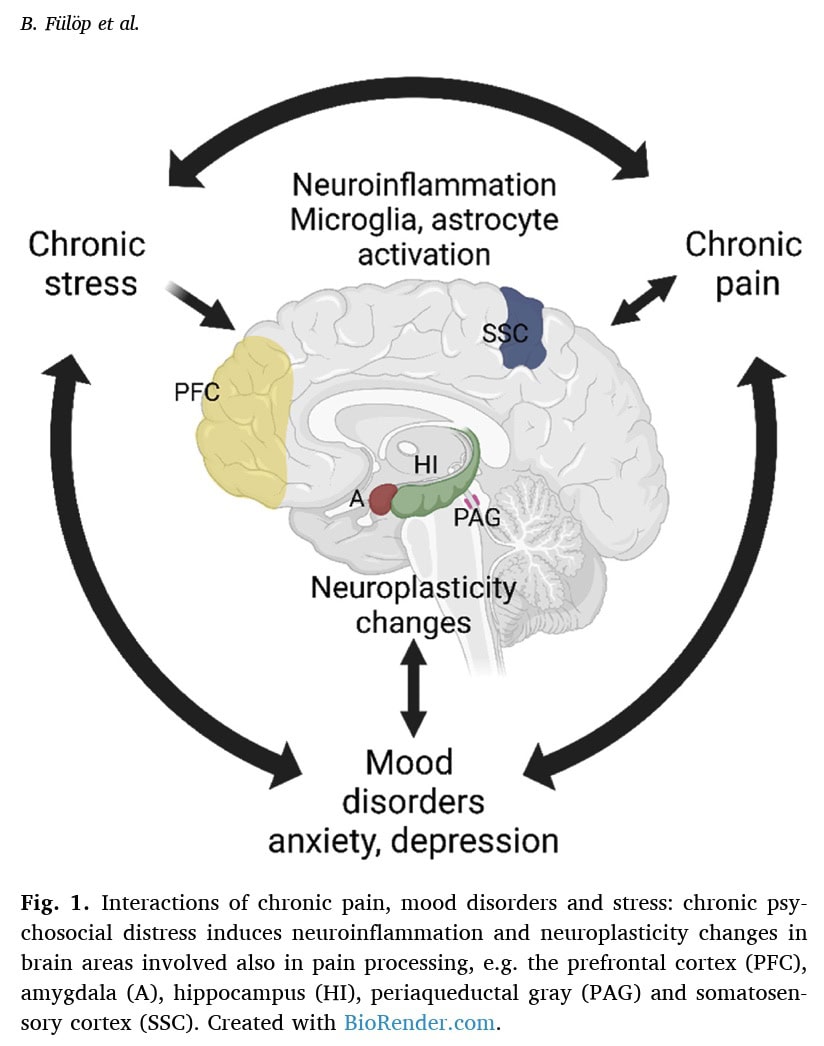
Si osservano alterazioni nelle reti cerebrali e nei collegamenti sinaptici. Nei pazienti affetti da fibromialgia, la connettività funzionale all'interno delle reti di salienza e di modalità predefinita è aumentata, in correlazione con l'intensità del dolore e la catastrofizzazione. Anche i modelli animali mostrano un deterioramento della connettività della rete della salienza e un'alterazione dell'attivazione della rete della modalità predefinita in risposta allo stress cronico.
- Meccanismi comuni: Si ritiene che sia il dolore cronico che la depressione inducano neuroinfiammazione attraverso interazioni glia-neuroni e alterazioni della neuroplasticità, rendendo il trattamento più impegnativo. Questo sottolinea ulteriormente la connessione stress-dolore.
Potenziali bersagli terapeutici: La revisione indica diverse aree per il futuro sviluppo di farmaci, tra cui:
- Autoimmunità: È stato dimostrato che gli autoanticorpi di pazienti affetti da fibromialgia inducono sintomi di dolore nei topi.
- Fattori neurotrofici: Mentre i livelli di NGF erano più bassi e quelli di BDNF più alti nei pazienti fibromialgici, il blocco della segnalazione del BDNF ha impedito l'iperalgesia in alcuni modelli animali, suggerendo un ruolo complesso.
- Mediatori infiammatori: Il bersaglio di citochine come l'IL-1 e la via del recettore della frattalina (CX3CR1), che media il rilascio di IL-1 da parte della microglia, si rivela promettente nei modelli animali.
In sostanza, il documento conclude che lo stress, il dolore e i disturbi dell'umore formano un circolo vizioso, condividendo strutture cerebrali, meccanismi e mediatori comuni, con la neuroinfiammazione e la neuroplasticità come attori chiave nella connessione stress-dolore.
Domande e riflessioni
Questa recensione fornisce una valida panoramica, ma come fisioterapisti mi vengono in mente diverse domande e riflessioni critiche sulla connessione stress-dolore.
Il documento afferma con forza che "Il disagio psicosociale cronico è noto per essere l'unico unico eziologico e/o aggravante" del dolore cronico primario.". Sebbene siano state riscontrate correlazioni positive tra i livelli di stress e il dolore, e i compiti indotti dallo stress riducano la soglia del dolore, i dati clinici qui presentati sono in gran parte correlazionali. Sarebbe più preciso dire che si tratta di una principale fattore che contribuisce. La parola "solo" potrebbe essere un'esagerazione senza una revisione sistematica di tutti gli altri fattori potenzialmente contribuenti e la dimostrazione che non svolgono alcun ruolo eziologico. Questo tipo di affermazione definitiva in una revisione dovrebbe idealmente essere supportata da una ricerca esaustiva della letteratura e da una valutazione critica di tutta la letteratura pertinente, non solo degli studi che sostengono questa particolare prospettiva sulla connessione stress-dolore.
I modelli animali mostrano un dolore indotto dallo stress, il che rafforza il nesso causale, ma quanto questo si traduce nella complessa esperienza umana, in cui spesso convergono molteplici fattori? Lo stress è un'esperienza multifattoriale e multidimensionale che può non essere esattamente simile tra uomini e animali, e nemmeno tra esseri umani.
La rassegna cita vari fattori di stress cronico nei modelli animali (nuoto, freddo, suono, costrizione). Mentre questi inducono iperalgesia, tutti i tipi di stress sono ugualmente rilevanti o hanno un impatto sul dolore cronico, in particolare sulla fibromialgia? Il documento osserva che "lo stress cronico variabile e lieve... non è adatto a studiare i meccanismi del dolore indotto dallo stress", il che è una sfumatura importante. Quali aspetti specifici del disagio psicosociale sono più rilevanti nell'uomo? È il tipo di stress, la sua duratao la capacità di coping dell'individuo capacità di far fronte allo stress che conta di più?
Gli autori riconoscono che "nessun modello animale è adatto a riflettere tutti gli aspetti della complessa sintomatologia delle malattie umane". Questo è un punto cruciale. Mentre i modelli animali forniscono informazioni sui processi cellulari e molecolari, l'esperienza soggettiva del dolore cronico, la catastrofizzazione del dolore e l'impatto sulle funzioni quotidiane nell'uomo sono difficili da riprodurre. In che modo i risultati dei modelli animali, soprattutto per quanto riguarda specifici bersagli molecolari, possono essere tradotti in modo più efficace nella pratica clinica per condizioni complesse come la FM? Questo evidenzia le sfide nella comprensione della connessione stress-dolore tra le varie specie.
Il documento menziona che la psicoterapia potrebbe essere efficace "a lungo termine dopo mesi, ma questi trattamenti di solito iniziano insieme ai farmaci nelle fasi iniziali; ciò suggerisce ulteriormente il paradigma di trattamento complesso: puntare sulla componente psicosociale di queste malattie".." Sebbene il documento si concentri sui meccanismi molecolari, questa formulazione potrebbe sminuire l'impatto significativo e spesso immediato degli interventi psicosociali sul coping, sulla percezione del dolore e sulla qualità della vita. L'affermazione "effetto minore" si basa esclusivamente sulla riduzione del dolore o considera anche esiti più ampi incentrati sul paziente?
Parlami da nerd
Sebbene questa pubblicazione risponda a diverse domande, dobbiamo riconoscere che non si tratta di una non è una revisione sistematica e che può essere parziale. Per esempio, il disagio psicosociale è stato indicato dai ricercatori come "unico fattore eziologico e/o aggravante per le condizioni di dolore cronico primario"come la fibromialgia. Gli autori sottolineano l'importanza della connessione stress-dolore e fanno riferimento a 3 articoli per sostenere questa affermazione. Sebbene il disagio psicosociale svolga un ruolo importante nel dolore cronico, nessuno dei tre studi di riferimento indica il disagio psicosociale come l'unico fattore che contribuisce al dolore provato.
- Infatti, il riferimento di Barke et al. Il riferimento di Barke et al. 2019 è una citazione che non conduce a un documento sottoposto a revisione paritaria.
- Il riferimento di Nicholas et al. Il 2019 enfatizza il modello biopsicosociale nella spiegazione del dolore cronico e riconosce fattori psicosociali come il disagio, ma cita anche fattori neurobiologici e comportamentali.
- Il documento di Scholz et al. Il riferimento (2019) rafforza la natura multidimensionale del dolore cronico ed elenca vari potenziali responsabili: disfunzione del sistema nervoso, disagio emotivo, contesto sociale, ma ancora una volta non isola il disagio psicosociale cronico come unica causa. Inoltre, questo riferimento riguarda il dolore cronico neuropatico e non il dolore cronico diffuso come la fibromialgia.
Pertanto, non vi è alcuna indicazione che il disagio psicosociale sia l'unico fattore, sebbene il documento attuale lo affermi. Questo potrebbe indicare che gli autori hanno semplificato eccessivamente il ruolo del disagio psicosociale per allinearsi alle loro ricerche e ipotesi, il che si chiama framing.
Poiché questo articolo è stato concepito come un breve articolo di revisione, si basa sulla qualità e sulla solidità della ricerca primaria che riassume. È necessario sapere che non è stata effettuata una ricerca sistematica della letteratura. Inoltre, lo studio stesso non presenta nuovi dati. Pertanto, le sue conclusioni sono forti quanto la base di prove da cui attinge, ma il modo non sistematico in cui gli autori hanno cercato la letteratura solleva il rischio di pregiudizi. Sebbene gli autori abbiano fatto un buon lavoro citando un'ampia gamma di studi, le limitazioni dei singoli studi (ad esempio, dimensione del campione, modelli animali specifici scelti, metodologia di induzione dello stress, misure di esito) influenzano le conclusioni complessive e, poiché non è stata effettuata una valutazione delle prove, la certezza delle prove sintetizzate rimane dubbia e bassa.
Messaggi utili
Il disagio psicosociale cronico non è solo un problema secondario, ma è un fattore fondamentale nello sviluppo e nel perpetuarsi del dolore cronico primario. Esplorate e riconoscete sempre il ruolo dello stress, dell'ansia e della depressione nell'esperienza del dolore dei vostri pazienti. La valutazione deve andare oltre i fattori puramente fisici. Incorporare domande sui livelli di stress, sui meccanismi di coping, sull'umore e sul supporto sociale. Questo fornisce un quadro più completo della condizione del paziente e della connessione stress-dolore.
Istruite i vostri pazienti sulla connessione cervello-corpo e su come lo stress possa influenzare il dolore attraverso meccanismi come la neuroinfiammazione e i cambiamenti nel cablaggio cerebrale (neuroplasticità). In questo modo possono comprendere meglio il loro dolore e impegnarsi in strategie di autogestione.
Sebbene la revisione si concentri sui bersagli molecolari, ricordate il valore degli interventi psicosociali. Tecniche come la mindfulness, gli esercizi di rilassamento e gli approcci cognitivo-comportamentali (che possono essere integrati nella fisioterapia) possono affrontare direttamente il disagio psicosociale che contribuisce al dolore. L'esercizio fisico è una pietra miliare della fisioterapia per il dolore cronico. Sebbene questa revisione non ne illustri i meccanismi, è noto che l'esercizio fisico ha effetti antinfiammatori e può influenzare la neuroplasticità. Incoraggiare l'esercizio fisico regolare e graduato, spiegandone i potenziali benefici nel contrastare gli effetti negativi dello stress.
Spesso è necessario un approccio multidisciplinare per affrontare efficacemente tutte le sfaccettature della condizione del paziente, soprattutto quando si tratta della connessione stress-dolore. Riconoscere che l'esperienza del dolore cronico e del disagio psicosociale di ogni paziente è unica. Adattare gli interventi ai bisogni, ai fattori di stress e alle capacità di coping specifici dell'individuo.
Riferimento
Come l'alimentazione può essere un fattore cruciale per la sensibilizzazione centrale - Video conferenza
Guardate questa videolezione GRATUITA su Nutrizione e sensibilizzazione centrale tenuta da Jo Nijs, il ricercatore sul dolore cronico numero uno in Europa. Quali sono gli alimenti che i pazienti dovrebbero evitare probabilmente vi sorprenderà!

