Algoritmo per il trattamento dello strappo della cuffia dei rotatori - progettato congiuntamente da pazienti e medici per migliorare le cure

Introduzione
Gli strappi da grandi a massicci della cuffia dei rotatori comportano un onere sostanziale per il sistema sanitario, poiché a livello di cure primarie vi è l'errata convinzione che sia necessaria la risonanza magnetica (RM) per determinare il percorso di cura da seguire. Ciò aumenta i tempi di attesa dei pazienti e sovraccarica le strutture di assistenza secondaria e terziaria di persone che avrebbero potuto essere gestite nell'assistenza primaria. Nel frattempo, poiché questi tempi di attesa comportano ritardi nel trattamento, il rischio di cronicizzazione aumenta. Poiché gli strappi da grandi a massicci della cuffia dei rotatori colpiscono principalmente la popolazione anziana, le limitazioni acquisite nella funzione e nelle attività della vita quotidiana possono portare a una sostanziale morbilità e disabilità.
Poiché è noto che la diagnostica per immagini ha una scarsa correlazione con i sintomi della spalla, l'eccessiva dipendenza dalla risonanza magnetica incoraggia gli interventi chirurgici, che non superano in modo significativo gli interventi di solo esercizio fisico in tutti i pazienti interessati. Alcuni pazienti, tuttavia, hanno bisogno di essere visitati da un chirurgo. Poiché c'è ancora molta incertezza diagnostica, che porta a cure non ottimizzate, devono emergere ulteriori informazioni. Pertanto, il presente studio è partito da zero per progettare un percorso di cura, raccogliendo informazioni ed esperienze da clinici, pazienti e ricercatori, per ottenere un'assistenza più efficace ed efficiente. Il risultato è stato un algoritmo per il trattamento dello strappo della cuffia dei rotatori che informa e aiuta a guidare l'assistenza.
Metodi
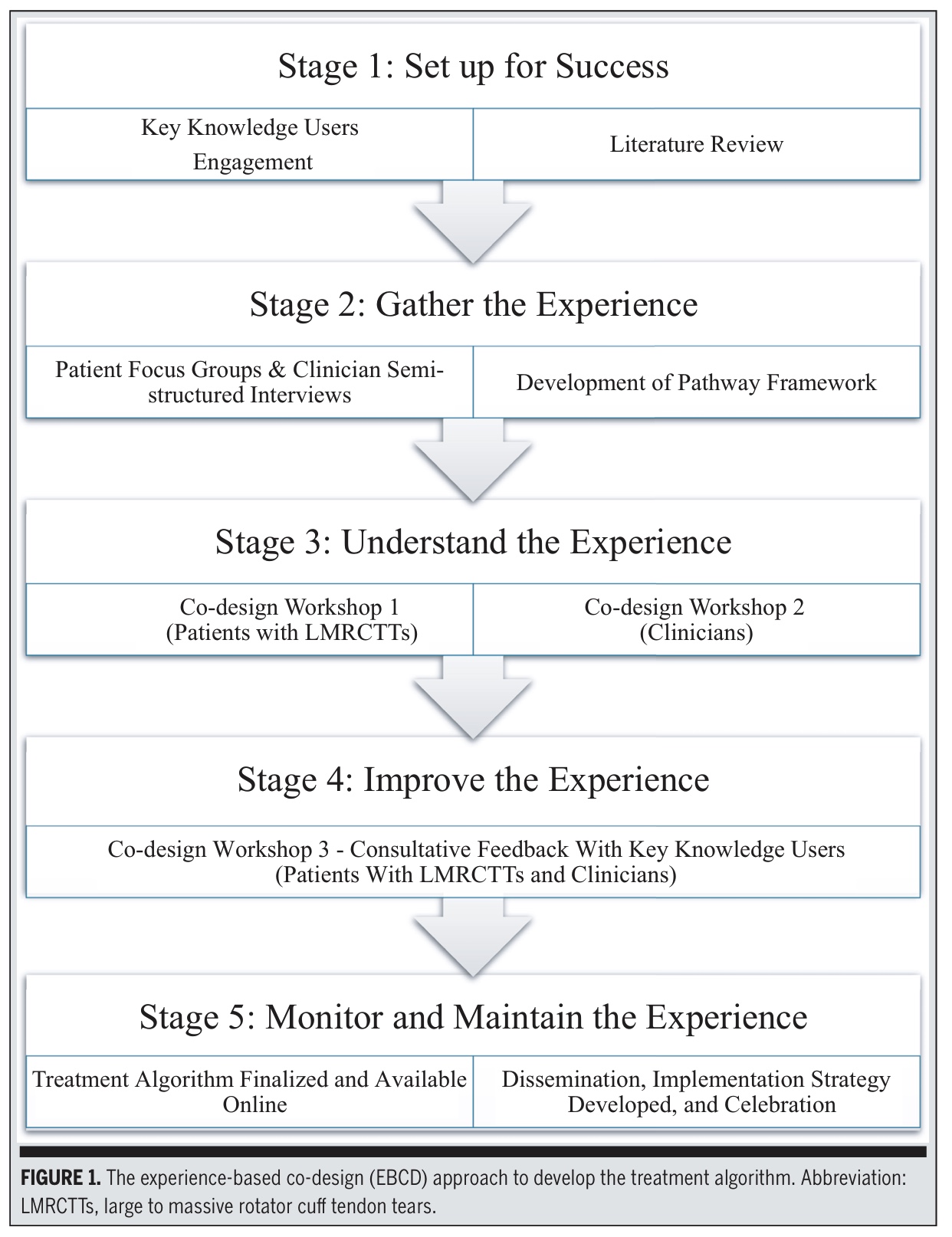
Questo studio ha utilizzato l'Experience-Based Co-Design (EBCD), che è una metodologia partecipativa a metodo misto che coinvolge i pazienti con strappi della cuffia dei rotatori da massicci a grandi e i medici come partner paritari. Questi strappi della cuffia dei rotatori sono stati definiti come strappi che coinvolgono ≥2 tendini e >3 cm di dimensione. Le fasi 1-4 sono state completate nell'arco di 18 mesi.
Fase 1: Impostazione per il successo
È stato creato un comitato direttivo composto da fisioterapisti, chirurghi ortopedici, medici e ricercatori. I risultati di una meta-analisi che confronta l'intervento chirurgico con l'esercizio fisico per gli strappi da grandi a massicci della cuffia dei rotatori, le revisioni delle linee guida cliniche e gli studi qualitativi precedenti sono stati utilizzati per redigere il quadro iniziale. Questo lavoro di base ha fornito la struttura e la direzione necessarie per iniziare a costruire un quadro preliminare per l'algoritmo di trattamento.
Fase 2 - Raccogliere l'esperienza
I ricercatori hanno creato una prima "struttura scheletrica" utilizzando:
- Gruppi di discussione per i pazienti
- Interviste semistrutturate ai medici
- Mappatura delle prove di efficacia delle migliori linee guida sul dolore MSK
I ricercatori hanno creato una "struttura scheletrica" informata da diversi studi precedenti, tra cui una ricerca qualitativa incentrata sul paziente e interviste a medici che esaminavano l'erogazione di cure alla spalla. I ricercatori hanno inoltre incorporato gli spunti del lavoro di mappatura concettuale sull'aderenza e hanno esaminato le raccomandazioni delle linee guida cliniche per la gestione del dolore muscoloscheletrico. Questa fase ha comportato la raccolta e la sintesi delle esperienze vissute e delle prospettive professionali che avrebbero dato forma alla prima bozza del percorso.
Fase 3 - Comprendere l'esperienza
I ricercatori hanno invitato un campione mirato di pazienti con strappi della cuffia dei rotatori da grandi a massicci e i medici che avevano precedentemente partecipato alle interviste a partecipare a due workshop separati.
Workshop 1 - Pazienti (n=8)
Il primo workshop si è svolto faccia a faccia con i pazienti e ha presentato il quadro iniziale. Ai pazienti è stato chiesto di identificare ciò che ha aiutato o ostacolato la loro assistenza in punti chiave del percorso terapeutico. I pazienti hanno discusso i loro incontri con la valutazione, la diagnostica per immagini, i processi di consultazione e la comunicazione. Hanno anche contribuito con idee su come l'algoritmo dovrebbe apparire, sentirsi e funzionare, e hanno descritto comportamenti e approcci che gli operatori sanitari dovrebbero evitare. Il loro feedback è stato consolidato per garantire che le loro esperienze fossero integrate in modo significativo. Hanno indicato soprattutto ciò di cui avevano più bisogno in termini di comunicazione, educazione, assistenza e processo decisionale.
Workshop 2 - Medici (n=8)
Il secondo workshop ha riunito i clinici (chirurghi, medici e fisioterapisti) che hanno rivisto lo stesso quadro di riferimento. Hanno valutato i punti di forza e di debolezza dei loro servizi attuali, identificato lacune nella conoscenza o nel flusso di lavoro, suggerito miglioramenti alla struttura e al contenuto del percorso e perfezionato obiettivi e principi chiave.
Chirurghi, medici e fisioterapisti insieme:
- Identificato ciò che funziona nella pratica corrente
- Evidenziate lacune in termini di appropriatezza, triage e coerenza
- Affinamento della struttura e dei punti decisionali essenziali
- Richiesta di chiarezza su quando la risonanza magnetica è o non è necessaria
Le informazioni di entrambi i workshop sono state combinate e integrate in una versione quasi definitiva.
Fase 4 - Migliorare l'esperienza
Un terzo workshop ha riunito pazienti e medici per finalizzare l'algoritmo di trattamento. Sono stati aggiunti tre nuovi pazienti per garantire la saturazione delle informazioni. Il gruppo:
- Votato il layout finale e l'usabilità
- Enfasi modificata in alcuni momenti
- Aggiunti materiali supplementari (video con link QR, liste di controllo)
Risultati
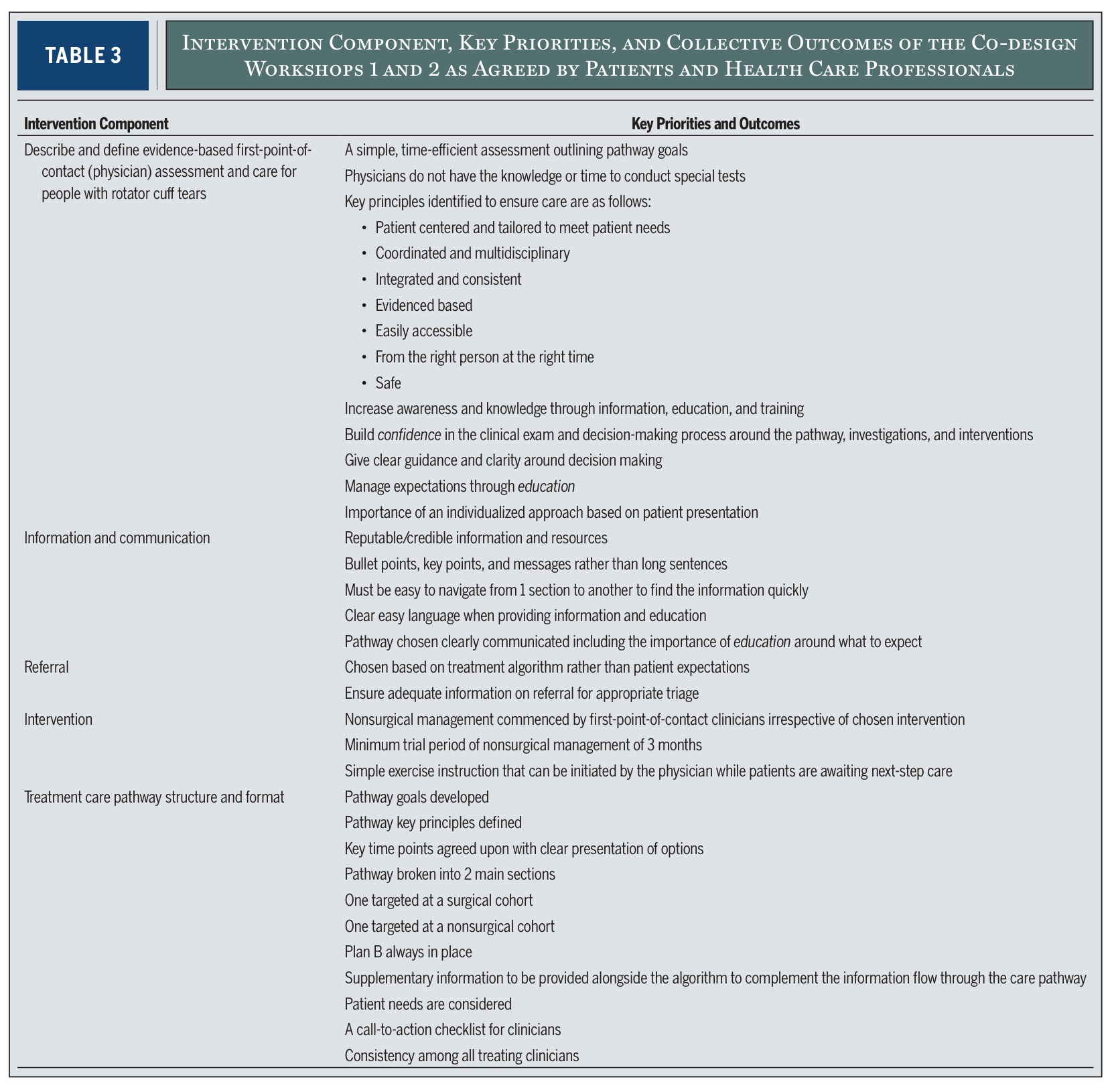
Nei primi due workshop sono state identificate cinque componenti di intervento cruciali per la valutazione e il trattamento di questi strappi della cuffia dei rotatori di dimensioni enormi. Dalle loro discussioni, i ricercatori hanno distillato cinque principali "componenti di intervento". Queste sono essenzialmente le cinque grandi aree che devono essere affrontate in qualsiasi percorso di cura efficace.
Questi cinque componenti (riportati nella Tabella 3 dello studio) comprendono elementi quali:
- Come deve essere condotta la prima valutazione clinica
- Come devono essere fornite le informazioni e la formazione
- Come devono essere gestiti i referral
- Cosa deve includere l'intervento (trattamento)
- Come deve essere strutturato e comunicato il percorso assistenziale
Tre "driver" sono stati identificati come influenze essenziali su questi cinque componenti. Per "driver" si intende una forza o un tema di fondo che dà forma a tutto il resto.
Questi driver sono:
- Fiducia: I pazienti devono sentirsi sicuri del piano e i medici devono avere fiducia nelle loro decisioni.
- Formazione: Tutti concordano sulla necessità di informazioni chiare, credibili e coerenti per migliorare la comprensione e le aspettative. L'esigenza di una risorsa "unica" è stata espressa sia dai medici che dai pazienti.
- Il piano: Ogni paziente ha bisogno di un piano individualizzato e ben comunicato che utilizzi un processo decisionale condiviso.
Questi tre driver fungono da pilastri fondamentali che sostengono le cinque componenti dell'intervento e guidano le priorità e i risultati identificati dal gruppo.
Come tali, i cinque componenti descrivono cosa un buon percorso di cura. I tre driver spiegano cosa deve essere presente per far sì che questi componenti funzionino in modo efficace. Queste informazioni sono state utilizzate per creare 10 punti di azione clinica a supporto della valutazione e della gestione chirurgica e non chirurgica.
Punti chiave di azione clinica
Sia i gruppi di medici che quelli di pazienti hanno evidenziato la necessità di:
- Messaggistica coerente ("i medici devono parlare con una sola voce")
- Valutazione del primo punto semplice ed efficiente in termini di tempo
- Un'istruzione chiara che crea aspettative realistiche
- Uno studio di almeno 12 settimane di gestione non chirurgica per i pazienti idonei
- Migliori criteri di triage per il referral e la diagnostica per immagini
- Processo decisionale condiviso e pianificazione individualizzata
- Semplici opzioni di esercizio fisico legate alla risposta al dolore
- Un "piano B" per tutti i pazienti, chirurgici e non.
- Una lista di controllo per i medici con invito all'azione
- Due percorsi separati ma collegati (chirurgico e non chirurgico)
Il percorso CALMeR Cuff
Infine, è stato costruito l'output finale. L'acronimo CALMeR Cuff sta per Comprehensive Approach for Large to Massive Cuffia Dei Rotatori Tears (Approccio completo per gli strappi della cuffia dei rotatori da grandi a massicci).
L'algoritmo di trattamento dello strappo della cuffia dei rotatori comprende un algoritmo di esame clinico, composto da 4 fasi:
- Selezione del paziente e bandiere rosse: Utilizzare le domande chiave per escludere l'instabilità, la spalla rigida o le presentazioni problematiche (bandiere rosse), secondo il British Elbow and Spalla Society Pathway (BESS).
- Componenti essenziali dell'esame clinico
- Età, storia, richieste funzionali e insorgenza
- ROM attivo in 3 piani: flessione, abduzione, mano-indietro-dorso/estensione
- Documentazione delle aspettative per il trattamento
- Divisione del percorso: chirurgico e non chirurgico
- La risonanza magnetica è non è raccomandata nel percorso non chirurgico
- La risonanza magnetica è riservata al chirurgo nella pianificazione dell'intervento chirurgico
- Utilizzare il meccanismo (traumatico vs persistente/non traumatico) per orientare l'urgenza
- Raccomandazioni per la gestione non chirurgica
- Almeno 12 settimane di esercizio a casa o sotto supervisione
- Analgesici al bisogno
- Esercizio di base avviato dal medico se esistono tempi di attesa
- Richiesta di fisioterapia per una progressione strutturata
Gli esercizi sono descritti tramite codici QR e comprendono due movimenti dolci basati sulla rotazione, selezionati per una bassa provocazione e un'elevata sicurezza.
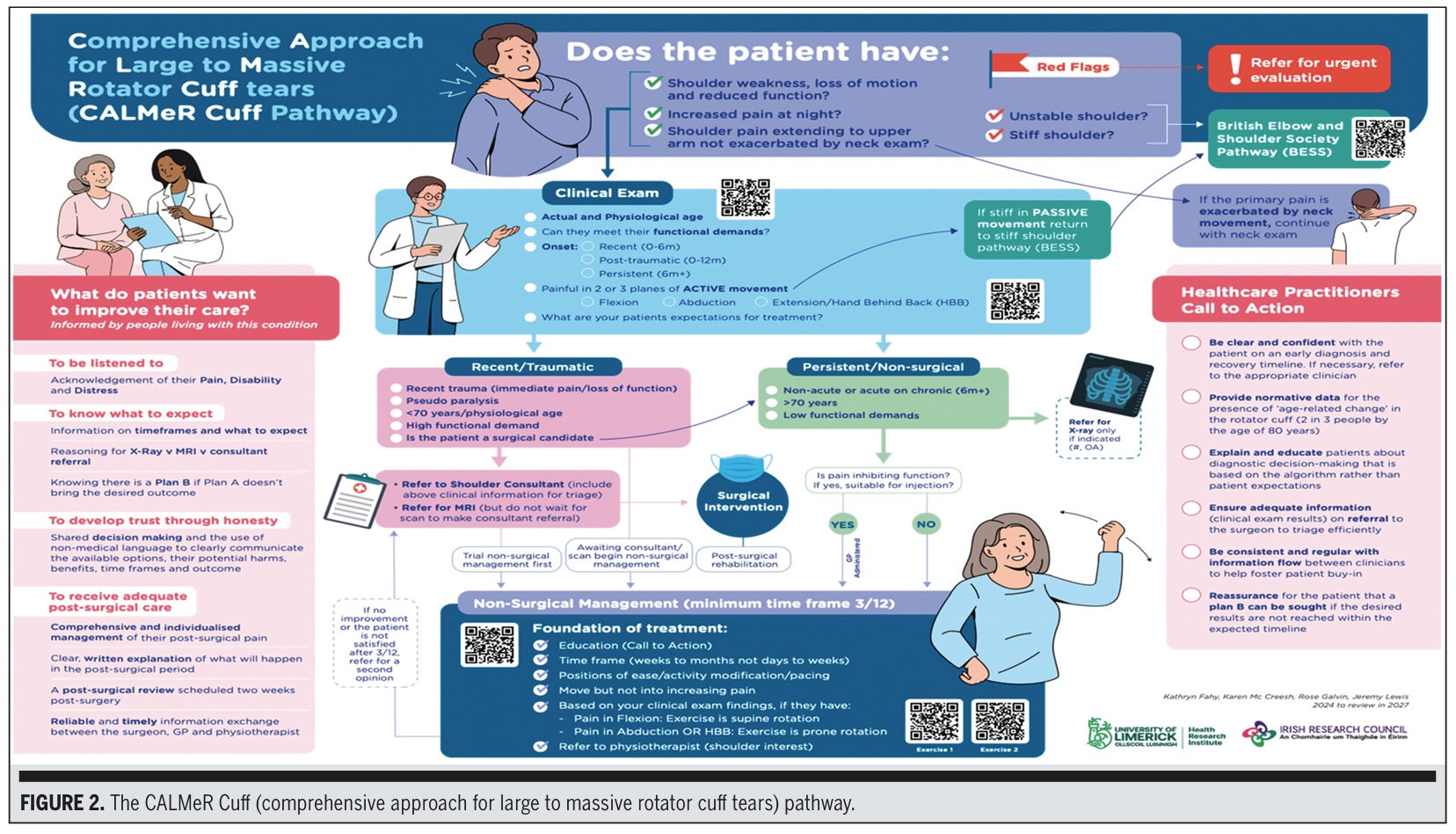
I pazienti hanno chiesto:
- Da ascoltare
- Per ricevere spiegazioni semplici e chiare
- Per sapere cosa aspettarsi
- Avere fiducia nel piano
- Per evitare messaggi contrastanti
- Comprendere le opzioni non chirurgiche e le tempistiche
Il riquadro Call-to-Action per gli operatori sanitari contiene promemoria su:
- Fornire una messaggistica coerente
- Esercizio fisico ed educazione precoce
- Usare la diagnostica per immagini con giudizio
- Documentazione chiara per i rinvii
Aggiornare le aspettative dei pazienti in anticipo
Domande e riflessioni
L'algoritmo di trattamento della cuffia dei rotatori, come qui proposto, offre solo due esercizi. Sebbene i pazienti e i medici abbiano concordato un percorso di cura individualizzato, la proposta di due esercizi non è di per sé un approccio mirato all'individuo. Sebbene questo quadro sia stato concepito per fornire un punto di partenza per la valutazione e le relative fasi successive, la sua efficacia deve ancora essere convalidata e potrebbe cambiare in futuro. Non è ingiusto pensare che un piano di carico più ampio e progressivo possa dare risultati migliori di 2 esercizi, ma un percorso di cura deve iniziare da qualche parte.
Dopo la progettazione del percorso di cura "ideale", il passo logico successivo sarebbe quello di implementare questo algoritmo di trattamento della cuffia dei rotatori in contesti di cura reali. Quindi, quando questo percorso verrà implementato, la sua efficienza ed efficacia dovranno essere convalidate. Quindi, laddove questo percorso può aiutare a organizzare l'assistenza, non è un algoritmo di cura "migliore" provato (ancora).
Un aspetto fondamentale è la necessità di coerenza tra i vari fornitori. Tuttavia, fisioterapisti, medici di base e chirurghi possono davvero "parlare con una sola voce" in sistemi sanitari diversi? Si tratta di un passo importante che aumenta la fiducia dei pazienti e probabilmente influenzerà anche la loro adesione. Se tutti sono sulla stessa lunghezza d'onda e trasmettono messaggi coerenti, senza dubbio i pazienti saranno più rassicurati di essere in buone mani.
Il percorso indica esplicitamente che la risonanza magnetica di routine non è necessaria per la gestione non chirurgica. Una prova di 3 mesi di fisioterapia può produrre differenze significative in molte persone, anche senza una risonanza magnetica della spalla. I medici di base si atterranno alle indicazioni per non sottoporsi alla risonanza magnetica, nonostante le aspettative dei pazienti e le norme di pratica precedenti?
Parlami da nerd
Lo studio di Fahy et al. ha utilizzato una metodologia di Experience-Based Co-Design (EBCD), sempre più apprezzata nella ricerca sul miglioramento dell'assistenza sanitaria in quanto combina l'evidenza empirica con l'esperienza reale degli utenti. A differenza del tradizionale sviluppo di percorsi dall'alto verso il basso, l'EBCD attribuisce lo stesso peso alle intuizioni dei pazienti e dei medici. Questo approccio è particolarmente interessante nel contesto del dolore alla spalla, dove sono stati segnalati ambiguità diagnostica, processi decisionali variabili e cure incoerenti. Coinvolgendo entrambi i gruppi di stakeholder in più fasi iterative, i ricercatori hanno creato un percorso modellato non solo dalla letteratura, ma anche dall'esperienza vissuta di chi riceve e fornisce assistenza. Questo rappresenta un punto di forza metodologico, in quanto aumenta la validità ecologica e migliora la probabilità di adozione clinica. Tuttavia, la sua efficacia non è stata ancora studiata. Poiché l'obiettivo finale di questo algoritmo per il trattamento dello strappo della cuffia dei rotatori è quello di migliorare l'efficienza e la qualità delle cure, è necessario approfondire gli studi basati sull'implementazione che ne valutino l'adozione nel mondo reale e la capacità di modificare i risultati dei pazienti.
Da un punto di vista analitico, lo studio si è basato interamente su dati qualitativi. Le registrazioni audio dei workshop sono state trascritte e sottoposte all'analisi del contenuto, un approccio che consente ai ricercatori di individuare modelli tra più forme di input (discussioni, votazioni, feedback e osservazioni comportamentali). Il processo di co-progettazione ha utilizzato una sintesi iterativa in ogni fase, il che significa che le prime intuizioni hanno informato le strutture e le discussioni del workshop successivo.
È importante notare che lo studio ha aderito agli standard SQUIRE 2.0 per la rendicontazione del miglioramento della qualità, che rafforza la trasparenza e il rigore metodologico anche in assenza di statistiche quantitative. Nella progettazione sanitaria qualitativa, tale impalcatura metodologica è essenziale, in quanto protegge dall'interpretazione selettiva e garantisce che ogni elemento tematico incluso nel percorso finale sia supportato da più fonti di dati.
Il metodo EBCD ha anche creato un'interazione tra la conoscenza guidata dalla teoria e quella guidata dall'esperienza. Le evidenze della revisione sistematica e della meta-analisi alla base del progetto hanno guidato il contenuto del quadro scheletrico, assicurando che le raccomandazioni chirurgiche e non chirurgiche fossero radicate nella migliore ricerca disponibile. Nel frattempo, i pazienti hanno fornito indicazioni sugli aspetti emotivi, comportamentali e pratici del loro percorso di cura, elementi che spesso gli studi tradizionali non riescono a cogliere. Per esempio, l'enfasi su messaggi coerenti, aspettative chiare e materiale educativo credibile è emersa direttamente dalle narrazioni dei pazienti, dimostrando come le metodologie qualitative arricchiscano i percorsi clinici incorporando aspetti dell'assistenza che influenzano profondamente l'aderenza e gli esiti.
Nonostante i suoi punti di forza, lo studio presenta diversi limiti metodologici. I workshop hanno reclutato persone probabilmente più motivate, impegnate o informate sulla salute rispetto alla popolazione generale di pazienti, introducendo un rischio di bias di selezione. Ciò potrebbe tradursi in un percorso che riflette le esigenze dei pazienti più proattivi, mentre sottorappresenta coloro che sono meno sicuri di navigare nei sistemi sanitari. Inoltre, sebbene il team di ricerca abbia consapevolmente cercato di appiattire le dinamiche gerarchiche, separando prima i pazienti e i medici e riunendoli solo nella fase 4, la potenziale influenza dell'autorità dei medici nei workshop articolati rimane una sfida riconosciuta nella ricerca di co-progettazione. Un'altra limitazione è rappresentata dal contesto di un singolo Paese; le strutture del sistema sanitario, i comportamenti di riferimento e i confini professionali sono diversi a livello internazionale, quindi il percorso potrebbe richiedere un adattamento prima di essere applicato altrove. Infine, e forse è la cosa più importante, il percorso CALMeR Cuff non è ancora stato sottoposto a test di fattibilità o di implementazione. Sebbene il progetto sia metodologicamente valido e fortemente fondato sull'esperienza degli stakeholder, la sua efficacia nel mondo reale non è ancora stata testata.
Messaggi utili
Questo studio ha creato il primo algoritmo di trattamento dello strappo della cuffia dei rotatori co-progettato, specificamente per gli strappi della cuffia dei rotatori da grandi a massicci, combinando l'evidenza con l'esperienza dei pazienti. Per la maggior parte dei pazienti, le cure non chirurgiche dovrebbero iniziare immediatamente, includendo semplici esercizi ed educazione. Il percorso indica che la risonanza magnetica e l'intervento chirurgico non sono automaticamente necessari. Inoltre, il percorso mira a garantire che tutti (medici di base, fisioterapisti e chirurghi) forniscano messaggi coerenti, un lavoro coordinato e un'assistenza basata sulla fiducia. L'algoritmo non è ancora stato testato in cliniche reali. Finché non saranno condotti studi di fattibilità ed efficacia, il suo impatto pratico rimane incerto.
Riferimento
DUE MITI SFATATI E 3 BOMBE DI CONOSCENZA GRATUITE
Quello che l'università non vi dice sulla sindrome da impingement della spalla e sulla discinesia della scapola e come migliorare in modo massiccio il vostro gioco con la spalla senza pagare un solo centesimo!

