Oltre il piede: Esplorare le associazioni tra sintomi neuropatici o catastrofizzazione e fasciopatia plantare cronica

Introduzione
Il dolore cronico al tallone o fasciopatia plantare può essere una condizione difficile da trattare. Si presume che la condizione sia di natura autolimitante, il che ha spesso portato a raccomandare approcci di tipo attendista. Recentemente, uno studio prospettico ha evidenziato la persistenza dei sintomi in circa la metà della popolazione studiata in un follow-up di 10 (!) anni. Sembra che non tutti vedano scomparire i sintomi sulla base di un decorso naturale autolimitante e che le traiettorie di recupero differiscano tra gli individui. I fattori d'influenza noti includono alcuni fattori demografici non modificabili, come l'IMC o il sesso. Si sa poco dei fattori modificabili su cui il trattamento può puntare. Pertanto, questo studio ha esaminato i fattori clinici in un quadro biopsicosociale e ha valutato come i loro cambiamenti siano associati alle variazioni del dolore cronico al tallone, della funzione e della qualità della vita nell'arco di 12 mesi. In questo modo, l'attuale studio ha guardato oltre il piede esplorando le associazioni tra fattori biopsicosociali modificabili, come la presenza di sintomi neuropatici, la forza dei flessori plantari della caviglia o la catastrofizzazione del dolore, e la fasciopatia plantare cronica.
Metodi
I ricercatori hanno utilizzato uno studio prospettico di coorte con follow-up longitudinale di 12 mesi in un contesto comunitario della Tasmania meridionale. I partecipanti erano persone con una diagnosi clinica di dolore cronico al tallone.
Partecipanti di età pari o superiore a 18 anni con dolore sotto il tallone aggravato dalla funzione di carico che durava da almeno 3 mesi. In caso di sintomi bilaterali, è stato valutato il tallone più sintomatico. I dolori alla caviglia, i traumi recenti al piede o altre condizioni che limitano la mobilità o l'attività nei tre mesi precedenti sono stati esclusi se hanno riportato una storia di frattura del piede/caviglia o di chirurgia ortopedica del piede. L'esclusione si applicava anche a coloro che avevano ricevuto un'iniezione di corticosteroidi o altro, un trattamento con onde d'urto o una ionoforesi con steroidi nei sei mesi precedenti.
Gli esiti e le esposizioni sono stati valutati al basale e a 12 mesi. I fattori clinici chiave misurati sono stati:
- Le convinzioni di catastrofizzazione del dolore sono state valutate utilizzando la Dolore Catastrophizing Scale (PCS). Un punteggio superiore a 20 è stato considerato una catastrofizzazione del dolore clinicamente importante.
- I sintomi neuropatici sono stati misurati utilizzando il questionario painDETECT (intervallo di punteggio da 1 a 38). Un punteggio di 19 o più è stato utilizzato per indicare una componente "probabilmente neuropatica" del dolore.
- Le misure fisiche ottenute sono state:
- Indice di massa corporea (IMC, kg/m²) e circonferenza vita (centimetri).
- Forza massima isometrica dei plantari della caviglia (chilogrammi), misurata in posizione seduta con l'arto inferiore legato da una cintura non elastica intorno al ginocchio a una bilancia digitale.
- Mobilità di dorsiflessione della caviglia e della prima articolazione metatarso-falangea (MTPJ) (gradi), misurata rispettivamente con un inclinometro a gravità sulla tibia medio-anteriore e con misure goniometriche con il piede plantigrado in posizione supina.
- I descrittori psicologici/sintomatici rilevati sono stati:
- Depressione: Valutata con il Questionario sulla salute del paziente a 9 voci (PHQ-9).
- Dolore multisito: Registrato dalla lista di controllo come la somma dei dolori delle regioni del corpo diverse dal tallone, da 0 a 7.
- Sintomi di rigidità mattutina e comorbidità (diabete, malattie reumatologiche).
- Attività fisica: Misurata con un accelerometro monoassiale indossato in vita per 7 giorni consecutivi, riportando passi al giorno e minuti di attività moderata-vigorosa, leggera e sedentaria.
Gli esiti principali sono stati Dolore e funzione del piede, valutati utilizzando i domini del dolore e della funzione del Foot Health Status Questionnaire (FHSQ). I punteggi variano da 0 a 100, dove punteggi più alti rappresentano un minor dolore e una migliore funzionalità. Un miglioramento di almeno 13 punti è stato considerato come soddisfacente o superiore alla differenza minima importante per il dominio del dolore. La qualità della vita è stata misurata con la Scala di valutazione della qualità della vita a 6 dimensioni (AQoL-6D). I punteggi vanno da 0 a 100, dove più alti sono migliori.
Risultati
Lo studio ha raccolto i dati di 220 partecipanti al basale, di cui 210 hanno restituito i questionari e 202 hanno partecipato alla rivalutazione clinica almeno un anno dopo. Il tempo mediano di follow-up è stato di 406 giorni dalla valutazione iniziale (intervallo interquartile 373 - 430 giorni). L'evoluzione dei punteggi medi del Dolore FHSQ ha registrato un aumento da 48,8/100 a 75,9/100, indicando una diminuzione del dolore. La funzionalità del piede è migliorata del 31% da 65,7 a 86,13 e la qualità della vita è migliorata da 76,4 a 81,6, ossia del 7%.
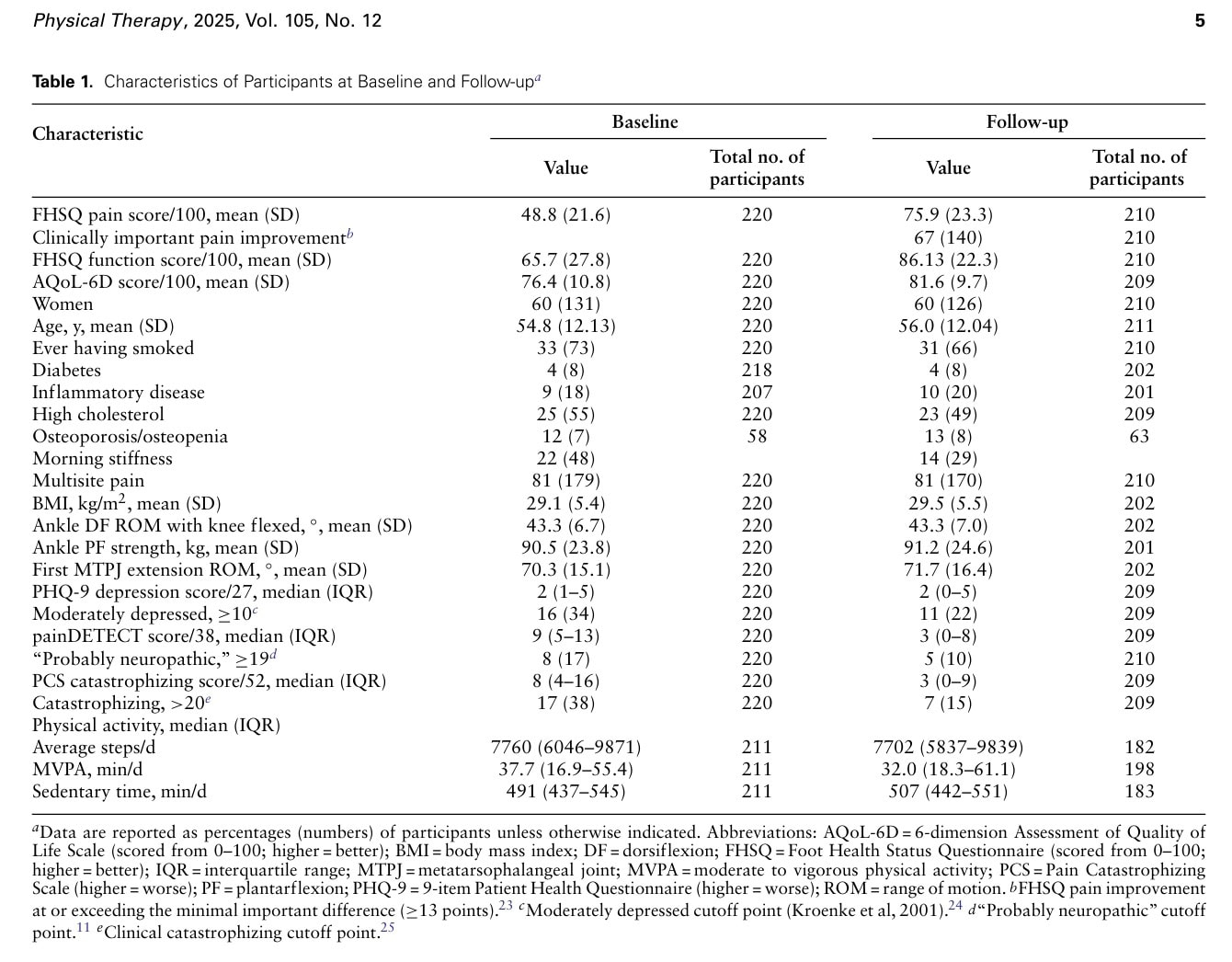
Al follow-up, il 21% dei partecipanti ha riferito di non avvertire più il dolore al tallone, mentre il 67% ha indicato un miglioramento di almeno la differenza minima clinicamente importante di 13 punti. Gli autori hanno osservato che al basale il 21% dei partecipanti ha dichiarato di aver ricevuto un trattamento, rispetto al 7% al follow-up.
Nei modelli multivariabili completamente aggiustati, un aumento dei punteggi painDETECT e pain catastrophizing era associato a un minore miglioramento del dolore a 12 mesi (interazione β = -,79 [95% CI = -0,10 a -1,48] e interazione β = -,39 [95% CI = -0,01 a -0,77], rispettivamente).
Punteggi più alti in questi risultati sono stati associati a punteggi di dolore peggiori al basale, che sono migliorati meno nell'arco di 12 mesi quando i risultati indicavano la presenza di convinzioni catastrofiche (PCS > 20) (interazione β = -15 [95% CI = -28,5 a -1,4]) o come "probabilmente neuropatico" (painDETECT ≥ 19) (interazione β = -15,8 [95% CI = -29,9 a -1,7]).
I catastrofisti hanno avuto una minore risoluzione del dolore rispetto ai non catastrofisti. Le persone che presentavano un dolore "probabilmente neuropatico" avevano anche un miglioramento minore del dolore nell'arco di 12 mesi rispetto alle persone che non presentavano sintomi neuropatici.
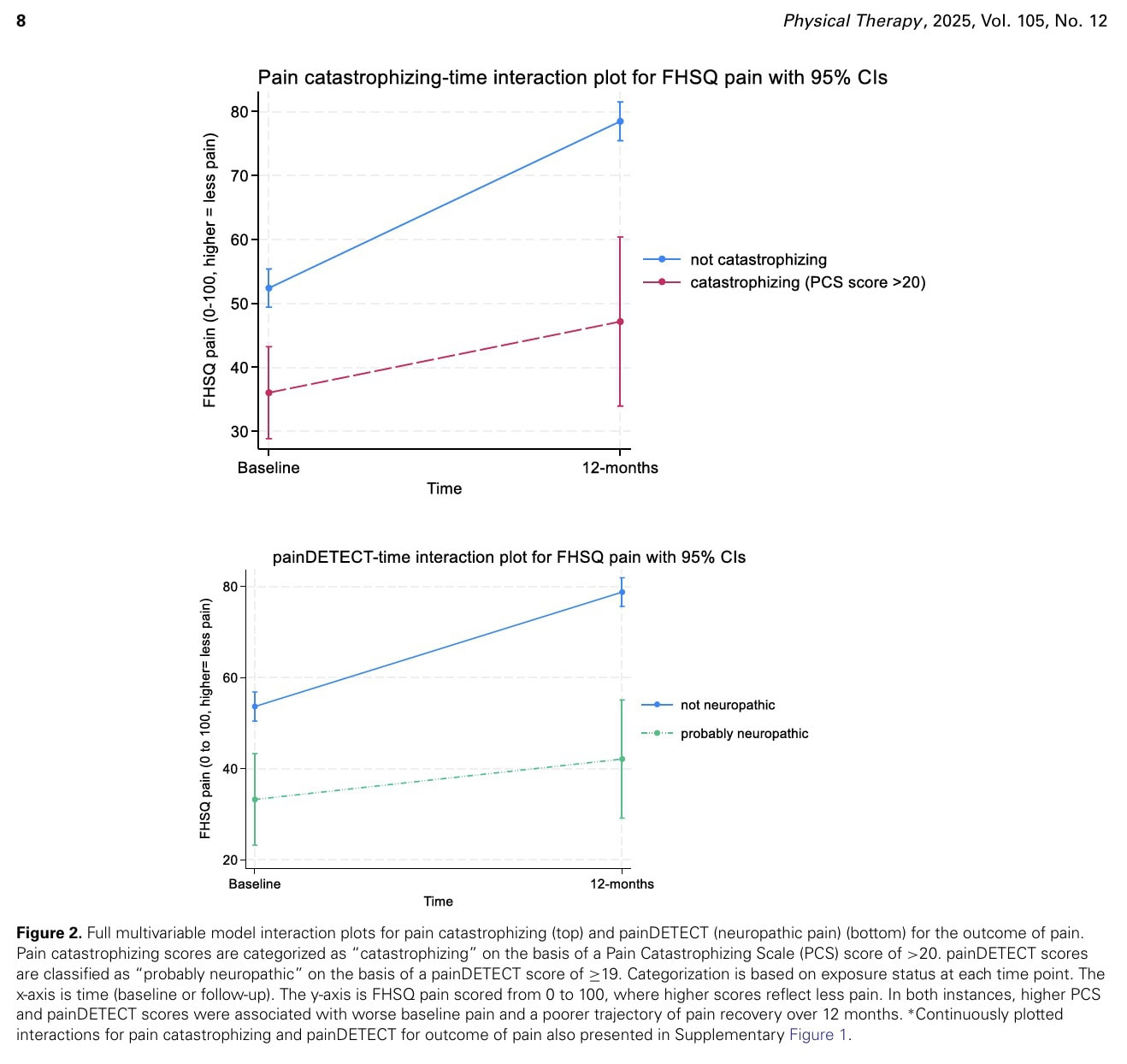
Nessun'altra variabile (BMI, circonferenza vita, forza plantare della caviglia, dolore multisito, attività fisica) ha mostrato un'associazione significativa con la traiettoria del dolore. Gli autori hanno anche esaminato le associazioni tra le esposizioni proposte e la funzione del piede o la qualità della vita, ma queste associazioni erano inesistenti o solo deboli (passi al giorno con la funzione e tempo di sedentarietà con la qualità della vita).
Domande e riflessioni
Trattandosi di uno studio di coorte, non è possibile stabilire un nesso causale. Tuttavia, lo studio merita un plauso per aver guardato oltre il solo piede. Integrando i fattori modificabili in un quadro biopsicosociale, le associazioni osservate costituiscono un punto di partenza pratico per la ricerca futura. Poiché possiamo influenzare questi fattori, ad esempio applicando l'educazione al dolore per affrontare le convinzioni disadattive come la catastrofizzazione, gli studi controllati randomizzati possono essere efficacemente progettati per confermare o confutare le osservazioni. Gli studi precedenti non si sono concentrati tanto sui fattori modificabili, rendendo meno pratico per i medici essere certi della loro influenza.
I partecipanti inclusi erano affetti da dolore cronico al tallone per almeno 3 mesi, il che potrebbe limitare la generalizzabilità delle osservazioni a casi più acuti. Tuttavia, la scoperta che la presenza di sintomi neuropatici al basale o la catastrofizzazione e la fasciopatia plantare cronica possono essere intrecciate apre nuove prospettive per la gestione iniziale di questi soggetti. Poiché questo studio ha osservato che le persone che tendevano a catastrofizzare non vedevano un miglioramento del dolore pari a quello di coloro che non lo facevano, e che i pazienti il cui dolore sembrava "probabilmente neuropatico" non ottenevano lo stesso sollievo nell'arco di un anno rispetto a quelli che non presentavano questi segni neuropatici, ciò segnala che la corretta classificazione iniziale di questi individui dovrebbe essere prioritaria. Probabilmente, questi pazienti sono quelli che dovrebbero essere visti in un ambiente di cura più multidisciplinare.
Non sono state trovate associazioni tra le esposizioni e la funzione del piede e la qualità della vita legata al piede. Ciò può essere dovuto al fatto che le misure della funzione e della qualità della vita partivano da un livello basale relativamente buono e cambiavano meno del dolore, suggerendo potenziali effetti tetto e una ridotta variabilità, che potrebbero rendere difficile rilevare un cambiamento in questi risultati.
Parlami da nerd
I dati sono stati analizzati utilizzando modelli lineari a effetti misti. Questo approccio statistico è stato utilizzato per stimare come le variazioni di ciascuna esposizione clinica nell'arco di 12 mesi abbiano influenzato le variazioni degli esiti (dolore, funzionalità, qualità della vita) nello stesso periodo. Questi modelli includono un'intercetta casuale per gli individui per tenere conto del fatto che le misurazioni ripetute sulla stessa persona sono correlate. I ricercatori hanno incluso nei loro modelli un termine di interazione tra esposizione e tempo. In sostanza, questo termine serviva a testare l'obiettivo primario: vedere se l'effetto dell'esposizione sull'esito cambiava tra l'inizio e il follow-up. In questo modo è possibile verificare lo spostamento temporale dell'esito al variare dell'esposizione. Data la natura osservazionale di questo studio di coorte, i risultati possono solo dimostrare un'associazione tra fattori come la catastrofizzazione del dolore ed esiti peggiori; non possono stabilire una relazione causale.
I soggetti classificati come catastrofisti hanno mostrato una risoluzione del dolore meno favorevole rispetto alle loro controparti non catastrofiste. Inoltre, i partecipanti che presentavano sintomi di dolore "probabilmente neuropatico" hanno registrato un miglioramento del dolore meno significativo nel corso dei 12 mesi rispetto a quelli che non presentavano sintomi neuropatici. Le traiettorie del dolore osservate sono state evidenziate come sufficientemente ampie da essere clinicamente rilevanti, in quanto superavano le MCID, ma gli intervalli di confidenza erano ampi, il che indica che ciò potrebbe essere vero per alcuni, ma non per tutti. Il documento menziona che gli effetti sono stati considerati rispetto al MCID per ciascun esito (se noto), ma non riporta esplicitamente i valori numerici del MCID per gli altri esiti principali, ovvero la funzione FHSQ e la scala di valutazione della qualità della vita a 6 dimensioni (AQoL-6D).
Una limitazione riguarda l'uso del questionario painDETECT, che è stato originariamente validato in una popolazione affetta da Colonna Lombare e cerca di differenziare il dolore nocicettivo da quello neuropatico. In primo luogo, questo strumento è stato sviluppato prima del riconoscimento del dolore nociplasico. In secondo luogo, ci si può chiedere se il punteggio di cutoff proposto di 19 per classificare il dolore come "probabilmente neuropatico" sia la soglia ottimale per questa popolazione. Gli autori riconoscono che può essere possibile che questo catturi anche le caratteristiche del dolore nociplastico.
Un'altra limitazione risiede nella rilevazione dei dati sull'attività fisica, che è stata misurata indossando un accelerometro monoassiale, il che può comportare un aumento del rischio di attività non misurate che si svolgono in altre direzioni (tennis, giardinaggio, danza, ecc.). Mentre l'attività fisica è stata misurata con l'accelerometro, gli autori notano che quantità più elevate sia di passi medi al giorno sia di attività fisica moderata-vigorosa erano associate a una migliore funzione/qualità della vita al basale, ma l'interazione statistica ha suggerito un recupero più scarso della funzione/qualità della vita. Gli autori suggeriscono che potrebbe trattarsi di una "regressione verso la media", ma un approfondimento delle conseguenze comportamentali del dolore/catastrofizzazione sui livelli di attività potrebbe essere giustificato.
Messaggi utili
Questo studio ha seguito per un anno persone affette da dolore cronico al tallone e ha rilevato che il recupero del dolore era significativamente peggiore se le persone riferivano un peggioramento dei pensieri negativi sul dolore (catastrofizzazione) o un peggioramento dei sintomi legati ai nervi (dolore neuropatico). Ciò suggerisce che la mentalità e il profilo neurogenico del paziente sono molto più importanti per la risoluzione del dolore a lungo termine rispetto a fattori tradizionali come l'IMC, la forza della caviglia o il dolore generale multisito. La minaccia maggiore alla validità delle conclusioni è rappresentata dal fatto che lo studio è di tipo osservazionale. Dimostra solo che questi fattori sono associati a esiti sfavorevoli; non prova che ne siano la causa.
Riferimento
Come l'alimentazione può essere un fattore cruciale per la sensibilizzazione centrale - Video conferenza
Guardate questa videolezione GRATUITA su Nutrizione e sensibilizzazione centrale tenuta da Jo Nijs, il ricercatore sul dolore cronico numero uno in Europa. Quali sono gli alimenti che i pazienti dovrebbero evitare probabilmente vi sorprenderà!

