Érzékenység, Specificitás, Prediktív Értékek és Valószínűségi Arányok – Egyszerűen

A statisztika az egyik legzavaróbb téma a gyógytornászok és a gyógytorna szakos hallgatók számára. Valószínűleg azért, mert jobban törődünk az emberekkel és az egészséggel, mint a matekkal, nem igaz?

Értem, hogy jobban érdekel a páciens megfelelő felmérése, a jó bánásmód és a legújabb kezelési módszerek, de azt kell mondanom, hogy ismerned kell egy speciális teszt statisztikai értékeit, sőt a prevalencia, a teszt előtti és teszt utáni valószínűségek számait is az anamnesztikus folyamat során feltett kérdéseiddel kapcsolatban!
Azt is merném mondani, hogy a fent említett számok ismerete nélkül fogalmad sem lesz, mekkora értéket tulajdoníthatsz bizonyos kérdéseknek, amiket felteszel a páciensednek (és azokra a válaszoknak), és speciális teszteket fogsz végezni anélkül, hogy igazán tudnád, mit árul el egy pozitív vagy negatív eredmény.
Amikor azt látom vagy hallom, hogy egy gyógytornász elvégez egy speciális tesztet, mint például a Thessaly-tesztet meniszkusz sérülésekre, az pozitív, és utána 100%-ig biztos benne, hogy a páciensének meniszkusz sérülése van, beleborzongok!
KÉRLEK, HAGYD ABBA EZT!
Ezért arra kérlek, olvasd tovább a bejegyzésem, amelyben bemutatom, hogyan használhatod a statisztikákat a jobb fizioterápiás gyakorlat érdekében, és hogyan növeli ez a tudás a klinikai érvelési folyamatod tudatosságát!
Kezdésként végezz szűrést, anamnézist, majd egy alapvető vizsgálatot. Az eddigiek alapján hipotéziseket fogalmazhatsz meg, melyeket igazolni vagy elvetni szeretnél. Itt jön a képbe a szenzitivitás és a specificitás. Nézzük meg, mit jelentenek ezek! A legegyszerűbb, ha megnézed a korábbi rövid videónkat:
Összefoglalva tehát: Ha egy 100%-ban szenzitív teszt negatív, kizárhatja a betegséget (SnNOut), míg egy 100%-ban specifikus teszt pozitív eredménye igazolja azt (SpPIn).
Ha egy 100%-ban érzékeny teszt negatív eredményt hoz, kizárhatja a betegséget (SnNOut), míg egy 100%-ban specifikus teszt pozitív eredménye megerősítheti azt (SpPIn).
A SnNOut és a SpPIn segítségével könnyen alkalmazhatod ezt a két fogalmat.
A definíciójukat és a lényegüket akkor érted meg igazán, ha ki tudod számolni az értékeket egy 2×2-es táblázat segítségével. Nézd meg a következő videónkat, amely bemutatja a számítás menetét:
Sajnos a valóságban szinte alig léteznek 100%-ig pontos tesztek, ezért sok lesz a fals pozitív és fals negatív eredményed. Ráadásul az érzékenység és a specificitás azt mutatja meg, hogy egy teszt milyen gyakran pozitív azoknál a betegeknél, akikről már tudjuk, hogy betegek, illetve nem betegek. A gyakorlatban azonban nem tudjuk, hogy a pácienseidnek van-e valamilyen állapotuk vagy nincs. A gyakorlatban inkább egy pozitív vagy negatív teszt eredményeit értelmezzük.
Általában nem fogod tudni, mekkora a valószínűsége, hogy a páciensnek ténylegesen megvan a betegsége pozitív eredménnyel, és mekkora a valószínűsége, hogy a páciensnek nincs meg a betegsége negatív eredménnyel.
Ezeket az értékeket pozitív prediktív értéknek (PPV) és negatív prediktív értéknek (NPV) nevezzük, más néven teszt utáni valószínűségeknek. Kitaláltad – van egy másik videónk, amely elmagyarázza ezeket az értékeket a 2×2-es táblázat segítségével, és megmutatja, hogyan számíthatod ki ezeket az értékeket:
Mint a videóban említettük, a PPV és az NPV nagyszerű eszközök, ha jó elképzelésed van a betegcsoportod prevalenciájáról, és ha ez a prevalencia megegyezik az RCT prevalenciájával, ahonnan eredetileg a statisztikai értékeket szerezted egy adott teszthez. Ha ez nem így van, a PPV és az NPV gyakorlatilag használhatatlanná válik.
Képzeld el, hogyan változik az elülső keresztszalag (ACL) szakadásának pre-teszt valószínűsége különböző környezetekben: Például, egy általános orvosi gyakorlatban az ACL-szakadásban szenvedő betegek prevalenciája sokkal alacsonyabb lesz, mint egy térdsérülésekre szakosodott sportklinikán. Minél magasabb a prevalencia, annál magasabb lesz a PPV-d és annál alacsonyabb az NPV-d.
Talán a jövőben erről is készítünk egy videót, de fontos észben tartani, hogy jobb értékre van szükségünk, mint a PPV és az NPV, itt jönnek képbe a valószínűségi arányok.
A valószínűségi arány egyesíti az érzékenységet és a specificitást, megmutatva, hogy egy adott teszt eredménye mennyire valószínű az állapotban lévőknél, összehasonlítva az állapotban nem lévőkkel. Nézd meg a következő videót a valószínűségi arányokról és azok kiszámításáról:
Példánkban a Lachman-tesztet használtuk, mely az egyik legpontosabb a klinikai gyakorlatban. Nézzük meg a kedvelt Thessaly-tesztünket, és hogyan alakul a példánk:
Goossens et al. szerint (2015) a Thessaly-teszt érzékenysége 64%, specificitása 53%, ami 1,36 LR+-t és 0,68 LR--t eredményez. Mint látható, ezek az értékek közel vannak az LR = 1-hez, ami azt jelzi, hogy alig változtatják meg annak valószínűségét, hogy valakinek meniszkusz sérülése van. Hogy ezeket az értékeket az LCA szakadás példájára alkalmazzuk, tudjuk, hogy az LCA szakadásokat gyakran kíséri meniszkusz szakadás. Bár a páciens nem számol be elakadásról, a teszt előtti valószínűséget kb. 30%-ra becsüljük.
A nomogramunk így fog kinézni:
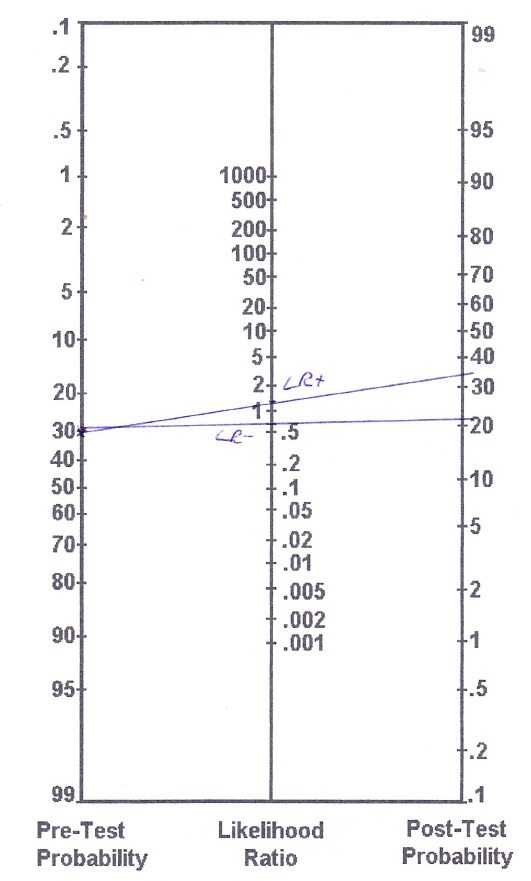
A (pontosabb) számítások alapján a következő tesztutáni valószínűségeket kapjuk:
– Teszt előtti esély: Prevalencia/(1-prevalencia) = 0,3/(1-0,3) = 0,43
– Teszt utáni esély (LR+): 0,43 x 1,36 = 0,58
– Tesz-tutáni valószínűség (LR+): teszt utáni esély / (teszt utáni esély+1) = 0,58/(0,58+1) = 0,37 (tehát 37%)
– Teszt utáni esély (LR-): 0,43 x 0,68 = 0,29
– Tesz-tutáni valószínűség (LR-): teszt utáni esély / (teszt utáni esély+1) = 0,29/ (0,29+1) = 0,22 (22%)
Tehát egy pozitív Thessaly-teszttel a feltételezett 30%-ról 37%-ra növelted a meniscus sérülésének esélyét, míg egy negatív Thessaly-teszttel 22%-ra csökkentetted.
Érted már, miért vagyok kiakadva, ha valaki elvégez egy tesztet, és azt feltételezi, hogy a páciensének biztosan van vagy nincs valamilyen állapota?! És mindez a teszt előtti esélyek feltételezésén alapul, amit a legtöbben még figyelembe sem vesznek!
Ha több tesztet szeretnél elvégezni – tegyük fel, hogy az ACL példánkban elvégzed az elülső Fiók tesztet is –, akkor az előzetes valószínűségedet a Lachman-teszt teszt utáni valószínűségére alapozzuk. Tehát egy pozitív Lachman-teszt esetén 95%-os előzetes valószínűséggel indítunk, negatív Lachman-tesztnél pedig 19%-os előzetes valószínűséggel.
Bár a legtöbb tesztnek pozitív vagy negatív eredménye van, vannak olyan tesztcsoportok is, amelyek többféle eredményt adnak. Tehát, ha például a Laslett-csoportot vesszük, 5-ből 2 pozitív teszt esetén 2,7-es LR+-értéket, 5-ből 3 esetén 4,3-as LR+-értéket kapsz, stb.
Ne feledd, magas pre-teszt valószínűségnél egy újabb teszt felesleges, inkább kezdd el a kezelést! Alacsony pre-teszt valószínűségnél se tesztelj, se ne kezeld az állapotot!
Például, ha hirtelen derékfájdalommal, mindkét lábban neurológiai tünetekkel, vizelési problémákkal és nyeregérzéketlenséggel keresnek fel, szinte biztos, hogy cauda equina szindrómája van, ami vészjosló jel, és sürgős műtétre van szüksége. Ha például 99%-ig biztos vagy a diagnózisodban, egy SLR-teszt 0,2-es LR- értékkel a teszt utáni valószínűséget 95%-ra csökkenti, ami még mindig nagyon magas, és továbbra is műtétre küldenéd a pácienst.
Viszont, ha a teszt pozitív lenne, valószínűleg 99%-ról 100%-os bizonyosságra jutnál, tehát miért bajlódnál a teszteléssel, különösen, ha ez sürgős beutaló műtétre?
Ugyanez igaz nagyon alacsony pre-teszt valószínűség esetén is. Ha a páciens kisugárzó fájdalom nélkül jelentkezik térd alatt, a porckorongsérv okozta radikuláris szindróma esélye nagyon alacsony, tegyük fel, hogy 5%. Mi történne ebben az esetben, ha elvégeznéd az SLR-t 2,0 LR+-szal? 10%-os teszt utáni valószínűséggel végeznéd, és ha a teszt negatív, a teszt utáni valószínűség talán 4%-ra csökkenne. Tehát, ha szinte biztos vagy abban, hogy egy páciensnek nincs bizonyos betegsége, miért tesztelnéd egyáltalán?
Természetesen a gyakorlatban az adott teszt elvégzésének eldöntése mindig különböző tényezőktől függ, mint például a költségek, a betegség súlyossága, a teszt kockázatai stb.
Most térjünk vissza ahhoz, amit az elején állítottam, hogy a statisztikai értékek segítenek a betegtörténet felvétele során végzett kikérdezés eredményének értékelésében.
Valójában minden kérdés egy speciális tesztnek tekinthető, amelyben a válasz (igen vagy nem) vagy növeli vagy csökkenti annak valószínűségét, hogy a beteg egy bizonyos betegségben szenved. Ez az oka annak is, hogy az alapos anamnézisfelvétel a legtöbbször fontosabb, mint a speciális vizsgálatok, mivel alapvetően egy sor speciális vizsgálatot végzünk egymás után,
ha jó klinikus vagyunk, aki tudja, hogyan kell hipotézist alkotni a beteg válaszai alapján.
Nézzünk egy másik példát: Hogyan befolyásolja a kortikoszteroidok hosszantartó használatára adott igenlő válasz a gerinctörés esélyét?
Henschke és munkatársai szerint (2009) a kortikoszteroidok hosszantartó használata 48,5 pozitív LR+-val jár. A háziorvosi ellátásban megjelenő gerinctörés prevalenciája (teszt előtti valószínűsége) a Williams és munkatársai (2013) szerint a derékfájással jelentkező betegeknél 1-4% közé tehető.
Tehát hosszantartó kortikoszteroid-használat esetén 33%-os teszt utáni valószínűséggel számolhatunk, bár ebben a példaszámításban csak 1%-os prevalenciát feltételeztünk.
Azt hiszem, nyugodtan kijelenthetjük, hogy a kortikoszteroidokra vonatkozó kérdést mindig fel kell tenni a gerinctörések szűrési eljárása során!
Most pedig nézzünk meg egy másik vészjelzést, amelyet általában a rosszindulatú daganatok szűrésére használnak derékfájásos betegeknél: A derékfájás alattomos kezdete.
Deyo és munkatársai szerint (1988, bevallom, ez egy elég régi tanulmány), a kérdés LR+-a 1,1. Henschke és munkatársai (2009) szerint a rosszindulatú daganatok prevalenciája derékfájásos betegeknél még 1% alatti is, de az egyszerűség kedvéért 1%-kal számolunk.
Tehát a vészjelzés, az alattomos kezdet, a rosszindulatú daganat, mint a derékfájás oka, a teszt utáni valószínűségét 1%-ról pontosan 1,1%-ra növeli. Azt hiszem, egyetérthetünk abban, hogy ezt a vészjelzést ki kellene rúgni minden olyan irányelvből, amelyben szerepel.
Felső és alsó végtagok ortopédiai gyógytornája
Fejleszd tudásod a 23 leggyakoribb ortopédiai betegségről mindössze 40 óra alatt, anélkül, hogy egy vagyont költenél továbbképzésekre
Tudom, ez egy hosszú bejegyzés volt, gratulálok és elismerésem, ha eljutottál idáig! Célom az volt, hogy elmagyarázzam, hogyan kell dolgozni olyan statisztikai értékekkel, mint a szenzitivitás, specificitás, PPV, NPV és különösen a valószínűségi arányok, és felhívjam a figyelmedet azok fontosságára a teljes gyógytornász folyamatodban.
Nagyszerű lenne, ha a jövőbeli pácienseidnél figyelembe vennéd egy bizonyos hipotézis prevalenciáját, lenne elképzelésed az anamnesztikus kérdéseid hatásáról a teszt előtti valószínűségre, és megfelelően tudnád értékelni a speciális tesztjeid erejét.

Nyugodtan tegyél fel kérdéseket hozzászólásban, és oszd meg ezt a bejegyzést, ha hasznosnak találtad!
Köszönjük, hogy elolvasta!
Kai
Referenciák

Kai Sigel
Vezérigazgató és társalapító, Physiotutors
ÚJ BLOGCIKKEK A POSTAFIÓKODBAN
Iratkozz fel most, és értesítést kapsz a legújabb blogcikk megjelenésekor.





