A nyaki ideg érintettségének azonosítása a kórtörténet felvétele és vizsgálata alapján

Bemutatkozás
A nyaki ideggyökér érintettségének azonosítása kihívást jelenthet a különböző patológiás állapotok közös jeleinek és tüneteinek átfedése miatt. Ezért a jó anamnézisfelvétel és a klinikai vizsgálat elengedhetetlen a helyes diagnózis valószínűségének növeléséhez. Az önálló tesztek vagy a beteginformációk használata alacsony diagnosztikai értéket mutatott. (Mizer et al., 2017) Ezért javasolták, hogy vizsgálják meg a nyaki ideggyökér érintettségének legjobb diagnosztikai módját egy olyan betegnél, aki nyaki radikuláris fájdalom és/vagy nyaki radikuláris szindróma jellemzőivel jelentkezik. Három különálló modellt fejlesztettek ki és hasonlítottak össze annak megállapítására, hogy ezek hogyan állapítják meg a nyaki ideggyökér érintettségének pontos diagnózisát.
Módszerek
Ebben a tanulmányban prospektív adatgyűjtéssel diagnosztikai prediktív modellezést végzünk a Sleijser-Koehorst és mtsai., 2021-es tanulmánya alapján. A 2021-es tanulmányban meghatároztuk a kórelőzményből és a fizikális vizsgálatból származó különböző elemek diagnosztikai pontosságát külön-külön. A mai tanulmányunk célja egy diagnosztikai modell kidolgozása, és annak meghatározása, hogy klinikailag mennyire hasznos az egyénileg jó diagnosztikai tulajdonságokkal rendelkező elemek kombinációja. A három prediktív modell kidolgozásához a 2021-es tanulmány azon elemeit választottuk ki, amelyek érzékenysége vagy specificitása legalább 0,80 volt.
Ezek a tényezők a következők:
- Kórtörténet modell:
- A karfájdalom rosszabb, mint a nyaki fájdalom
- Páciens által jelentett paresztézia
- Paresztézia és/vagy zsibbadás – mit tapasztal a páciens
- Váltsd ki a tüneteket vasalással
- A tünetek enyhítése zsebben tartott kézzel való sétával
- A fizikális vizsgálat modellje
- Spurling-teszt
- Felső Végtag Neurodinamikai Teszt 1 (Nervus medianus)
- Nyaki Distrakciós Teszt
- Neurológiai vizsgálatok
- Érzékelés
- Reflexek
- Izomgyengeség
A harmadik prediktív modell a páciens kórtörténetének és a fizikális vizsgálatnak az együttes kombinációja volt.
A három modell diagnosztikai képességének megállapításához hasonlítsuk össze az egyes prediktív modelleket a referencia (arany) standardhoz. Ebben a tanulmányban a szerzők két kritériumot alkalmaztak a referencia standardhoz:
- Nyaki ideggyökér érintettségének klinikai diagnózisa idegsebész által
ÉS
- MRI vizsgálattal igazoljuk az ideggyökér összenyomódását vagy gyulladását azonos vagy szomszédos szinten, ami megerősíti a klinikai diagnózist (a dermatomális eloszlás alapján).
A modelleket elemeztük, és a diagnosztikai pontosságot a görbe alatti terület (AUC) segítségével számítottuk ki. Az AUC értelmezése a következő:
- AUC ≥ 0.9: kiemelkedő diagnosztikai pontosság
- AUC 0.80–0.89: kiváló diagnosztikai pontosság
- AUC 0,70–0,79: elfogadható diagnosztikai pontosság
- AUC 0,51–0,69: gyenge diagnosztikai pontosság
- AUC = 0.5: nincs diszkriminatív határérték
Eredmények
Százharmincnégy, feltételezett ideggyökér érintettségű pácienst vontunk be a vizsgálatba. A tünetek medián időtartama 26 hét volt, a minta átlagéletkora pedig 49,9 év. A populáció majdnem egyenlően oszlott meg a két nem között. Hatvanhat páciensnél a referencia standard alapján nyaki ideggyökér érintettséget azonosítottunk, 68-nál pedig nem volt nyaki ideggyökér érintettség a referencia standard szerint.
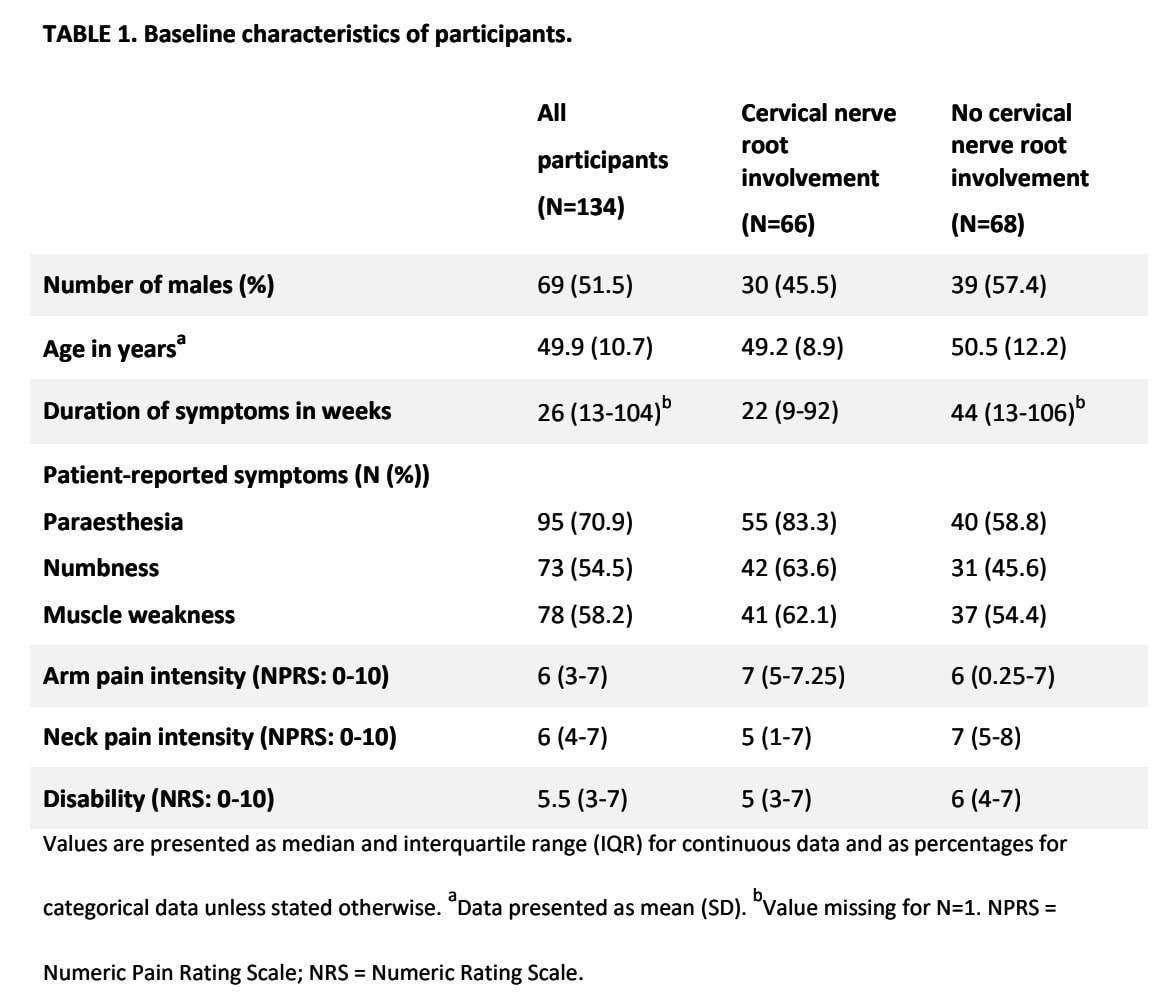
A többváltozós regressziós analízis a következő változókat tartotta meg az előrejelzési modellekben:
Kórtörténet előrejelző modell
A „A karfájdalom rosszabb, mint a nyaki fájdalom” és a „beteg által jelzett paresztézia és/vagy zsibbadás” prediktorok a kórtörténet modellben maradtak. Együttesen 0,74 AUC-t értek el, ami elfogadható diagnosztikai pontosságot jelez.
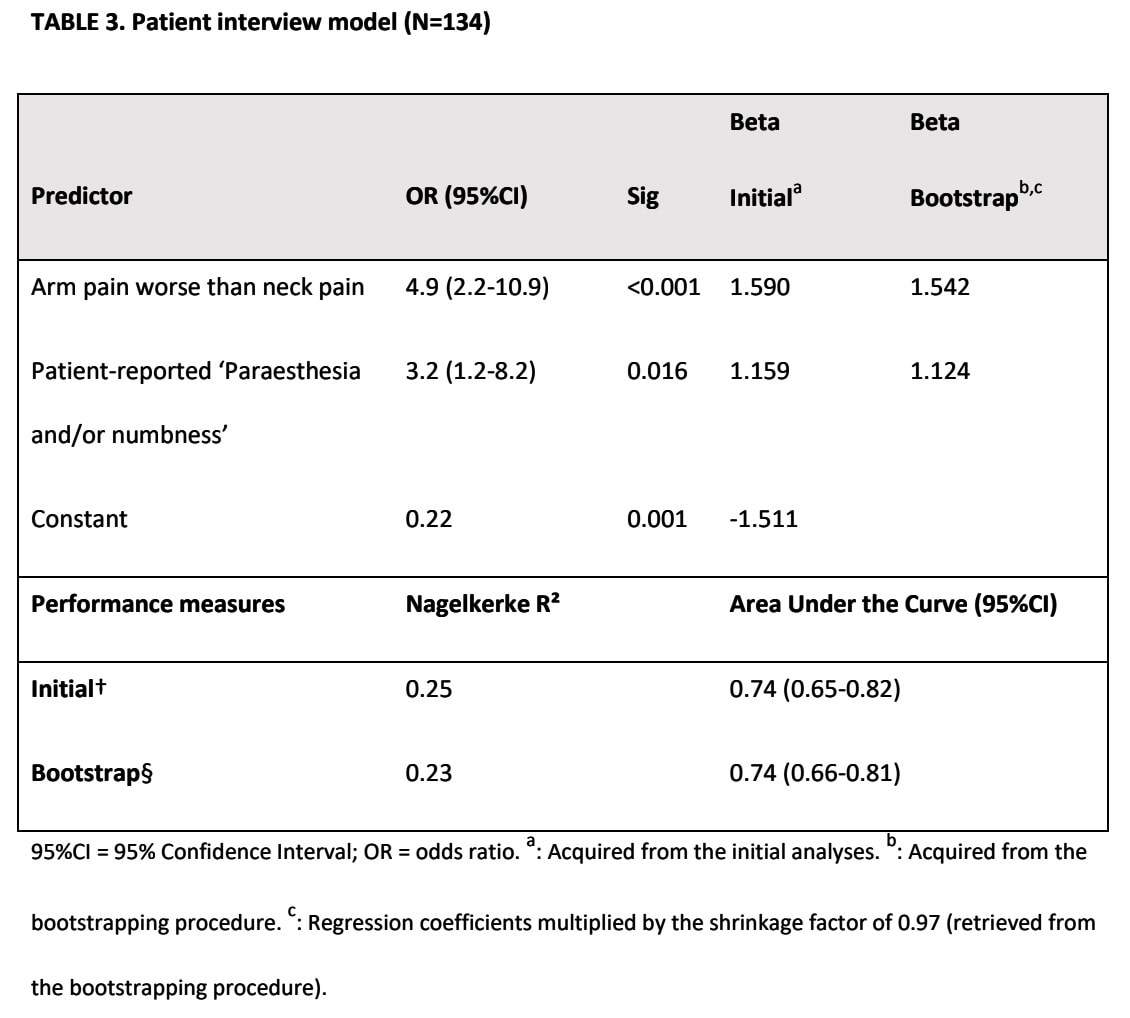
Klinikai Vizsgálati modell
A Spurling-teszt és az ULNT1-teszt megmaradt a többváltozós elemzés után. 0,77 AUC-t számítottunk, ami elfogadható diagnosztikai pontosságot jelez.
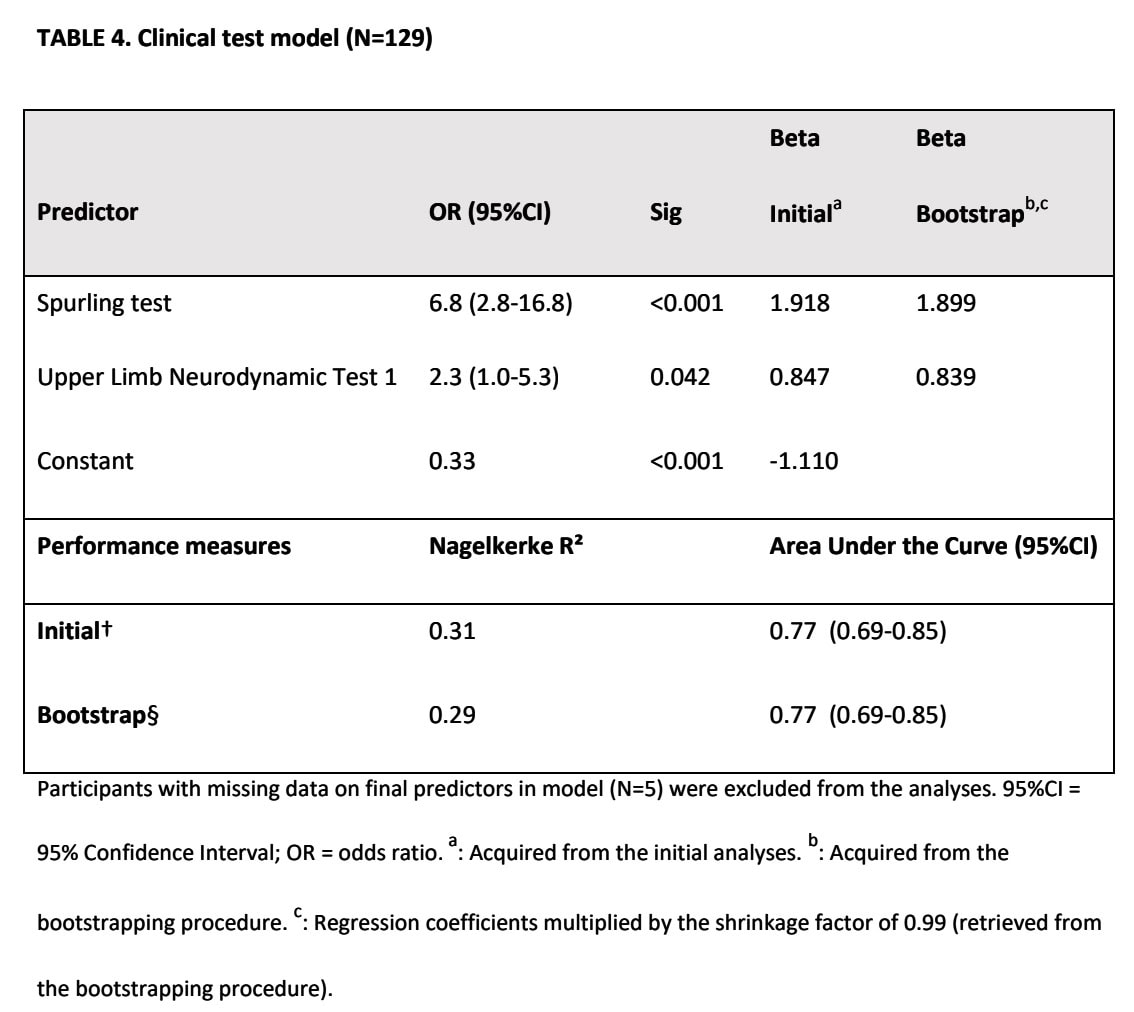
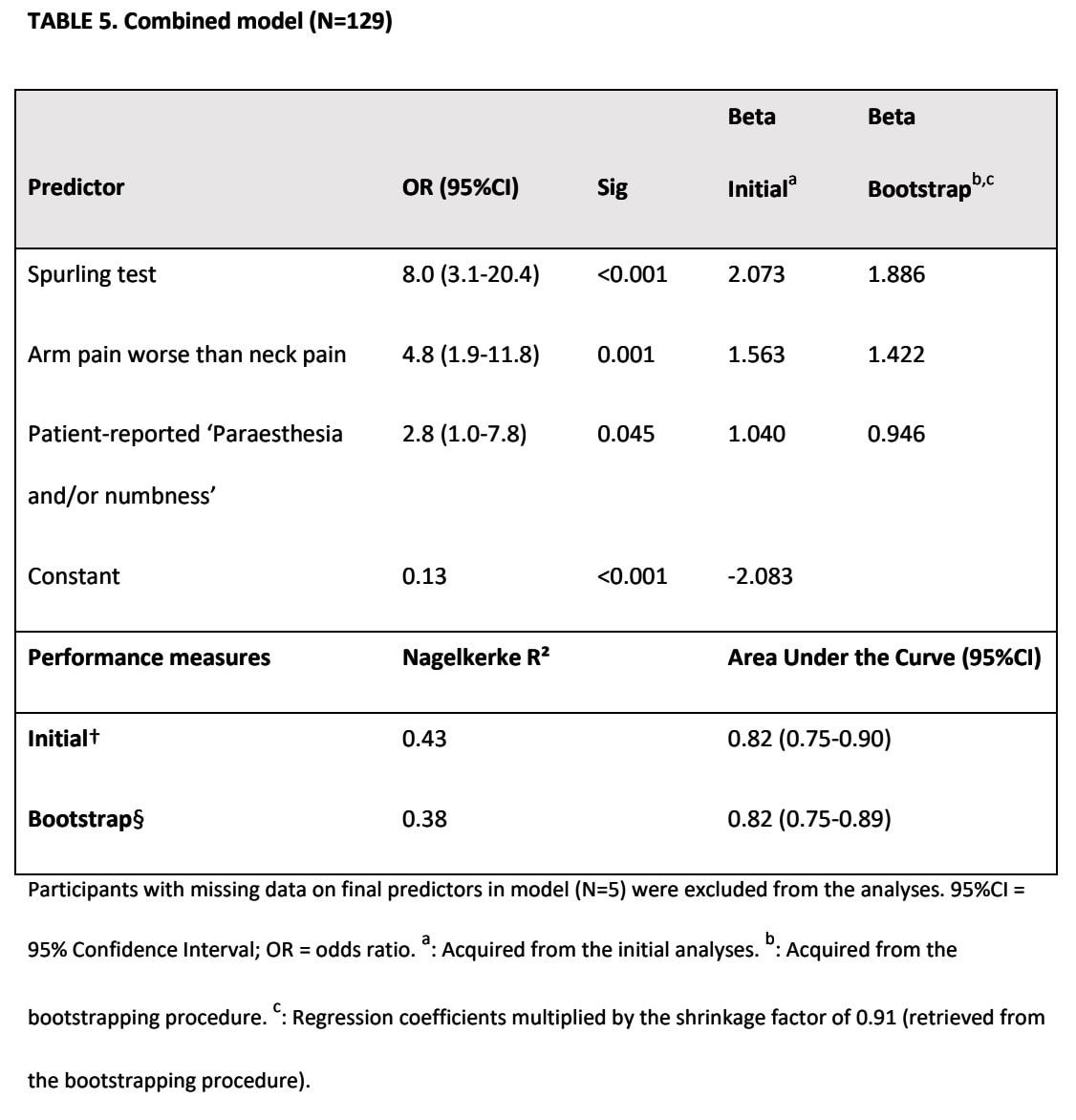
Kombinált modell
Három tényezőt tartottunk meg a kórtörténeti modell és a fizikális vizsgálat eredményeinek kombinációjában:
- A karfájdalom rosszabb, mint a nyaki fájdalom
- Észleltél paresztéziát és/vagy zsibbadást
- Spurling-teszt
Ez a modell 0,82 AUC-értékkel rendelkezett, ami kiváló diagnosztikai pontosságot tükröz.
Kérdések és gondolatok
Mivel számos klinikai előrejelzési szabály és tesztcsoport létezik a nyaki ideggyökér érintettségének valószínűségét vizsgálva (például a Wainner-csoport), első pillantásra ez a tanulmány nem sok új információt ad. Azonban a Wainner-csoport esetében az információk a fizikális vizsgálat eredményeiből származnak. Mindannyian tudjuk, hogy a jó fizikális vizsgálat kiemelten fontos, és a pontos tesztek kiválasztása elengedhetetlen. Mindazonáltal ezek a csoportok hasznosak lehetnek azoknak a klinikusoknak, akik már tapasztaltak a nyaki ideggyökér érintettségének felismerésében. A legtöbb kezdő és kevésbé tapasztalt klinikus számára ez kihagy bizonyos lépéseket a hipotetikus-deduktív klinikai gondolkodási folyamatban. Ez a tanulmány segít felismerni bizonyos jeleket és tüneteket a kórtörténetből, és segít növelni vagy csökkenteni a nyaki ideggyökér érintettségének gyanúját. Végül is, "a kórtörténet továbbra is a legfontosabb része a pontos orvosi adatok megszerzésének, a beteg megismerésének és a bizalom kiépítésének". (Flugelman és mtsai. 2021) A differenciáldiagnózis megköveteli hipotézisek felállítását, amelyek közül néhányat ki kell zárni, másokat pedig meg kell erősíteni. Ezen hipotézisek felállításához azonosítanod kell, mely információk nyerhetők ki a beteg kikérdezéséből. Mivel a jelenlegi adatokat ugyanazon szerző korábbi tanulmánya gyűjtötte (Sleijser-Koehorst és mtsai. 2021), vess egy pillantást a mögöttes táblázatra, ahol a különböző beteg által bejelentett interjúelemek segíthetnek nyomokat szerezni arról, mikor kell gondolni a lehetséges nyaki ideggyökér érintettségére.
Ne feledd, a konfidencia intervallumok a legtöbb háttérjel esetében szélesek. A páciens állapota hatalmas különbségeket mutathat, és ez nem egy korlátozó lista, mivel sok tünet átfedésben van más patológiákkal. Továbbá, a pácienssel készített interjúból bizonyos jeleket a diagnosztikai fölény alapján választottunk ki, amelyeket a 2025-ös tanulmány tovább elemzett és finomított.
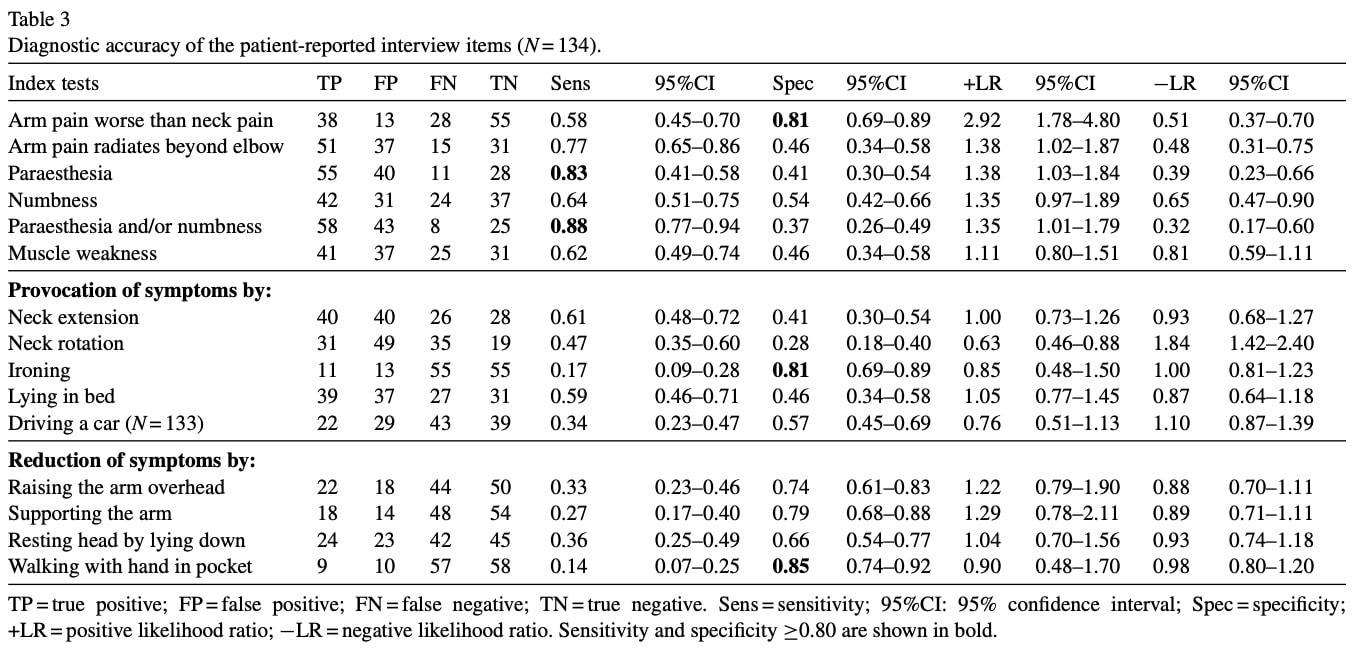
Rendkívül fontos, hogy megfelelően megértsd a kórtörténeti információk pontos leírását, a klinikai tesztek kivitelezését és értelmezését. A 2. táblázat bemutatja, hogyan értelmezték a szerzők a kórtörténetből és a fizikális vizsgálatból származó nyomokat.
Beszélj hozzám szakértőként
A szerzők a 2021-es tanulmányukból olyan kórelőzményi eredményeket választottak, melyek legalább 0,80-as érzékenységet és specificitást mutattak a nyaki ideggyökér érintettségének azonosítására, bár a fizikális vizsgálat során a 0,80-as pontossági küszöb alatti teszteket is bevontak, de erre nem adtak indoklást.
A kombinált modell érte el a legjobb diagnosztikai pontosságot. Ez azt jelenti, hogy a pozitív Spurling-teszt, a nyaki fájdalomnál rosszabb karfájdalom és a paresztézia és/vagy zsibbadás tüneteinek együttes alkalmazása adja a legjobb pontosságot a nyaki ideggyökér érintettség felismeréséhez. A magyarázó variancia azonban alacsony volt: 0,38. Ha a magyarázó variancia alacsony, az azt jelenti, hogy sok más ismeretlen tényező befolyásolja a diagnózist, amit a modell nem ragad meg. Ez azt jelenti, hogy bár a kombinált modell nagyszerűen megmondja, kinek van ideggyökér érintettsége nagy bizalommal, nem egy tökéletes modell.
Még a legjobb modell is csak az ideiglenes diagnózisok variációinak 38%-át magyarázta meg. Ebből megtudhatjuk:
- A modell hasznos, de nem tökéletes, ami arra utal, hogy más tényezők is szerepet játszhatnak ezen állapot diagnosztizálásában.
- A klinikai ítélőképesség továbbra is fontos – egy gyógytornász vagy orvos nem támaszkodhat kizárólag erre a modellre, hanem egy eszközként a többi között kell használnia a döntéshozatalban.
A nyaki ideggyökér érintettségének diagnosztizálása nem 100%-ban kiszámítható kizárólag interjúk vagy klinikai vizsgálatok alapján. Egyes betegeknél a tünetek egyértelműek, de nincs idegkompresszió. Másoknak lehet, hogy a klinikai teszt pozitív, de nem szenvednek az állapotban. Előfordulhat, hogy a vizsgálatokat végző vizsgálóbiztosok között különbségek vannak, vagy a betegek más megfogalmazásban írják le a tüneteiket, illetve eltérések lehetnek a beteg válaszának értelmezésében. Ebben a vizsgálatban azonban csak egy vizsgáló végezte a klinikai vizsgálatokat, így az eredmények eltérése nem származhat a vizsgáló közötti különbségekből.
Összefoglalva, bár nem tökéletes eszköz született, a kórtörténet, a klinikai tesztek és esetleg képalkotás (pl. MRI) kombinációjának alkalmazása jobb lehet a nyaki ideggyökér érintettségének azonosítására, mint az önálló tesztek, a kórtörténeti eredmények vagy kizárólag az MRI-vizsgálatok.
A szerzők szigorú vizsgálati protokollt dolgoztak ki, beleértve a megfelelő vakítást, a tesztek értékelése és a referencia standarddal való összehasonlítása közötti időbeli eltolódás elkerülését, ami kiküszöböli a betegség progressziójának/regressziójának torzítását, valamint a tesztelés és a képalkotás közötti kezelés hiányát, így levehetjük a kalapunkat. Ne feledd, hogy körültekintően kell meghatároznod, hogy a 49%-os prevalencia (ami tükrözi a teszt előtti valószínűséget) általánosítható-e a klinikai gyakorlatodban.
Főbb üzenetek
Ha paresztéziát és/vagy zsibbadást, a nyaki fájdalomnál erősebb karfájdalmat és pozitív Spurling-tesztet észlelsz, az kiválóan jelzi a nyaki ideggyökér érintettségét. A jelenlegi modell külső validálása még szükséges, mivel a legjobb prediktív modell is csak a variancia 38%-át tudta megmagyarázni. Ez a tanulmány segíti a hipotetikus-deduktív következtetést.
Referencia
Tudj meg többet
21 ORTOPÉDIAI TESZT A GYAKORLATBAN
Összeállítottunk egy 100%-ban ingyenes e-bookot, amely 21 valóban hasznos ortopédiai tesztet tartalmaz testtájanként, garantáltan segítve a helyes diagnózis felállítását még ma!

