Rotátorköpeny-szakadás kezelési algoritmus - a betegek és a klinikusok által közösen kialakított algoritmus az ellátás javítása érdekében

Bemutatkozás
A nagy vagy masszív rotátorköpeny-ínszakadások jelentős terhet rónak az egészségügyi rendszerre, mivel az alapellátás szintjén tévhit, hogy mágneses rezonanciás képalkotásra (MRI) van szükség annak meghatározásához, hogy milyen ellátási utat kell követni. Ez növeli a betegek várakozási idejét, és túlterheli a másodlagos és harmadlagos ellátást olyan személyekkel, akiket az alapellátásban is kezelhettek volna. Eközben, mivel ezek a várakozási idők késleltetik a kezelést, nő a krónikus válás kockázata. Mivel a nagy vagy masszív rotátorköpeny-szakadások elsősorban az idősebb lakosságot érintik, a funkcióban és a mindennapi életvitelben szerzett korlátozások jelentős morbiditáshoz és fogyatékossághoz vezethetnek.
Mivel ismert, hogy a képalkotás rosszul korrelál a válltünetekkel, az MRI-re való túlzott támaszkodás a sebészeti beavatkozásokat ösztönzi, amelyek nem minden érintett beteg esetében nyújtanak szignifikánsan jobb eredményt, mint a csak testmozgást igénylő beavatkozások. Néhány betegnek azonban sebésznek kell látnia. Mivel még mindig sok a diagnosztikai bizonytalanság, ami nem optimális ellátáshoz vezet, több információnak kell megjelennie. Ezért a jelenlegi tanulmány a semmiből indult egy ellátási útvonal megtervezése érdekében, a klinikusoktól, betegektől és kutatóktól származó információk és tapasztalatok összegyűjtésével, a hatékonyabb és eredményesebb ellátás elérése érdekében. Ennek eredményeként született meg a rotátorköpeny-szakadás kezelési algoritmusa, amely tájékoztat és segít az ellátás irányításában.
Módszerek
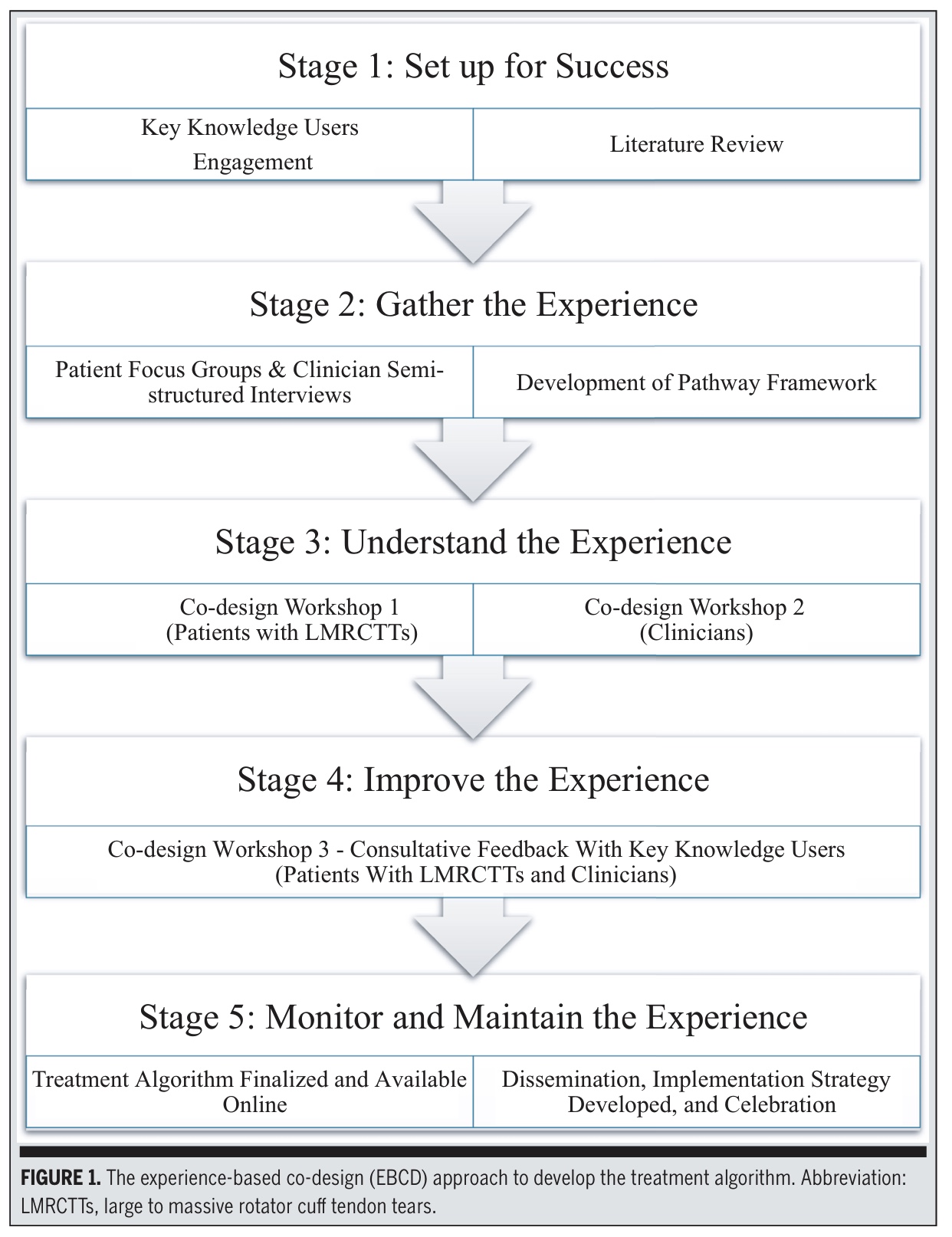
Ez a tanulmány a tapasztalat-alapú társ-tervezést (EBCD) alkalmazta, amely egy vegyes módszertanú részvételi módszertan, amelyben a masszív-nagyméretű rotátorköpeny-szakadásban szenvedő betegek és a klinikusok egyenrangú partnerként vettek részt. Ezeket a rotátorköpeny-szakadásokat ≥2 ínt érintő és >3 cm-es szakadásokként definiálták. Az 1-4. szakaszokat 18 hónap alatt végezték el.
1. szakasz: Felkészülés a sikerre
Létrehoztak egy irányítóbizottságot, amelyben gyógytornászok, ortopédiai sebészek, orvosok és kutatók vettek részt. A nagy és masszív rotátorköpeny-ínszakadások esetében a műtétet és a testmozgást összehasonlító metaanalízis eredményeit, a klinikai irányelvek áttekintését és korábbi kvalitatív tanulmányokat használták fel a kezdeti keretrendszer kidolgozásához. Ez az alapozó munka biztosította a kezelés algoritmusának előzetes keretének kialakításához szükséges struktúrát és irányt.
2. szakasz - Tapasztalatgyűjtés
A kutatók egy kezdeti "vázkeretet" hoztak létre a következők felhasználásával:
- Páciens-fókuszcsoportok
- Klinikusok félig strukturált interjúi
- A legjobb gyakorlatot jelentő MSK fájdalomra vonatkozó iránymutatások bizonyíték térképezése
A kutatók egy "vázkeretet" hoztak létre, amelyet több korábbi tanulmány, köztük a betegközpontú kvalitatív kutatás és a vállak ellátását vizsgáló klinikusok interjúi alapján állítottak össze. Emellett beépítették az adherenciával kapcsolatos koncepciótérképezési munka tanulságait, és megvizsgálták a mozgásszervi fájdalom kezelésére vonatkozó klinikai iránymutatások ajánlásait. Ez a szakasz magában foglalta a megélt tapasztalatok és a szakmai szempontok összegyűjtését és szintetizálását, amelyek az útvonal első tervezetét alakították.
3. szakasz - A tapasztalat megértése
A kutatók két különálló workshopra hívták meg a nagy és masszív rotátorköpeny-szakadásban szenvedő betegek célzott mintáját és azokat a klinikusokat, akik korábban interjúkban vettek részt.
1. műhely - Páciensek (n=8)
Az első műhelytalálkozót személyesen tartották a betegekkel, és bemutatták a kezdeti keretrendszert. A betegeket megkérték, hogy határozzák meg, mi segítette vagy akadályozta az ellátásukat a kezelés útvonal kulcsfontosságú pontjain. A betegek megvitatták a felméréssel, a képalkotással, a beutalási folyamatokkal és a kommunikációval kapcsolatos tapasztalataikat. Az algoritmus kinézetével, érzésével és működésével kapcsolatos ötleteikkel is hozzájárultak, és olyan viselkedéseket és megközelítéseket írtak le, amelyeket az egészség szakembereknek kerülniük kellene. Visszajelzéseiket összevonták annak érdekében, hogy tapasztalataikat értelmesen integrálják. A legfontosabb, hogy jelezték, mire van leginkább szükségük a kommunikáció, az oktatás, a beutalások és a döntéshozatal terén.
2. műhely - klinikusok (n=8)
A második workshopon klinikusok (sebészek, orvosok és gyógytornászok) vettek részt, akik ugyanazt a keretrendszert tekintették át. Értékelték a jelenlegi szolgáltatásaik erősségeit és gyengeségeit, azonosították a tudás vagy a munkafolyamatok hiányosságait, javításokat javasoltak az útvonal szerkezetére és tartalmára vonatkozóan, valamint finomították a célokat és a fő elveket.
Sebészek, orvosok és gyógytornászok együtt:
- Azonosították, hogy mi működik a jelenlegi gyakorlatban
- Kiemelt hiányosságok a megfelelőség, az osztályozás és a következetesség terén
- A struktúra és az alapvető döntési pontok finomítása
- Világosságot kértek azzal kapcsolatban, hogy mikor van vagy nincs szükség MRI-re.
A két workshop információit összevonták és egy majdnem végleges változatba integrálták.
4. szakasz - Az élmény javítása
Egy harmadik workshopon a betegek és a klinikusok vegyesen vettek részt a kezelési algoritmus véglegesítése érdekében. Három új beteggel egészült ki az információ telítettségének biztosítása érdekében. A csoport:
- Szavazott a végleges elrendezésről és a használhatóságról
- Kiemelt hangsúlyok kiigazítása bizonyos időpontokban
- Kiegészítő anyagok hozzáadása (QR-hivatkozással ellátott videók, ellenőrző listák)
Eredmények
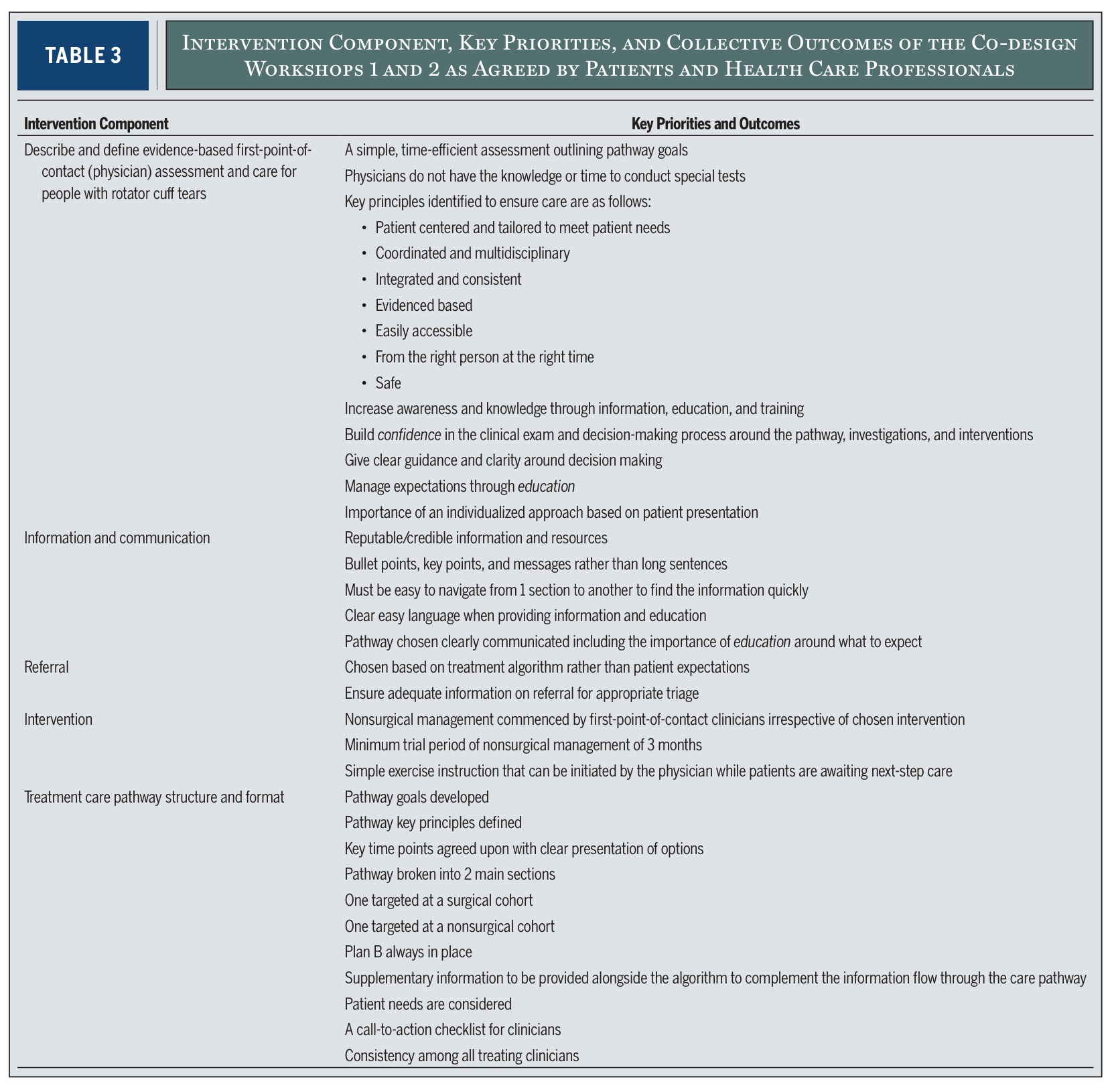
Az első két workshopon öt beavatkozási komponenst azonosítottak, amelyek döntő fontosságúak a masszív és nagy rotátorköpeny-szakadások felmérésében és kezelésében. Megbeszéléseikből a kutatók a következőket emelték ki öt fő "beavatkozási komponenst". Ezek lényegében a következők öt nagy terület amelyekkel minden hatékony ellátási módban foglalkozni kell.
Ez az öt komponens (a tanulmány 3. táblázatában látható) olyan dolgokat tartalmaz, mint például:
- Hogyan kell elvégezni az első klinikai értékelést
- Hogyan kell a tájékoztatást és az oktatást nyújtani
- Hogyan kell kezelni a beutalókat
- Mit kell tartalmaznia a beavatkozásnak (kezelésnek)
- Hogyan kell felépíteni és kommunikálni az ellátási utat?
Három "mozgatórugót" azonosítottak, mint alapvető befolyást. az öt komponensre. A "mozgatórugó" olyan alapvető erőt vagy témát jelent, amely minden mást alakít.
Ezek a mozgatórugók a következők:
- Bizalom: A betegeknek bizalommal kell lenniük a tervben, a klinikusoknak pedig bizalommal kell lenniük a döntéshozatalban.
- Oktatás: Mindenki egyetértett abban, hogy a megértés és az elvárások javítása érdekében világos, hiteles és következetes információkra van szükség. A klinikusok és a betegek egyaránt kifejezték, hogy szükség van egy "egyablakos" forrásra.
- A terv: Minden betegnek egyénre szabott, jól kommunikált tervre van szüksége, amely a megosztott döntéshozatalra épül.
Ez a három mozgatórugó a következő szerepet tölti be alappillérek amelyek támogatják az öt beavatkozási elemet, és irányítják a csoport által meghatározott prioritásokat és eredményeket.
Mint ilyen, a öt komponens a weboldal leírása mit tartalmaz a egy jó ellátási útvonalban kell történnie. A három mozgatórugó magyarázatot ad a címre. minek kell jelen lennie ahhoz, hogy ezek az összetevők hatékonyan működjenek. Ezt az információt 10 klinikai cselekvési pont létrehozására használták fel az értékelés, valamint a sebészeti és nem sebészeti kezelés támogatására.
Kulcsfontosságú klinikai cselekvési pontok
Mind a klinikusok, mind a betegek csoportja kiemelte az igényt:
- Következetes üzenetek ("a klinikusoknak egy hangon kell beszélniük")
- Egyszerű, időtakarékos első ponton történő értékelés
- Világos oktatás, amely reális elvárásokat támaszt
- A nem sebészeti kezelés legalább 12 hetes vizsgálata a jogosult betegek számára.
- Jobb triázs-kritériumok a beutaló és a képalkotásra vonatkozóan
- Közös döntéshozatal és egyéni tervezés
- Egyszerű gyakorlatok a fájdalomra adott válaszhoz kapcsolódóan
- Egy "B-terv" minden beteg számára, legyen az sebészeti vagy nem sebészeti beavatkozás
- Egy klinikusok számára készült call-to-action ellenőrzőlista
- Két különálló, de összekapcsolt útvonal (sebészeti és nem sebészeti)
A CALMeR mandzsetta útvonal
Végül elkészült a végső kimenet. A CALMeR Cuff rövidítés a nagy és masszív rotátorköpeny-szakadások átfogó megközelítése (Comprehensive Approach for Large to Massive Rotator Cuff Tears) rövidítése.
A rotátorköpeny-szakadás kezelési algoritmusa egy 4 lépésből álló klinikai vizsgálati algoritmust tartalmaz:
- Betegkiválasztás és vészjosló jelek: Használja a kulcskérdéseket az instabilitás, a merev váll vagy a vészjosló jelek (vészjosló jelek) kizárásához a Brit Könyök- és Válltársaság Útvonala (BESS) szerint.
- Alapvető klinikai vizsgaelemek
- Életkor, kórtörténet, funkcionális igények és kezdete
- Aktív ROM 3 síkban: hajlítás, abductio, kéz-hát-hát-hát-hát/nyújtás
- A kezeléssel kapcsolatos elvárások dokumentálása
- Pathway felosztás-sebészeti vs nem sebészeti
- Az MRI nem ajánlott a nem műtéti eljárás során
- Az MRI-t a sebésznek kell figyelembe vennie a műtét tervezésekor
- A mechanizmus (traumás vs. perzisztens/nem traumás) használata a sürgősség irányításához
- Nem sebészeti kezelési ajánlások
- Legalább 12 hét otthoni vagy felügyelt testmozgás
- Fájdalomcsillapítók szükség szerint
- Orvos által kezdeményezett alapgyakorlat, ha vannak várakozási idők
- GYÓGYTORNA beutaló strukturált progresszióra
A gyakorlatok QR-kódok segítségével kerülnek leírásra, és két kíméletes, rotáció alapuló mozgást tartalmaznak, amelyeket alacsony provokáció és magas biztonság szempontjából választottak ki.
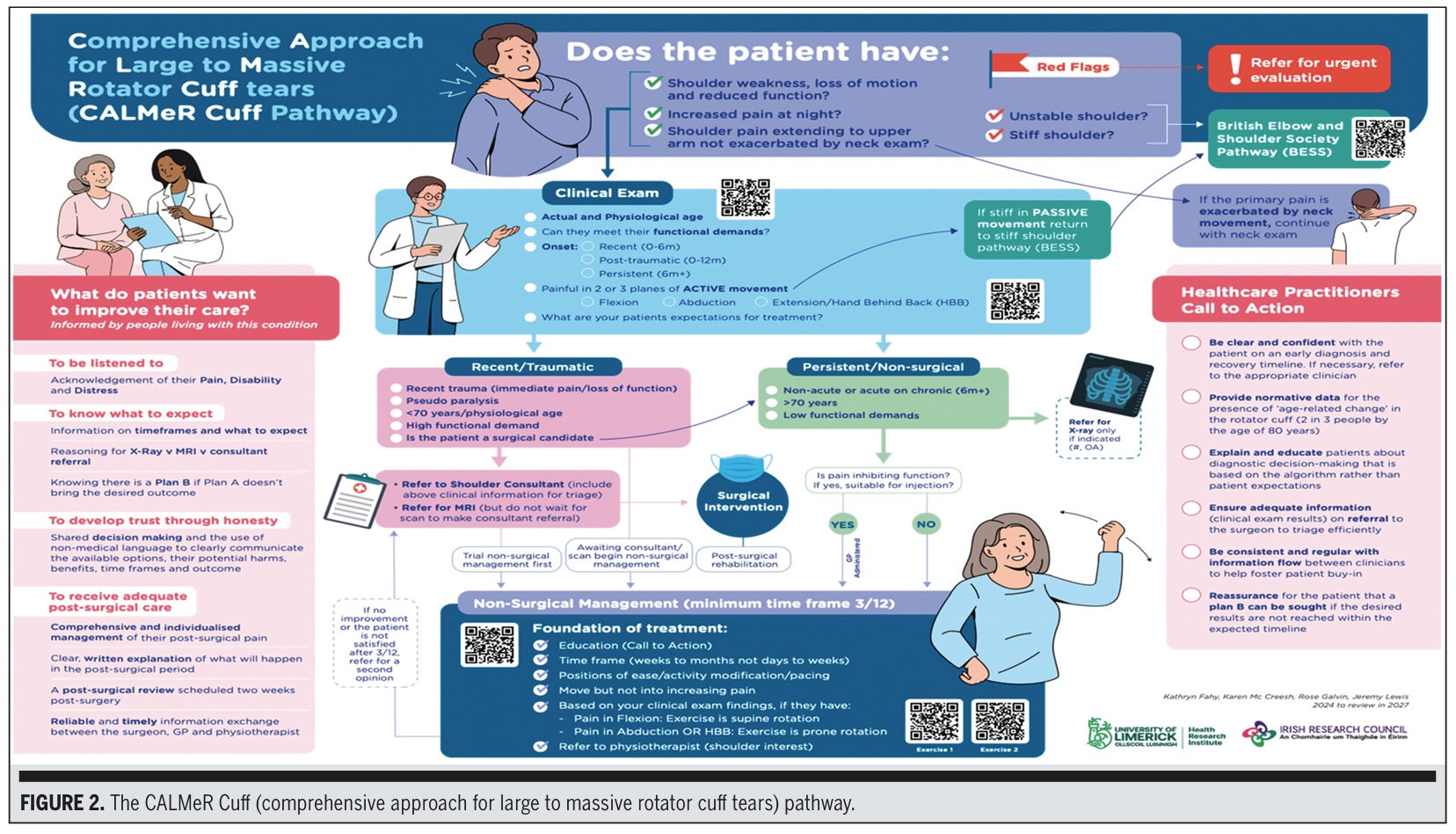
A betegek kérdezték:
- Meghallgatni
- Egyszerű, világos magyarázatokat kapni
- Tudni, hogy mire számíthat
- Bizalom a terv iránt
- A vegyes üzenetek elkerülése érdekében
- A nem sebészeti lehetőségek és határidők megértése
Az egészségügyi szakemberek Call-to-Action doboza emlékeztetőket tartalmaz a következőkre:.:
- Következetes üzenetküldés
- Korai testmozgás és oktatás
- Képalkotó eljárások ésszerű használata
- A beutalók egyértelmű dokumentációja
A betegek elvárásainak korai aktualizálása
Kérdések és gondolatok
Az itt javasolt rotátorköpeny-szakadás kezelési algoritmus csak két gyakorlatot kínál. Bár a betegek és a klinikusok megállapodtak egy egyénre szabott gondozási útvonalban, a két gyakorlat javaslata önmagában nem jelent egyénre szabott megközelítést. Bár ezt a keretrendszert úgy tervezték, hogy kiindulópontot nyújtson az értékeléshez és a kapcsolódó következő lépésekhez, hatékonyságát még nem validálták, és a jövőben változhat. Nem igazságtalan azt gondolni, hogy egy szélesebb körű, progresszív terhelési terv jobb eredményeket hozhat, mint 2 gyakorlat, de egy gondozási útvonalnak valahol el kell kezdődnie.
Az "ideális" ellátási útvonal megtervezését követően a logikus következő lépés az lenne, hogy ezt a rotátorköpeny-szakadás kezelési algoritmust valós ellátási körülmények között alkalmazzák. Aztán, amikor ezt az útvonalat végrehajtják, annak hatékonyságát és eredményességét validálni kell. Tehát, ahol ez az útvonal segíthet az ellátás megszervezésében, ott (még) nem bizonyítottan "legjobb" ellátási algoritmus.
Az egyik legfontosabb szempont a szolgáltatók közötti következetesség szükségessége. De vajon a gyógytornászok, a háziorvosok és a sebészek valóban "egy hangon beszélnek" a különböző egészségügyi rendszerekben? Ez egy fontos lépés, amely növeli a betegek bizalmat, és valószínűleg a betegek ragaszkodását is befolyásolja. Ha mindenki ugyanazon az oldalon áll, és következetes üzeneteket közvetít, akkor kétségtelen, hogy a betegek jobban meg lesznek győződve arról, hogy jó kezekben vannak.
Az útvonal kifejezetten kimondja, hogy a rutinszerű mri nem szükséges a nem sebészeti kezeléshez. Egy 3 hónapos gyógytornás vizsgálat a váll MRI-vizsgálata nélkül is sok embernél jelentős különbségeket eredményezhet. A háziorvosok a betegek elvárásai és a korábbi gyakorlati normák ellenére is betartják-e az iránymutatást, hogy ne utaljanak be MRI vizsgálatra?
Beszélj hozzám szakértőként
A Fahy és munkatársai által készített tanulmányban a tapasztalat-alapú társ-tervezés (EBCD) módszertanát alkalmazták, amelyet egyre inkább értékelnek az egészségügyi ellátás javítását célzó kutatásokban, mivel az empirikus bizonyítékokat a valós felhasználói tapasztalatokkal kombinálja. A hagyományos, felülről lefelé irányuló útvonalfejlesztéssel ellentétben az EBCD egyenlő súlyt helyez a betegek és a klinikusok meglátásaira. Ez a megközelítés különösen érdekes a vállfájdalom összefüggésében, ahol diagnosztikai bizonytalanságról, változó döntéshozatalról és következetlen ellátásról számoltak be. Azáltal, hogy mindkét érdekelt csoportot több iteratív szakaszon keresztül beágyazták, a kutatók olyan útvonalat hoztak létre, amelyet nemcsak a szakirodalom, hanem az ellátást kapó és nyújtó személyek megélt tapasztalatai is alakítottak. Ez módszertani erősséget jelent, mivel növeli az ökológiai validitást és javítja a klinikai átvétel valószínűségét. A hatékonyságát azonban mindeddig nem vizsgálták. Mivel a rotátorköpeny-szakadás kezelési algoritmusának végső célja az ellátás hatékonyságának és minőségének javítása, tovább kell vizsgálni a valós környezetben történő elfogadását és a betegek eredményeinek megváltoztatására való képességét értékelő, megvalósításon alapuló tanulmányokat.
Elemzési szempontból a tanulmány teljes mértékben kvalitatív adatokra támaszkodott. A workshopok hangfelvételeit átírták és tartalomelemzésnek vetették alá, amely megközelítés lehetővé teszi a kutatók számára, hogy a bemenet több formáján (vita, szavazás, visszajelzés és viselkedési megfigyelések) keresztül mintákat fedezzenek fel. Az együtttervezési folyamat minden egyes szakaszban iteratív szintézis alkalmazott, ami azt jelenti, hogy a korai felismerések tájékoztatták a későbbi műhelyszerkezeteket és megbeszéléseket.
Fontos, hogy a tanulmány betartotta a SQUIRE 2.0 szabványokat a minőségjavító jelentésekre vonatkozóan, ami még kvantitatív statisztikák hiányában is megerősíti az átláthatóságot és a módszertani szigort. A kvalitatív egészségügyi tervezésben az ilyen módszertani állványozás alapvető fontosságú, mivel véd a szelektív értelmezés ellen, és biztosítja, hogy a végső útvonalba foglalt minden egyes tematikus elemet több adatforrás támasszon alá.
Az EBCD-módszer az elméletvezérelt és a tapasztalatvezérelt tudás közötti kölcsönhatást is megteremtette. A projektet alátámasztó szisztematikus áttekintés és metaanalízis bizonyítékai vezették a vázkeret tartalmát, biztosítva, hogy a sebészeti és nem sebészeti ajánlások a rendelkezésre álló legjobb kutatási eredményeken alapuljanak. Eközben a betegek betekintést nyújtottak az ellátási útjuk érzelmi, viselkedési és gyakorlati aspektusaiba, amelyek olyan elemek, amelyeket a hagyományos vizsgálatok gyakran nem tudnak megragadni. Például a következetes üzenetek, az egyértelmű elvárások és a hiteles oktatási anyagok hangsúlyozása közvetlenül a betegek elbeszéléseiből derült ki, ami azt mutatja, hogy a kvalitatív módszerek hogyan gazdagítják a klinikai utakat azáltal, hogy az ellátás olyan aspektusait foglalják magukban, amelyek alapvetően befolyásolják az adherenciát és az eredményeket.
Erősségei ellenére a tanulmány számos módszertani korlátot tartalmaz. A műhelytalálkozókra olyan személyeket vontak be, akik valószínűleg motiváltabbak, elkötelezettebbek vagy egészség-tájékozottabbak voltak, mint az általános betegpopuláció, ami a szelekciós torzítás kockázatát hordozza magában. Ez olyan útvonalat eredményezhet, amely a proaktívabb betegek igényeit tükrözi, miközben alulreprezentálja azokat, akik kevésbé bizalommal navigálnak az egészségügyi rendszerekben. Továbbá, bár a kutatócsoport tudatosan törekedett a hierarchikus dinamika ellaposítására azáltal, hogy a betegeket és a klinikusokat először külön-külön látta, és csak a 4. lépésben hozta össze őket, a klinikusok tekintélyének lehetséges befolyása a közös műhelyekben továbbra is elismert kihívás a társtervezési kutatásban. További korlátot jelent az egyetlen országra vonatkozó kontextus; az egészségügyi rendszer struktúrái, a beutalási szokások és a szakmai határok nemzetközileg eltérőek, így az útvonal adaptációra szorulhat, mielőtt máshol is alkalmaznák. Végezetül - és ez talán a legfontosabb - a CALMeR mandzsetta-útvonal még nem esett át megvalósíthatósági vagy végrehajtási tesztelésen. Bár a terv módszertanilag megalapozott és az érdekeltek tapasztalatai alapján erősen megalapozott, a valós világban való hatékonyságát még nem tesztelték.
Főbb üzenetek
Ez a tanulmány létrehozta az első közösen megtervezett rotátorköpeny-szakadás kezelési algoritmust, kifejezetten a nagy és masszív rotátorköpeny-szakadások esetében, ötvözve a bizonyítékokat a betegek tapasztalataival. A legtöbb beteg esetében a nem műtéti ellátást azonnal el kell kezdeni, beleértve az egyszerű gyakorlatokat és az oktatást. Az útvonal kimondja, hogy nem szükséges automatikusan MRI és műtét. Továbbá az útvonal célja, hogy mindenki (háziorvosok, gyógytornászok és sebészek) következetes üzeneteket, összehangolt munkát és bizalomépítő ellátást biztosítson. Az algoritmust még nem tesztelték valós klinikákon. A megvalósíthatósági és hatékonysági tanulmányok elvégzéséig gyakorlati hatása bizonytalan marad.
Referencia
KÉT MÍTOSZ LEBONTVA & 3 TUDÁSBOMBA INGYEN
Amit az egyetemen nem mondanak el a váll impingement szindrómáról és a lapocka diszkinézisről, és hogyan emelheted a vállad szintjét egyetlen fillér nélkül!

