3 dolog a radikuláris szindrómáról, amiről az egyetemen nem beszéltek
Biztos vagyok benne, hogy sok diák és gyógytornász tanulta már, hogy a radikuláris fájdalom és a radiculopathia dermatomer eloszlást követ. De vajon ez tényleg így van, pontosan úgy, ahogy a tankönyvekből tanultuk?
Először is, különbséget kell tennünk a radikuláris fájdalom és a radiculopathia között. Bár a szakirodalomban a “radikuláris fájdalom” és a “radiculopathia” szinonimaként szerepel, nem ugyanazt jelentik. A radikuláris fájdalom definíció szerint “fájdalom, amelyet a dorsalis gyökérből vagy annak ganglionjából származó ektópiás kisülések váltanak ki”. Ez az a neuropátiás, elektromos fájdalom, amelyet a betegek a lábukba sugárzó fájdalomként éreznek.
A radikuláris szindróma gyűjtőfogalom a radikuláris fájdalomra (a radixból eredő fájdalom) és a radikulopátiára (a gerincvelői ideg vagy gyökér mentén fellépő vezetési blokk).
A radiculopathia egy újabb, elkülönülő egység. Ez egy neurológiai állapot, melyben a neurális jelvezetés blokkolva van a gerincvelői ideg vagy annak gyökerei mentén (Bogduk et al. 2009). Ez a neurológiai funkcióvesztés objektív jeleihez vezet, mint például érzéskiesés (hypoesthesia vagy súlyos esetben érzéketlenség), motoros kiesés (paresis vagy súlyos esetben atrófia), vagy károsodott reflex (hyporeflexia vagy areflexia, ha teljesen hiányzik). Radikuláris fájdalom, radiculopathia, vagy mindkettő jelenléte esetén radikuláris szindrómáról beszélünk, ami egy gyűjtőfogalom.
A radikuláris fájdalom dermatomer mintázatot követ?
Rendben, nézzük meg, hogy a radikuláris fájdalom dermatómás mintázatot követ-e. Murphy és mtsai. (2009) egy tanulmányban a radikuláris fájdalomban szenvedő betegek fájdalommintázatát vizsgálta, és a következőket találta:
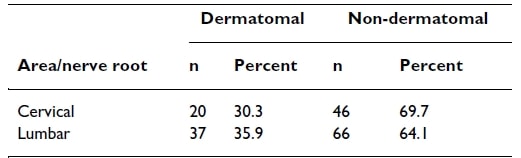
A nyaki gerincből kiinduló radikuláris fájdalom az esetek mindössze 30%-ában követett dermatóm eloszlást, míg az ágyéki gerincnél ez valamivel jobb volt, 36%-kal. Most nézzük meg külön az egyes dermatómákat.
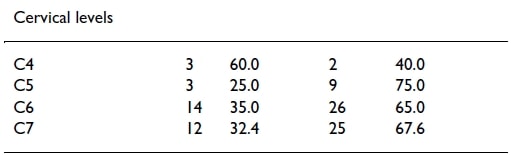
A nyaki szintek közül csak a C4 tűnik többé-kevésbé megbízhatónak 60%-kal – bár óvatosnak kell lennünk az értelmezéssel, mivel csak 2 betegnél volt érintett ideggyökér a C4-nél. Úgy tűnik, a többi szint nem megbízható.
A derekad ennél jobban nem is járhat:
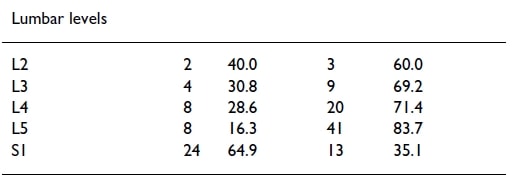
Úgy tűnik, hogy az S1 ideggyökér kompresszióban szenvedő betegek 65%-a az S1 dermatoma területén érez fájdalmat, ami többé-kevésbé megbízható adatnak tekinthető. A többi szint esetében a dermatómás eloszlás nem volt rendszeres. Fontos megjegyezni, hogy Murphy és munkatársai több szintet érintő betegséggel küzdő betegeket is bevontak a vizsgálatba, ami valószínűleg csökkentette a megbízhatóságot. Egy másik, újabb tanulmányt McAnany és munkatársai végeztek. (2019) a nyaki radikuláris szindróma fájdalommintáit vizsgálták. Azt találták, hogy csupán 54%-uk illeszkedik a Netter anatómia könyvben leírt szabályos dermatoma mintázathoz. A nem szabványos eloszlásban a dermatoma szintek 1,68 szinttel tértek el a szabványtól, akár kraniálisan, akár kaudálisan.
A kisugárzott fájdalom csak a C4 (60%) és S1 (65%) ideggyökereknél követi megbízhatóan a dermatomális eloszlást.
Mennyire megbízhatóak a dermatómák, miotómák és reflexek?
Rendben, szóval ha a radikuláris fájdalom nem megbízható, és többnyire lövésként, elektromos fájdalomként jelentkezik a kar vagy a láb teljes területén – mennyire megbízhatóak a dermatómák, miotómák és reflexek?
Egy Rainville és mtsai. által végzett (2017)-es tanulmány a C6 és C7 nyaki radikuláris szindrómában szenvedő betegek szenzoros változásait és gyengeségét hasonlította össze. Arra a következtetésre jutottak, hogy ezeknek a tüneteknek korlátozott az értéke a két szint megkülönböztetésében. Al Nezari és mtsai. (2013) meta-analízist végeztek annak megállapítására, hogy egy perifériás neurológiai fizikális vizsgálat képes-e diagnosztizálni az ágyéki porckorongsérv szintjét. Megállapították, hogy a szenzoros, motoros és reflex vizsgálatok alacsony szenzitivitással, mérsékelt specificitással és korlátozott diagnosztikai pontossággal rendelkeztek a sérv szintjének meghatározásához. Tehát, bár egy neurológiai fizikális vizsgálat segíthet megerősíteni a radikuláris szindróma jelenlétét, felmérni a hipofunkciót a kiindulási állapot megállapításához és a kezelés előrehaladásának nyomon követéséhez, nem tudja meghatározni az ideggyökér kompressziójának érintett szintjét.
Miért nem megbízhatóak a dermatoma térképeink? A szakirodalom több lehetőséget is említ. Először is, hatalmas eltérések vannak a plexus brachialis és a lumbosacralis plexusban. Ha a plexus brachialis-ra vonatkozó hullatanulmányokat nézzük, a plexus brachialis tipikus tankönyvi anatómiája az esetek csupán 37-77%-ában volt megtalálható. A plexus brachialisban két fő eltérést írnak le:
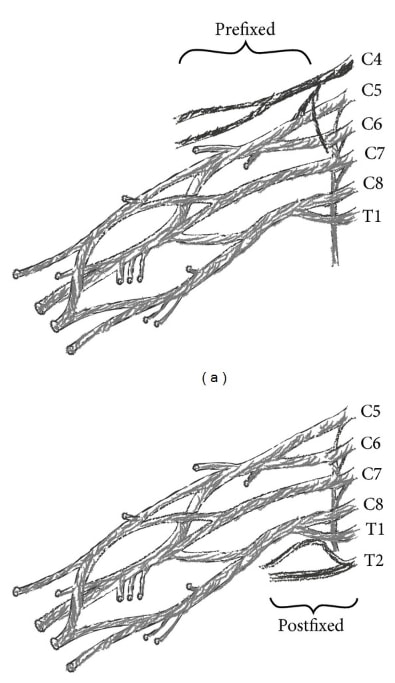
Akkor beszélünk “előfeszítésről”, ha a C4 ideggyökér jelentősen hozzájárul a plexushoz, a T1 pedig nem, vagy csak minimálisan. Ennek a variációnak a prevalenciája 26-48% között van. A második variációt “hátsó rögzítésnek” nevezzük. Ez akkor fordul elő, ha a C5-ből kevés vagy semmilyen hozzájárulás nincs, és a T2-ből jelentős az innerváció. Ez a variáció a népesség 4%-ában van jelen. Az elő- vagy utórögzítés a nyaki radikulopátia megfigyelt mintázatát koponyacsonti vagy caudalis irányba tolhatja, a jelen lévő anatómiai változattól függően.
Másodszor, a gyökérfonatok intadurális összeköttetéseit a C5-C6 és C6-C7 szakaszokon több mint 50%-ban találjuk meg a cadavereken. Az eltérő ideggyökerek gyökérfonatai közötti ilyen kapcsolatot anasztomózisnak nevezzük.
Harmadszor, az orvosi programokban használt tankönyvekben több, egymásnak ellentmondó dermatoma térkép is található. Ráadásul a dermatoma térképek alapját képező kiindulópont is többféleképpen hibás. Például, a Garrett és Keegan által 1948-ban létrehozott térképet a mai napig nem erősítették meg utánkövetés vizsgálatok, mégis ezt a térképet használják leginkább a tankönyvekben. Lee et al.(2008) kiértékelték az irodalmat, és létrehoztak egy összetett dermatoma térképet 5 olyan publikált adat alapján, melyeket kísérletileg a legmegbízhatóbbnak tartottak. Az ő térképük így néz ki, ami eltérhet attól, amit te és mi az iskolában tanultunk:
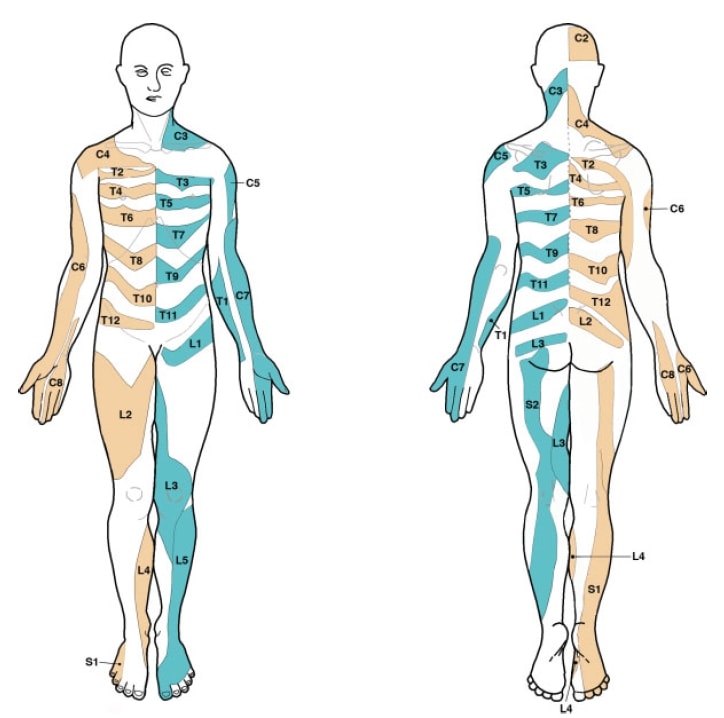
Rendben, foglaljuk össze: Tehát sem a radikuláris fájdalom, sem a nyaki radikuláris szindróma nem követi az iskolában tanult szigorú dermatomális mintázatot. Tehát a fizikális vizsgálatunkkal valószínűleg nem tudjuk megállapítani, melyik ideggyökér érintett. Ugyanakkor ez az információ valószínűleg sokkal fontosabb a sebészeknek, mint nekünk, gyógytornászoknak. Ha valaki L5-ből vagy S1-ből származó radikuláris tünetektől szenved, az valószínűleg nem fogja jelentősen megváltoztatni a kezelési stratégiánkat. Érdemes folytatnod a neurológiai felmérést a nyaki radikuláris szindróma megerősítése és a hipofunkció mértékének felmérése érdekében. Ugyanakkor ne feledd az anatómiai variációk magas fokát, és azt, hogy az érintett szint előrejelzése lehetetlen.
Gerinc gyógytorna
Tanuld meg a gerinc állapotainak kezelését mindössze 40 óra alatt, anélkül, hogy éveket és több ezer eurót költenél

Reméljük, választ kaptál a kérdésedre. Írd meg kommentben, ha meglepett a bizonyíték, és ha további kérdésed van! Rengeteg információt találsz a gerincről szóló online kurzusunkban.
Köszönjük a figyelmet!
Kai

Kai Sigel
A Physiotutors vezérigazgatója és társalapítója
ÚJ BLOGCIKKEK A POSTAFIÓKODBAN
Iratkozz fel most, és értesítést kapsz a legújabb blogcikk megjelenésekor.





