Herkkyys, spesifisyys, ennustearvot ja todennäköisyyssuhteet harjoittelijoille.

Tilastotiede on yksi fysioterapeuttien ja fysiatrian opiskelijoiden hämmentävimmistä aiheista. Todennäköisesti tämä johtuu siitä, että välitämme enemmän ihmisistä ja terveydestä kuin matematiikasta, eikö totta?

Ymmärrän, että olet kiinnostuneempi potilaan asianmukaisesta arvioinnista, hyvästä käsittelystä ja uusimmista hoitomenetelmistä, mutta minun on kerrottava sinulle, että sinun on tiedettävä erityisen testin tilastolliset arvot ja jopa numerot prevalenssista, pre-testin ja post-testin todennäköisyyksistä kysymyksissä, joita esität potilaillesi koko anamnestisen prosessin aikana!
Uskaltaisin jopa sanoa, että ilman edellä mainittujen lukujen tuntemusta teillä ei ole aavistustakaan siitä, kuinka paljon arvoa voitte antaa tietyille potilaalle esittämillenne kysymyksille (ja niiden vastauksille), ja teette erityisiä testejä tietämättä, mitä positiivinen tai negatiivinen tulos kertoo teille.
Kun näen tai kuulen, että fysioterapeutti tekee erityisen testin, kuten Thessaly-testin, meniskivaurioiden löytämiseksi, ja se on positiivinen, ja he ovat 100% varmoja siitä, että heidän potilaallaan on meniskivaurio, se saa minut kauhistumaan!
LOPETA TUO!
Siksi kehotan sinua jatkamaan postaukseni lukemista, jossa yritän antaa sinulle tietoa siitä, miten voit ja sinun pitäisi käyttää tilastoja tullaksesi paremmaksi fysioterapeutiksi ja miten tämä tieto lisää tietoisuuttasi kliinisestä päättelyprosessistasi!
Yleensä aloitat seulonnalla, sitten anamneesilla ja sen jälkeen perusarvioinnilla. Edellä mainittujen osien aikana saamiesi tietojen perusteella muodostat hypoteesisi, jonka haluat joko vahvistaa tai hylätä. Tässä kohtaa herkkyys ja spesifisyys tulevat kuvaan mukaan. Katsotaan siis ensin, mitä herkkyys ja spesifisyys ovat! Helpoin tapa on katsoa lyhyt video, jonka teimme jokin aika sitten:
Yhteenvetona vielä kerran: Negatiivinen tulos 100-prosenttisesti herkässä testissä voi sulkea taudin pois (SnNOut) ja positiivinen tulos 100-prosenttisesti spesifisessä testissä voi sulkea taudin pois (SpPIn).
Negatiivinen tulos 100-prosenttisesti herkässä testissä voi sulkea taudin pois (SnNOut) ja positiivinen tulos 100-prosenttisesti spesifisessä testissä voi sulkea taudin pois (SpPIn).
SnNOut- ja SpPIn-memoniikkojen avulla nämä kaksi käsitettä on suhteellisen helppo toteuttaa käytännössä.
Useimmiten saat paremman käsityksen niiden määritelmästä ja siitä, mitä ne oikeastaan ovat, jos pystyt laskemaan nämä arvot 2×2-taulukon avulla. Katso seuraava video, jossa näytetään, miten laskentaosa tehdään:
Valitettavasti tosielämässä tuskin on olemassa 100-prosenttisen tarkkoja testejä, minkä vuoksi saat paljon vääriä positiivisia ja negatiivisia tuloksia. Lisäksi herkkyys ja spesifisyys kertovat, kuinka usein testi on positiivinen potilailla, joilla tiedämme jo olevan tauti tai ei. Käytännössä emme kuitenkaan tiedä, onko potilaillamme tietty sairaus vai ei. Käytännössä me pikemminkin tulkitsemme positiivisen tai negatiivisen testin tuloksia.
Et yleensä tiedä, mikä on todennäköisyys sille, että potilaalla todella on tauti ja tulos on positiivinen, ja kuinka suuri on todennäköisyys sille, että potilaalla ei ole tautia ja tulos on negatiivinen.
Näitä arvoja kutsutaan positiiviseksi ennustearvoksi (PPV) ja negatiiviseksi ennustearvoksi (NPV), joita kutsutaan myös testin jälkeisiksi todennäköisyyksiksi. Arvasitkin - meillä on toinen video, jossa nämä arvot selitetään 2×2-taulukon avulla ja näytetään, miten nämä arvot lasketaan:
Kuten videolla mainittiin, PPV ja NPV ovat loistavia työkaluja, jos sinulla on hyvä käsitys potilasryhmäsi esiintyvyydestä ja jos tämä esiintyvyys on sama kuin RCT:n esiintyvyys, josta olet alun perin saanut tilastolliset arvot tietylle testille. Jos näin ei ole, PPV- ja NPV-arvoista tulee melko hyödyttömiä.
Kuvittele, miten eturistisiteen (ACL) repeämän todennäköisyys ennen testiä muuttuu eri tilanteissa: Esimerkiksi yleislääkärin vastaanotolla on paljon vähemmän potilaita, joilla on ACL-repeämä, kuin polvivammoihin erikoistuneella urheiluklinikalla. Mitä korkeampi esiintyvyys on, sitä korkeampi on PPV ja sitä pienempi on NPV.
Ehkä teemme siitäkin videon tulevaisuudessa, mutta on tärkeää muistaa, että tarvitsemme paremman arvon kuin PPV ja NPV, jolloin todennäköisyyssuhteet astuvat kuvaan.
Todennäköisyyssuhde yhdistää sekä herkkyyden että spesifisyyden ja kertoo, kuinka todennäköinen tietty testitulos on sairaudesta kärsivillä henkilöillä verrattuna siihen, kuinka todennäköinen se on henkilöillä, joilla ei ole sairautta. Katso seuraava video todennäköisyyssuhteista ja niiden laskemisesta:
Esimerkissä käytimme Lachmanin testiä, joka on yksi tarkimmista testeistä kliinisessä käytännössä, mutta katsotaanpa rakasta Thessalyn testiä ja miten esimerkkimme toimii siinä:
Goossens et al. (2015) mukaan Thessaly-testin herkkyys on 64 % ja spesifisyys 53 %, jolloin LR+ on 1,36 ja LR- 0,68. Kuten voitte jo nähdä, nämä arvot ovat melko lähellä LR = 1:tä, mikä kertoo, että ne muuttavat todennäköisyyttä, että henkilöllä on meniskivaurio, hyvin vähän. Sovelletaan näitä arvoja esimerkkinä ACL-repeämästä, ja tiedämme, että ACL-repeämiin liittyy usein meniskan repeämä. Vaikka potilaamme ei ole ilmoittanut lukkiutumisen tai tarttumisen tuntemuksista, arvioimme, että todennäköisyys ennen testiä on noin 30 %.
Nomogrammimme näyttää tältä:
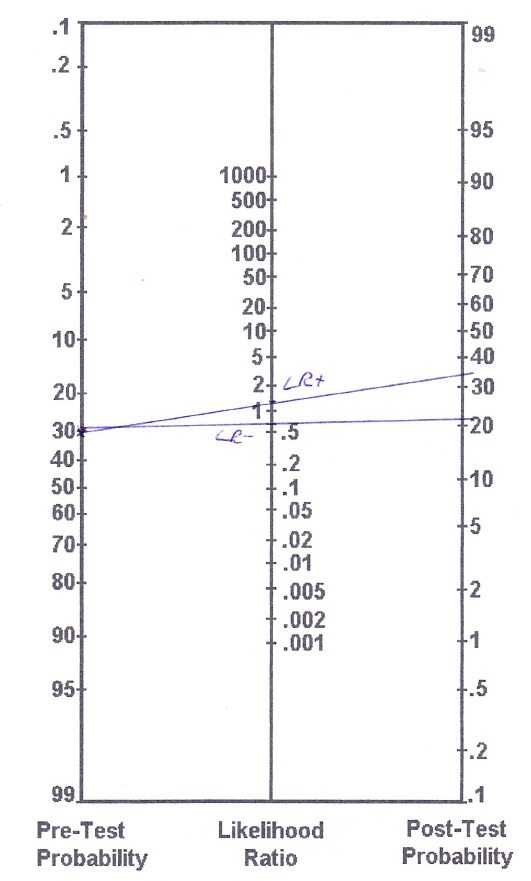
(Tarkempien) laskelmien perusteella saamme seuraavat testin jälkeiset todennäköisyydet:
- Ennen testiä saadut todennäköisyydet: Prevalenssi/(1-prevalenssi) = 0,3/(1-0,3) = 0,43
- Post-testin kertoimet (LR+): 0,43 x 1,36 = 0,58
- Testin jälkeinen todennäköisyys (LR+): testin jälkeinen todennäköisyys / (testin jälkeinen todennäköisyys + 1) = 0,58/(0,58 + 1) = 0,37 (eli 37 %)
- Testin jälkeinen todennäköisyys (LR-): 0,43 x 0,68 = 0,29
- Testin jälkeinen todennäköisyys (LR-): testin jälkeinen todennäköisyys / (testin jälkeinen todennäköisyys + 1) = 0,29/ (0,29 + 1) = 0,22(22 %).
Positiivisen Thessaly-testin avulla olet siis lisännyt todennäköisyyttäsi saada mensikaalinen vaurio oletetusta 30 prosentista 37 prosenttiin, ja negatiivisen Thessaly-testin avulla olet vähentänyt todennäköisyyttäsi 22 prosenttiin.
Ymmärrättekö, miksi hermostun, jos ihmiset tekevät testin ja sitten he olettavat, että heidän potilaallaan on tai ei ole tiettyä sairautta?! Ja tämä kaikki perustuu oletukseen ennen testiä vallitsevasta kertoimesta, jonka useimmat ihmiset jopa unohtavat ottaa huomioon!
Jos haluat tehdä useita testejä, esimerkiksi lisätä Anterior Drawer -testin ACL-esimerkkiin, perustat testin todennäköisyyden ennen testiä Lachmanin testin jälkeiseen todennäköisyyteen. Positiivisen Lachmanin tapauksessa testin todennäköisyys on 95 %, ja negatiivisen Lachmanin tapauksessa testin todennäköisyys on 19 %.
Useimmilla testeillä on joko positiivinen tai negatiivinen tulos, mutta on myös testiryhmiä, joilla on useita tuloksia. Jos esimerkiksi Laslettin klusteri on positiivinen, 2 positiivista testiä 5:stä on LR+ 2,7, 3/5:n LR+ 4,3 jne.
Huomaa kuitenkin, että jos todennäköisyys ennen testiä on hyvin suuri, toisella testillä ei ole juurikaan arvoa, ja on parempi aloittaa hoito. Sama pätee, jos todennäköisyys ennen testiä on hyvin pieni, jolloin testiä ei tehdä eikä sairautta myöskään hoideta.
Jos esimerkiksi potilas tulee luoksesi äkillisesti alkaneen alaselkäkivun, molempien jalkojen neurologisten oireiden, virtsaamisongelmien ja satulanestesian vuoksi, olet melko varma, että potilaalla on cauda equina -oireyhtymä, joka on punainen lippu ja vaatii kiireellistä leikkausta. Jos siis olet esimerkiksi 99 % varma diagnoosista, suoran jalan testi (SLR), jonka LR-arvo on 0,2, laskee testin jälkeisen todennäköisyyden 95 %:iin, mikä on edelleen erittäin korkea, ja potilas olisi silti syytä lähettää leikkaukseen.
Jos taas testi olisi positiivinen, olisit todennäköisesti 99 prosentista 100 prosentin varmuuteen, joten miksi vaivautua testaamaan ylipäätään, varsinkin jos kyseessä on kiireellinen leikkauslähete?
Sama pätee myös hyvin pieneen ennakkotestin todennäköisyyteen. Jos potilas tulee luoksesi ilman polven alapuolelle säteilevää kipua, on todennäköisyys, että hänellä on välilevytyrästä johtuva radikulaarinen oireyhtymä, hyvin pieni, sanokaamme, että se on 5 prosenttia. Mitä tapahtuisi tässä tapauksessa, jos suorittaisit SLR:n LR+:lla 2.0? Testin jälkeinen todennäköisyys olisi 10 %, ja jos testi on negatiivinen, testin jälkeinen todennäköisyys olisi laskenut ehkä 4 %:iin. Jos siis olet lähes varma, että potilaalla ei ole tiettyä sairautta, miksi testata sitä ylipäätään?
Käytännössä päätös tietyn testin tekemisestä riippuu tietenkin aina useista tekijöistä, kuten kustannuksista, sairauden vakavuudesta, testin riskeistä jne.
Nyt palataan siihen, mitä alussa väitin, eli siihen, että tilastolliset arvot auttavat sinua arvioimaan potilaskertomuksen tekemisen aikana tekemiesi kysymysten tuloksia.
Itse asiassa jokainen kysymys voidaan nähdä erityisenä testinä, jossa vastaus (kyllä tai ei) joko lisää tai vähentää todennäköisyyttä, että potilaalla on tietty sairaus. Tämä on myös syy siihen, miksi perusteellinen anamneesi on useimmiten tärkeämpi kuin erityiskokeet, koska periaatteessa teet sarjan erityiskokeita peräkkäin,
jos olet hyvä kliinikko, joka osaa muodostaa hypoteesin potilaan vastausten perusteella.
Otetaanpa toinen esimerkki: Miten myönteinen vastaus kysymykseen kortikosteroidien pitkäaikaisesta käytöstä vaikuttaa selkärangan murtuman mahdollisuuteen?
Henschke et al. (2009) mukaan kortikosteroidien pitkäaikaisen käytön LR+-arvo on 48,5. Perusterveydenhuoltoon tulevan selkärangan murtuman esiintyvyys (todennäköisyys ennen testiä) voidaan arvioida olevan 1-4 % Williams et al. (2013) potilaille, joilla on alaselkäkipuja.
Jos kortikosteroidin käyttö on pitkäkestoista, testin jälkeinen todennäköisyys on 33 %, vaikka oletimme tässä esimerkkilaskelmassa esiintyvyydeksi vain 1 %.
Mielestäni on perusteltua sanoa, että kortikosteroideja koskeva kysymys olisi aina esitettävä selkärangan murtumien seulontamenettelyssä!
Tarkastellaanpa nyt toista punaista lippua, jota käytetään yleisesti pahanlaatuisuuden seulonnassa potilailla, joilla on alaselkäkipuja: Salakavalasti alkanut alaselkäkipu.
Deyo et al. (1988, myönnän, että tämä on melko vanha tutkimus), LR+ on 1,1. Henschken ja muiden (2009) mukaan pahanlaatuisten sairauksien esiintyvyys matalasta selkäkivusta kärsivillä potilailla on jopa alle 1 %, mutta laskemme yksinkertaisuuden vuoksi tämän 1 %:n luvun.
Punainen lippu salakavalasti alkava tauti lisää siis testin jälkeisen pahanlaatuisuuden todennäköisyyttä alaselkäkivun syynä 1 prosentista tasan 1,1 prosenttiin. Uskon, että voimme olla yhtä mieltä siitä, että tämä punainen lippu olisi poistettava kaikista suuntaviivoista, joissa se on mainittu.
Ylä- ja alaraajojen ortopedinen fysioterapia
Paranna tietämystäsi 23 yleisimmästä ortopedisestä patologiasta vain 40 tunnissa kuluttamatta omaisuutta CPD-kursseihin.
Tiedän, että tämä oli pitkä viesti, ja onnittelut ja kunnioitus, jos pääsitte tänne asti! Tavoitteenani oli antaa sinulle selitys siitä, miten työskennellä tilastollisten arvojen, kuten herkkyyden, spesifisyyden, PPV:n, NPV:n ja erityisesti todennäköisyyssuhteiden kanssa, ja tehdä sinut tietoiseksi niiden merkityksestä koko fysioterapeuttisessa prosessissa.
Olisi upeaa, jos voisit ottaa huomioon tietyn hypoteesin yleisyyden tulevien potilaidesi kanssa, saada käsityksen anamnestisten kysymysten vaikutuksesta testin ennakkotodennäköisyyteen ja voisit arvioida asianmukaisesti erityistestauksesi tehon.

Voit vapaasti esittää kysymyksiä kommentissa ja jakaa tätä blogikirjoitusta, jos se on mielestäsi hyödyllinen!
Kiitos lukemisesta!
Kai
Viitteet

Kai Sigel
Toimitusjohtaja ja perustaja Physiotutors
UUDET BLOGIARTIKKELIT POSTILAATIKKOOSI
Tilaa nyt ja saat ilmoituksen, kun uusin blogiartikkeli julkaistaan.





