Rotator Cuff Tear Treatment Algorithm - Co-Designed by Patients and Clinicians to Improve Care (Kiertäjäkalvosimen repeämän hoitoalgoritmi - potilaiden ja lääkäreiden yhdessä suunnittelema hoidon parantamiseksi)

Johdanto
Suuret tai massiiviset kiertäjäkalvosimen jänteen repeämät aiheuttavat huomattavan taakan terveydenhuoltojärjestelmälle, koska perusterveydenhuollon tasolla vallitsee virheellinen käsitys siitä, että magneettikuvaus (MRI) on välttämätön sen määrittämiseksi, mitä hoitopolkua on noudatettava. Tämä pidentää potilaiden odotusaikoja ja ylikuormittaa sekundaarisen ja tertiäärisen hoidon yksiköt henkilöillä, jotka olisi voitu hoitaa perusterveydenhuollossa. Samalla kun odotusajat aiheuttavat hoidon viivästymistä, kroonistumisen riski kasvaa. Koska suuret tai massiiviset kiertäjäkalvosimen repeämät koskevat pääasiassa iäkästä väestöä, toimintakyvyn ja päivittäisten elintoimintojen rajoitukset voivat johtaa huomattavaan sairastavuuteen ja vammautumiseen.
Koska tiedetään, että kuvantaminen korreloi huonosti olkapään oireiden kanssa, liiallinen luottamus magneettikuvaukseen rohkaisee kirurgisiin toimenpiteisiin, jotka eivät ole merkittävästi parempia kuin pelkkään harjoitteluun perustuvat toimenpiteet kaikilla potilailla. Joidenkin potilaiden on kuitenkin mentävä kirurgin vastaanotolle. Koska diagnostista epävarmuutta on edelleen paljon, mikä johtaa epäoptimaaliseen hoitoon, on saatava lisää tietoa. Tämän vuoksi tässä tutkimuksessa aloitettiin tyhjästä hoitopolun suunnittelu, jossa kerättiin tietoa ja kokemuksia lääkäreiltä, potilailta ja tutkijoilta tehokkaamman ja tuloksellisemman hoidon aikaansaamiseksi. Tämän tuloksena syntyi kiertäjäkalvosimen repeämän hoitoalgoritmi, joka antaa tietoa ja auttaa ohjaamaan hoitoa.
Menetelmät
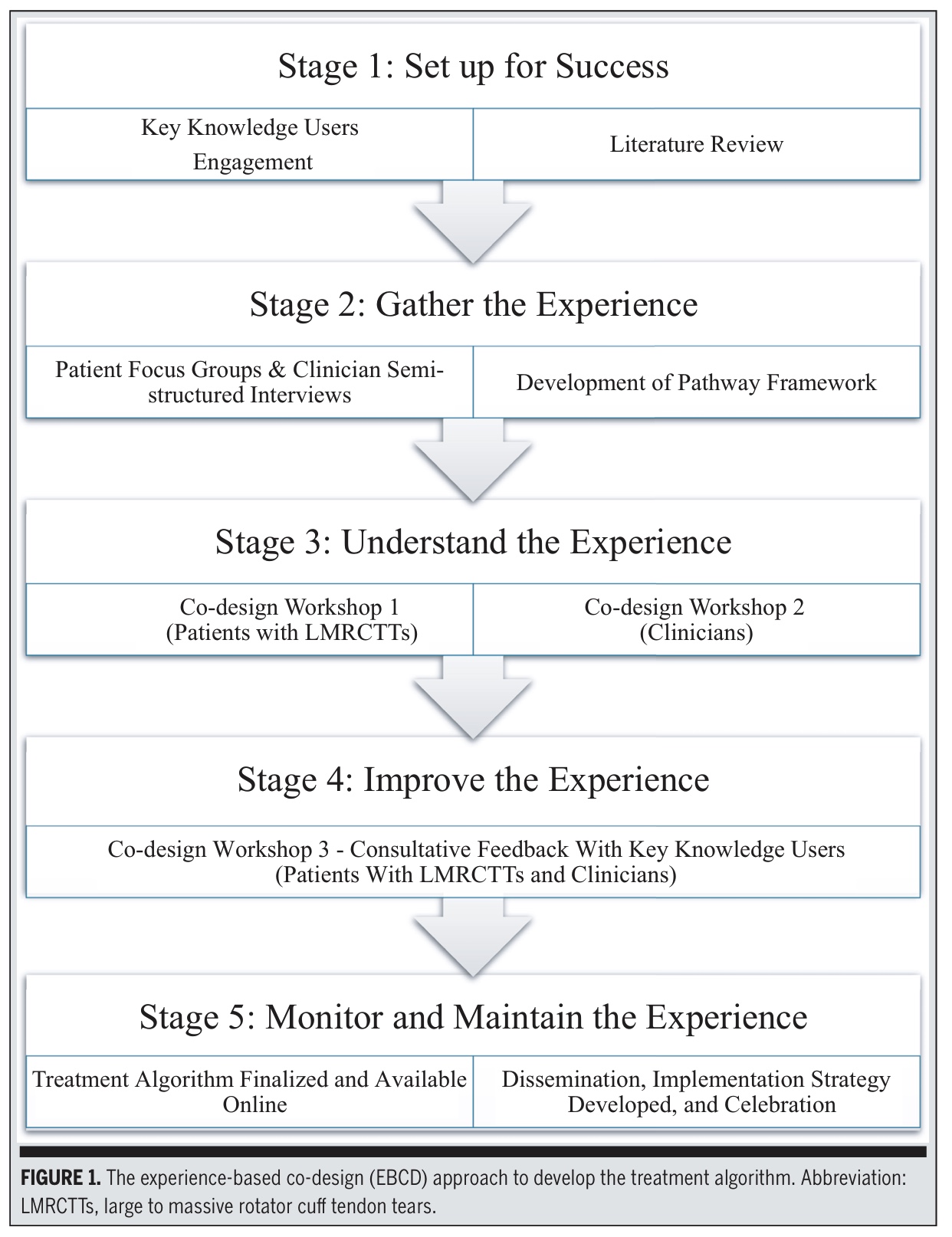
Tässä tutkimuksessa käytettiin kokemuspohjaista yhteissuunnittelua (EBCD), joka on sekamenetelmällinen osallistava menetelmä, johon osallistuivat tasavertaisina kumppaneina potilaat, joilla oli massiivisia tai suuria kiertäjäkalvosimen repeämiä, ja lääkärit. Nämä kiertäjäkalvosimen repeämät määriteltiin repeämiksi, joihin liittyy ≥2 jännetä ja joiden koko on >3 cm. Vaiheet 1-4 suoritettiin 18 kuukauden aikana.
Vaihe 1: Menestyksen perustaminen
Perustettiin ohjauskomitea, johon kuului fysioterapeutteja, ortopedikirurgeja, lääkäreitä ja tutkijoita. Alustavan kehyksen laatimisessa käytettiin tuloksia meta-analyysistä, jossa verrattiin leikkausta ja liikuntaa suurten tai massiivisten kiertäjäkalvosimen jänteen repeämien hoidossa, kliinisten ohjeiden katsauksia ja aiempia laadullisia tutkimuksia. Tämä perustyö antoi tarvittavan rakenteen ja suunnan, jonka avulla voitiin aloittaa alustavan kehyksen rakentaminen hoitoalgoritmia varten.
Vaihe 2 - Kokemusten kerääminen
Tutkijat loivat alustavan "luurankokehyksen" käyttäen:
- Potilaiden kohderyhmät
- Kliinikoiden puolistrukturoidut haastattelut
- Parhaiden käytäntöjen kartoitus MSK-kipua koskevien ohjeiden näytön perusteella
Tutkijat loivat "luurankokehyksen", joka perustui useisiin aiempiin tutkimuksiin, kuten potilaskeskeiseen laadulliseen tutkimukseen ja olkapään hoidon toteutusta tarkasteleviin kliinisten lääkäreiden haastatteluihin. He ottivat myös huomioon kiinnittymistä koskevan käsitekartoitustyön tulokset ja tarkastelivat tuki- ja liikuntaelinten kivunhoitoa koskevia kliinisten ohjeiden suosituksia. Tässä vaiheessa kerättiin ja syntetisoitiin elettyjä kokemuksia ja ammatillisia näkökulmia, jotka muokkasivat polun ensimmäistä luonnosta.
Vaihe 3 - Kokemuksen ymmärtäminen
Tutkijat kutsuivat tarkoituksenmukaisen otoksen potilaista, joilla on suuri tai massiivinen kiertäjäkalvosimen repeämä, ja aiemmin haastatteluihin osallistuneista lääkäreistä osallistumaan kahteen erilliseen työpajaan.
Työpaja 1 - Potilaat (n=8)
Ensimmäinen työpaja pidettiin kasvokkain potilaiden kanssa, ja siinä esiteltiin alustavat puitteet. Potilaita pyydettiin määrittelemään, mikä oli auttanut tai haitannut heidän hoitoaan hoitopolun keskeisissä vaiheissa. Potilaat keskustelivat kokemuksistaan arvioinnin, kuvantamisen, lähetteiden antamisen ja viestinnän yhteydessä. Lisäksi he esittivät ajatuksia siitä, miltä algoritmin pitäisi näyttää, tuntua ja toimia, ja kuvailivat käyttäytymismalleja ja lähestymistapoja, joita terveydenhuollon ammattilaisten pitäisi välttää. Heidän palautteensa yhdistettiin sen varmistamiseksi, että heidän kokemuksensa olivat mielekkäästi integroituja. Tärkeintä oli, että he ilmoittivat, mitä he tarvitsivat eniten viestinnässä, koulutuksessa, lähetteissä ja päätöksenteossa.
Työpaja 2 - Kliinikot (n=8)
Toiseen työpajaan osallistui kliinikkoja (kirurgeja, lääkäreitä ja fysioterapeutteja), jotka tarkastelivat samaa kehystä. He arvioivat nykyisten palvelujensa vahvuudet ja heikkoudet, tunnistivat puutteita tietämyksessä tai työnkulussa, ehdottivat parannuksia polun rakenteeseen ja sisältöön sekä tarkensivat tavoitteita ja keskeisiä periaatteita.
Kirurgit, lääkärit ja fysioterapeutit yhdessä:
- Selvitetty, mikä toimii nykyisessä käytännössä
- Korostetut puutteet tarkoituksenmukaisuudessa, erittelyssä ja johdonmukaisuudessa.
- Rakenteen ja keskeisten päätöksentekopisteiden tarkentaminen
- Pyydetty selvyyttä siitä, milloin magneettikuvaus on tai ei ole tarpeen.
Molempien työpajojen tiedot yhdistettiin ja integroitiin lähes lopulliseen versioon.
Vaihe 4 - Kokemuksen parantaminen
Kolmannessa työpajassa potilaat ja kliinikot sekoittuivat hoito-algoritmin viimeistelyä varten. Kolme uutta potilasta lisättiin tiedon kylläisyyden varmistamiseksi. Ryhmä:
- Äänestettiin lopullisesta ulkoasusta ja käytettävyydestä
- Mukautettu painotus tiettyinä ajankohtina
- Lisätty lisämateriaaleja (QR-linkitetyt videot, tarkistuslistat).
Tulokset
Kahdessa ensimmäisessä työpajassa tunnistettiin viisi toimenpidekomponenttia, jotka ovat ratkaisevan tärkeitä näiden massiivisten ja suurten kiertäjäkalvosimen repeämien arvioinnissa ja hoidossa. Keskustelujen perusteella tutkijat erittelivät viisi tärkeintä "toimenpidekomponenttia". Nämä ovat olennaisesti viisi suurta aluetta jotka on otettava huomioon tehokkaassa hoitopolussa.
Nämä viisi osatekijää (tutkimuksen taulukossa 3) sisältävät mm:
- Miten ensimmäinen kliininen arviointi tulisi suorittaa
- Miten tietoa ja koulutusta tulisi antaa
- Miten lähetteitä tulisi käsitellä
- Mitä intervention (hoidon) tulisi sisältää
- Miten hoitopolku olisi jäsenneltävä ja miten siitä olisi tiedotettava?
Kolme "ajuria" tunnistettiin olennaisiksi vaikuttajiksi. näihin viiteen osatekijään. Ajurilla tarkoitetaan taustalla olevaa voimaa tai teemaa, joka muokkaa kaikkea muuta.
Nämä ajurit ovat: Nämä ajurit ovat: Nämä ajurit ovat: Nämä ajurit ovat: Nämä ajurit ovat:
- Luottamus: Potilaiden on voitava luottaa suunnitelmaan, ja kliinikkojen on voitava luottaa päätöksentekoonsa.
- Koulutus: Kaikki olivat yhtä mieltä siitä, että tarvitaan selkeää, uskottavaa ja johdonmukaista tietoa, jotta ymmärrys ja odotukset paranisivat. Sekä lääkärit että potilaat ilmaisivat tarvitsevansa yhden luukun resurssin.
- Suunnitelma: Jokainen potilas tarvitsee yksilöllisen, hyvin kommunikoidun suunnitelman, jossa käytetään yhteistä päätöksentekoa.
Nämä kolme tekijää toimivat peruspilareina jotka tukevat viittä toimenpidekomponenttia ja ohjaavat ryhmän määrittelemiä painopisteitä ja tuloksia.
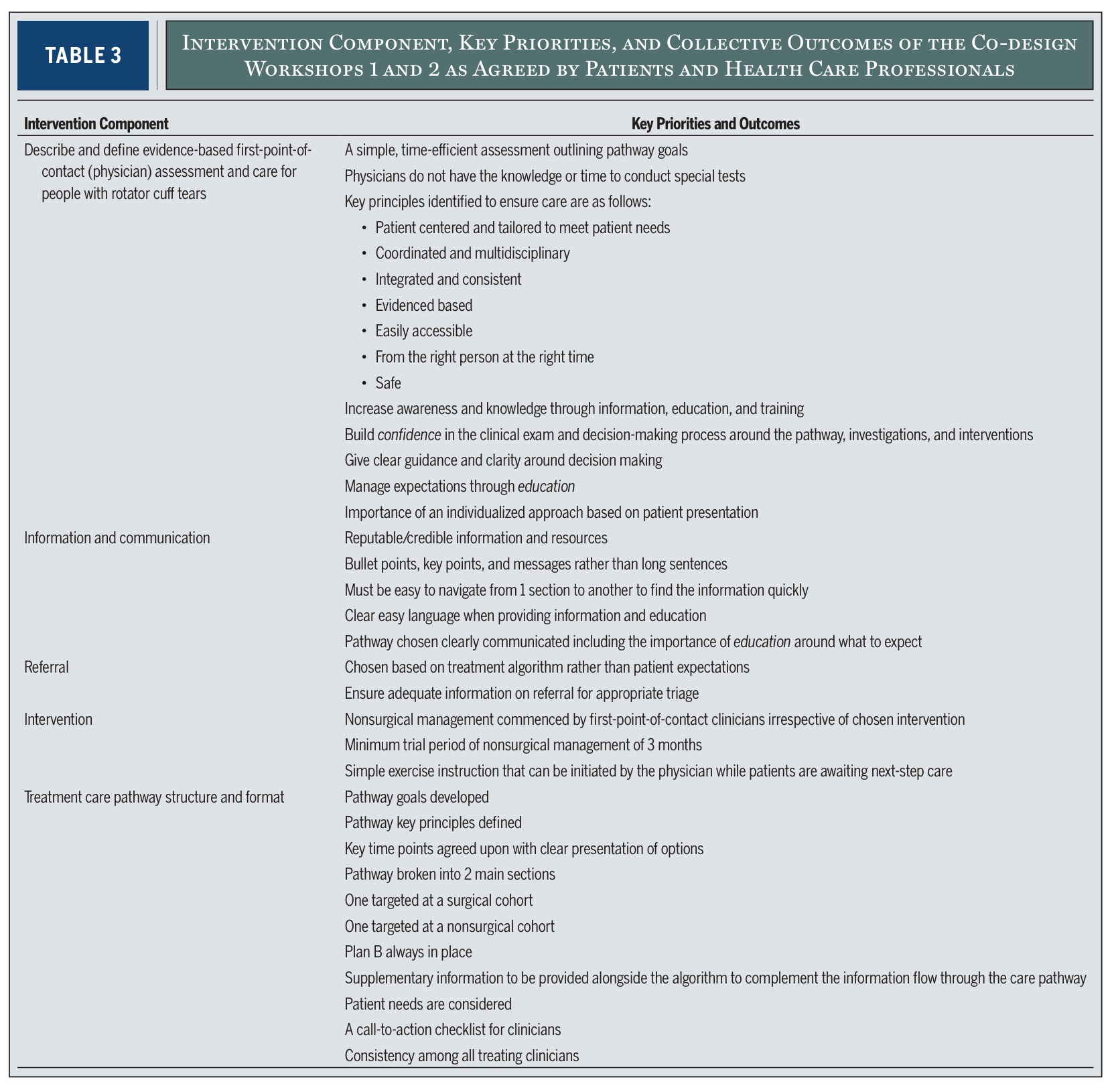
Sellaisenaan viisi osatekijää kuvaavat mitä mitä hyvän hoitopolun on tapahduttava. . kolme tekijää selittävät mitä on oltava läsnä jotta nämä osat toimivat tehokkaasti. Näiden tietojen pohjalta luotiin 10 kliinistä toimintakohdetta, jotka tukevat arviointia sekä kirurgista ja ei-kirurgista hoitoa.
Tärkeimmät kliiniset toimintakohdat
Sekä lääkäri- että potilasryhmät korostivat tarvetta:
- Johdonmukainen viestintä ("lääkäreiden on puhuttava yhdellä äänellä").
- Yksinkertainen, ajallisesti tehokas ensimmäisen pisteen arviointi
- Selkeä koulutus, joka asettaa realistiset odotukset
- Vähintään 12 viikon kokeilu ei-kirurgisesta hoidosta vaatimukset täyttäville potilaille.
- Paremmat triage-kriteerit lähetteen ja kuvantamisen osalta
- Yhteinen päätöksenteko ja yksilöllinen suunnittelu
- Yksinkertaiset harjoitusvaihtoehdot liittyvät kipuvasteeseen
- B-suunnitelma kaikille potilaille, niin kirurgisille kuin ei-kirurgisillekin.
- Kliinikon tarkistuslista
- Kaksi erillistä mutta toisiinsa liittyvää polkua (kirurginen ja ei-kirurginen).
CALMeR-mansetin hoitopolku
Lopuksi rakennettiin lopullinen tuotos. Lyhenne CALMeR Cuff tarkoittaa Comprehensive Approach for Large to Massive Rotator Cuff Tears.
Kiertäjäkalvosimen repeämän hoitoalgoritmi sisältää kliinisen tutkimusalgoritmin, joka koostuu 4 vaiheesta:
- Potilaan valinta ja punaiset liput: Käytä avainkysymyksiä sulkeaksesi pois instabiliteetin, jäykän olkapään tai huolestuttavat esitystavat (punaiset liput) British Elbow and Shoulder Society Pathwayn (BESS) mukaan.
- Olennaiset kliinisen kokeen osat
- Ikä, historia, toiminnalliset vaatimukset ja alkaminen
- Aktiivinen ROM kolmessa tasossa: fleksio, abduktio, käsi-selkä-taaksepäin/ojennus.
- Hoitoa koskevien odotusten dokumentointi
- Polkujako-kirurginen vs. ei-kirurginen
- Magneettikuvaus on ei suositella muussa kuin kirurgisessa toimenpiteessä
- Magneettikuvaus on varattu kirurgin harkittavaksi leikkausta suunniteltaessa.
- Käytä mekanismia (traumaattinen vs. jatkuva/ei-traumaattinen) ohjaamaan kiireellisyyttä.
- Ei-kirurgiset hoitosuositukset
- Vähintään 12 viikkoa kotiharjoittelua tai ohjattua liikuntaa
- Tarvittavat kipulääkkeet
- Lääkärin aloitteesta tapahtuva perusharjoitus, jos odotusaikoja on olemassa.
- Fysioterapian lähete strukturoitua etenemistä varten
Harjoitukset kuvataan QR-koodien avulla, ja ne sisältävät kaksi lempeää pyörimiseen perustuvaa liikettä, jotka on valittu alhaisen provokaation ja korkean turvallisuuden vuoksi.
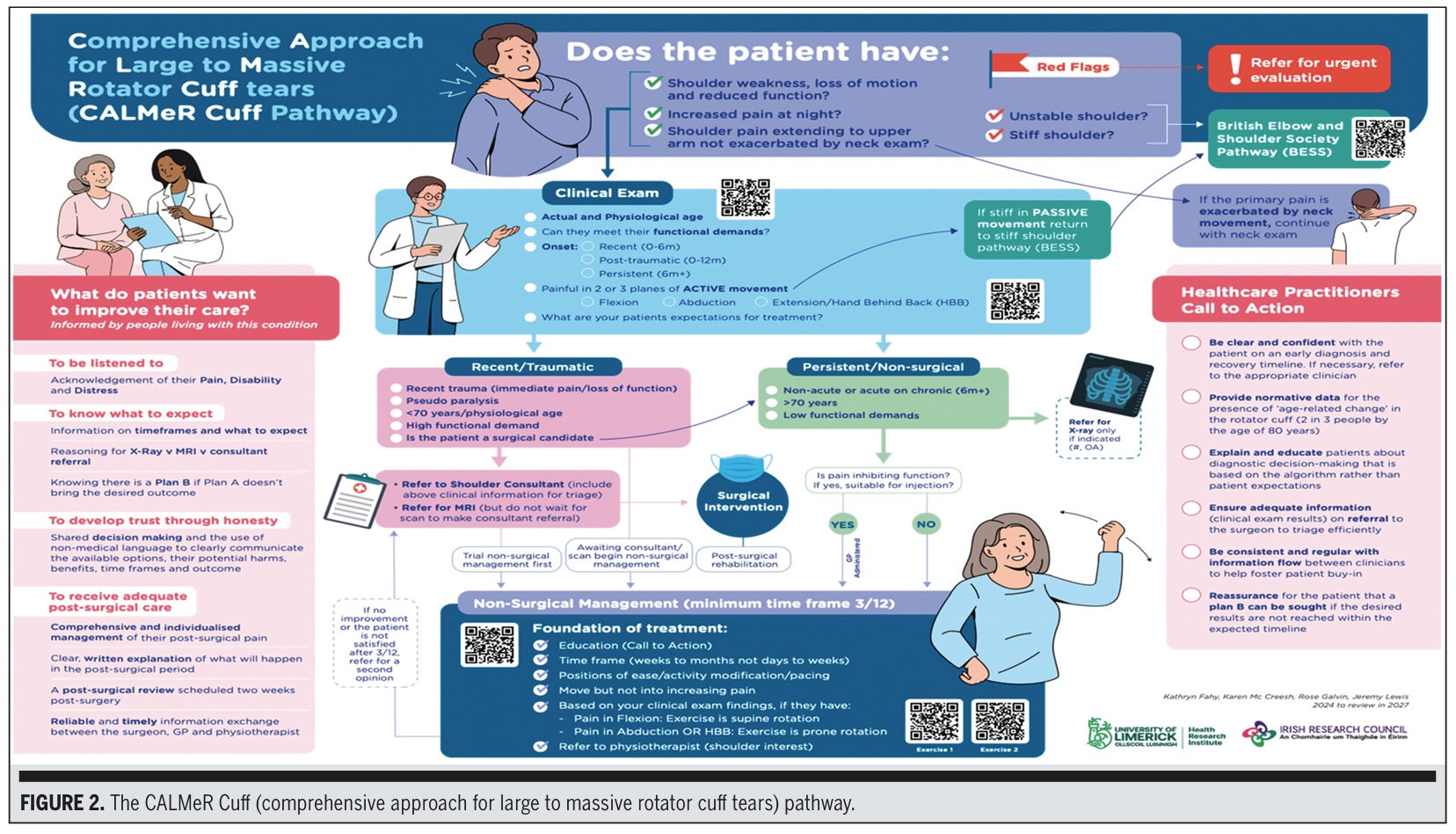
Potilaat kysyivät:
- Kuunneltava
- Saada yksinkertaisia ja selkeitä selityksiä
- Tietää, mitä odottaa
- Luottamus suunnitelmaan
- Sekavien viestien välttäminen
- Ymmärtää ei-kirurgisia vaihtoehtoja ja aikatauluja.
The Healthcare Practitioner Call-to-Action Box sisältää muistutuksia seuraavista aiheista.:
- Johdonmukaisen viestinnän tuottaminen
- Varhaisen liikunnan ja koulutuksen tarjoaminen
- Kuvantamisen käyttö harkiten
- Selkeä dokumentaatio lähetteitä varten
Potilaan odotusten päivittäminen varhaisessa vaiheessa
Kysymyksiä ja ajatuksia
Tässä ehdotettu kiertäjäkalvosimen repeämän hoitoalgoritmi tarjoaa vain kaksi harjoitusta. Vaikka potilaat ja lääkärit sopivat yksilöllisestä hoitopolusta, kahden harjoituksen ehdottaminen ei sinänsä ole yksilöllisesti kohdennettu lähestymistapa. Vaikka tämä kehys on suunniteltu tarjoamaan lähtökohta arvioinnille ja siihen liittyville seuraaville vaiheille, sen tehokkuutta ei ole vielä validoitu ja se voi muuttua tulevaisuudessa. Ei ole epäreilua ajatella, että laajemmalla, progressiivisella kuormitussuunnitelmalla voitaisiin saavuttaa parempia tuloksia kuin kahdella harjoituksella, mutta hoitopolku on aloitettava jostain.
"Ihanteellisen" hoitopolun suunnittelun jälkeen looginen seuraava vaihe olisi tämän kiertäjäkalvosimen repeämän hoito-algoritmin toteuttaminen todellisissa hoitoympäristöissä. Kun tämä hoitopolku otetaan käyttöön, sen tehokkuus ja vaikuttavuus on validoitava. Jos tämä hoitopolku voi siis auttaa hoidon järjestämisessä, se ei ole (vielä) todistetusti "paras" hoitoalgoritmi.
Yksi keskeinen näkökohta on johdonmukaisuuden tarve eri palveluntarjoajien välillä. Voivatko fysioterapeutit, yleislääkärit ja kirurgit todella "puhua yhdellä äänellä" eri terveydenhuoltojärjestelmissä? Tämä on tärkeä askel, joka lisää potilaiden luottamusta ja vaikuttaa todennäköisesti myös potilaiden sitoutumiseen. Jos kaikki ovat samalla sivulla ja välittävät johdonmukaisia viestejä, potilaat ovat epäilemättä varmempia siitä, että he ovat hyvissä käsissä.
Hoitosuunnitelmassa todetaan nimenomaisesti, että rutiininomainen magneettikuvaus ei ole tarpeen ei-kirurgisessa hoidossa. Kolmen kuukauden fysioterapian kokeilu voi saada aikaan merkittäviä eroja monilla ihmisillä, vaikka olkapään magneettikuvausta ei tehtäisikään. Noudattavatko yleislääkärit ohjeita, joiden mukaan potilaiden odotuksista ja aiemmista käytännesäännöistä huolimatta heitä ei ohjata magneettikuvaukseen?
Puhu minulle nörttimäisesti
Fahyn ja muiden tekemässä tutkimuksessa käytettiin kokemuspohjaista yhteissuunnittelumenetelmää (EBCD), jota arvostetaan yhä enemmän terveydenhuollon parantamistutkimuksissa, koska siinä yhdistetään empiirinen näyttö ja todelliset käyttäjäkokemukset. Toisin kuin perinteisessä ylhäältä alaspäin suuntautuvassa hoitopolkujen kehittämisessä, EBCD:ssä painotetaan yhtä paljon potilaiden ja lääkäreiden näkemyksiä. Tämä lähestymistapa on erityisen mielenkiintoinen olkapääkivun yhteydessä, jossa on raportoitu diagnostisesta epäselvyydestä, vaihtelevasta päätöksenteosta ja epäjohdonmukaisesta hoidosta. Ottamalla molemmat sidosryhmät mukaan useisiin iteratiivisiin vaiheisiin tutkijat loivat polun, jota muokkasivat kirjallisuuden lisäksi myös hoitoa saavien ja tarjoavien elävät kokemukset. Tämä on metodologinen vahvuus, sillä se lisää ekologista validiteettia ja parantaa kliinisen käyttöönoton todennäköisyyttä. Sen tehokkuutta ei kuitenkaan ole tähän mennessä tutkittu. Koska tämän kiertäjäkalvosimen repeämän hoitoalgoritmin perimmäisenä tavoitteena on parantaa hoidon tehokkuutta ja laatua, on tutkittava lisää toteutukseen perustuvia tutkimuksia, joissa arvioidaan sen käyttöönottoa todellisessa toimintaympäristössä ja sen kykyä muuttaa potilastuloksia.
Analyysinäkökulmasta tutkimus perustui täysin laadulliseen aineistoon. Työpajojen äänitallenteet kirjoitettiin puhtaaksi ja niille tehtiin sisällönanalyysi, jonka avulla tutkijat voivat havaita malleja useista eri panosmuodoista (keskustelu, äänestys, palaute ja käyttäytymishavainnot). Yhteissuunnitteluprosessissa käytettiin iteratiivista synteesiä jokaisessa vaiheessa, mikä tarkoittaa, että varhaiset oivallukset vaikuttivat myöhempien työpajojen rakenteisiin ja keskusteluihin.
On tärkeää, että tutkimuksessa noudatettiin laadunparannusraportointia koskevia SQUIRE 2.0 -standardeja, mikä lisää avoimuutta ja metodologista tarkkuutta myös ilman määrällisiä tilastoja. Kvalitatiivisessa terveydenhuollon suunnittelussa tällainen metodologinen tuki on olennaisen tärkeää, koska se estää valikoivan tulkinnan ja varmistaa, että jokainen lopulliseen hoitopolkuun sisältyvä temaattinen elementti saa tukea useista tietolähteistä.
EBCD-menetelmä loi myös vuorovaikutuksen teoriaan ja kokemukseen perustuvan tiedon välille. Hankkeen perustana olleesta järjestelmällisestä katsauksesta ja meta-analyysistä saadut todisteet ohjasivat runkopuitteiden sisältöä, jotta varmistettiin, että kirurgiset ja ei-kirurgiset suositukset perustuivat parhaaseen saatavilla olevaan tutkimustietoon. Samalla potilaat antoivat tietoa hoitomatkansa emotionaalisista, käyttäytymiseen liittyvistä ja käytännöllisistä näkökohdista, joita perinteiset tutkimukset eivät useinkaan pysty kuvaamaan. Esimerkiksi johdonmukaisen viestinnän, selkeiden odotusten ja uskottavan koulutusmateriaalin korostaminen nousi esiin suoraan potilaskertomuksista, mikä osoittaa, miten laadulliset menetelmät rikastuttavat kliinisiä hoitopolkuja sisällyttämällä niihin hoidon osa-alueita, jotka vaikuttavat merkittävästi hoitoon sitoutumiseen ja tuloksiin.
Vahvuuksistaan huolimatta tutkimuksessa on useita metodologisia rajoituksia. Työpajoihin osallistui henkilöitä, jotka olivat todennäköisesti motivoituneempia, sitoutuneempia tai terveystietoisempia kuin yleinen potilasväestö, mikä aiheuttaa valinnanvaran riskin. Tämä voi johtaa siihen, että reitti heijastaa ennakoivampien potilaiden tarpeita, mutta ei edusta riittävästi niitä potilaita, jotka eivät ole yhtä luottavaisia terveydenhuoltojärjestelmien kanssa. Lisäksi vaikka tutkimusryhmä pyrki tietoisesti tasoittamaan hierarkkista dynamiikkaa näkemällä potilaat ja lääkärit ensin erillään toisistaan ja saattamalla heidät yhteen vasta vaiheessa 4, kliinikon auktoriteetin mahdollinen vaikutus yhteisissä työpajoissa on edelleen tunnustettu haaste yhteissuunnittelututkimuksessa. Toinen rajoitus on yhden maan tilanne; terveydenhuoltojärjestelmän rakenteet, lähetekäyttäytyminen ja ammatilliset rajat eroavat toisistaan kansainvälisesti, joten hoitopolku saattaa vaatia mukauttamista ennen kuin sitä voidaan soveltaa muualla. CALMeR Cuff -menetelmää ei ole vielä testattu toteutettavuuden tai toteutuksen osalta, mikä on ehkä kaikkein tärkeintä. Vaikka malli on metodologisesti vankka ja perustuu vahvasti sidosryhmien kokemuksiin, sen tehokkuutta ei ole vielä testattu todellisessa maailmassa.
Kotiin vietävät viestit
Tässä tutkimuksessa luotiin ensimmäinen yhteisesti suunniteltu kiertäjäkalvosimen repeämän hoitoalgoritmi erityisesti suurille ja massiivisille kiertäjäkalvosimen repeämille, jossa yhdistetään näyttöä ja potilaiden kokemuksia. Useimmille potilaille ei-kirurginen hoito olisi aloitettava välittömästi, mukaan lukien yksinkertaiset harjoitukset ja koulutus. Algoritmin mukaan magneettikuvausta ja leikkausta ei tarvita automaattisesti. Lisäksi algoritmilla pyritään varmistamaan, että kaikki (yleislääkärit, fysioterapeutit ja kirurgit) tarjoavat yhdenmukaisia viestejä, koordinoitua työtä ja luottamusta lisäävää hoitoa. Algoritmia ei ole vielä testattu todellisissa klinikoissa. Ennen toteutettavuus- ja vaikuttavuustutkimuksia sen käytännön vaikutus on epävarma.
Viite
KAKSI MYYTTIÄ PURETTU & 3 TIETOPOMMIA ILMAISEKSI
Mitä yliopisto ei kerro sinulle olkapään impingement-oireyhtymästä ja lapaluun dyskinesiasta ja miten voit nostaa olkapääpeliäsi massiivisesti maksamatta senttiäkään!

