Beyond The Foot: Neuropaattisten oireiden tai katastrofaalistumisen ja kroonisen plantaarifaskiopatian välisten yhteyksien tutkiminen

Johdanto
Krooninen plantaarinen kantapääkipu tai plantaarifaskiopatia voi olla sitkeä sairaus hoidettavaksi. On oletettu, että sairaus on luonteeltaan itsestään rajoittuva, mikä on usein johtanut siihen, että suositellaan odottavaa lähestymistapaa. Hiljattain tehdyssä prospektiivisessa tutkimuksessa tuotiin esiin jatkuvat oireet noin puolella tutkitusta väestöstä 10 (!) vuoden seurannassa. Näyttää siltä, että oireet eivät katoa kaikilla itsestään rajoittuvan luonnollisen kulun perusteella ja että toipumisreitit vaihtelevat yksilöiden välillä. Tunnettuihin vaikuttaviin tekijöihin kuuluu joitakin muuttumattomia demografisia tekijöitä, kuten BMI tai sukupuoli. Muokattavista tekijöistä, joihin hoito voi kohdistua, tiedetään vain vähän. Siksi tässä tutkimuksessa tarkasteltiin kliinisiä tekijöitä biopsykososiaalisessa viitekehyksessä ja arvioitiin, miten niiden muutokset ovat yhteydessä muutoksiin kroonisessa plantaarisessa kantapääkivussa, toiminnassa ja elämänlaadussa 12 kuukauden aikana. Tällä tavoin tässä tutkimuksessa tarkasteltiin jalkaa pidemmälle tutkimalla assosiaatioita muokattavissa olevien biopsykososiaalisten tekijöiden, kuten neuropaattisten oireiden, nilkan plantaarifleksorin voiman tai kipukatastrofisoinnin, ja kroonisen plantaarifaskiopatian välillä.
Menetelmät
Tutkijat käyttivät prospektiivista kohorttitutkimusta, johon sisältyi pitkittäisseuranta 12 kuukauden ajan yhteisöllisessä ympäristössä Etelä-Tasmaniassa. Osallistujat olivat henkilöitä, joilla oli kliininen diagnoosi kroonisesta kantapääkivusta.
Osallistujat mukaan otettiin 18-vuotiaat ja sitä vanhemmat, joilla oli vähintään kolme kuukautta kestänyt kipu kantapään alla, jota painonsiirto pahensi. Jos oireet olivat molemminpuolisia, arvioitiin eniten oireita aiheuttava kantapää. Osallistujat suljettiin pois, jos he ilmoittivat aiemmasta jalkaterän/nilkan murtumasta tai ortopedisestä jalkaleikkauksesta, nykyisestä nilkkakivusta, äskettäisestä jalkaterän traumasta tai muista liikkumista tai toimintaa rajoittavista tiloista kolmen edeltävän kuukauden aikana. Poissulkeminen koski myös henkilöitä, jotka olivat saaneet kortikosteroidi- tai muun injektion, shokkiaaltohoidon tai steroidiiontoforeesin kuuden edeltävän kuukauden aikana.
Tulokset ja altisteet arvioitiin lähtötilanteessa ja 12 kuukauden kuluttua. Tärkeimmät mitatut kliiniset tekijät olivat:
- Kipua katastrofisoivia uskomuksia arvioitiin käyttämällä kipua katastrofisoivaa asteikkoa (PCS). Pistemäärää, joka oli suurempi kuin 20, pidettiin kliinisesti merkittävänä kipukatastrofisointina.
- Neuropaattiset oireet mitattiin painDETECT-kyselylomakkeella (pistemäärät 1-38). Pistemäärää 19 tai enemmän käytettiin osoittamaan kivun "todennäköisesti neuropaattinen" komponentti.
- Fyysiset toimenpiteet olivat: Fyysiset toimenpiteet, jotka saatiin:
- Painoindeksi (BMI, kg/m²) ja vyötärönympärys (senttimetriä).
- Suurin isometrinen nilkan plantaarifleksorivoima (kilogrammaa), mitattuna istuen, kun alaraajasta on kiinnitetty joustamaton vyö polven ympärille digitaaliseen asteikkoon.
- Nilkan ja ensimmäisen metatarsophalangeaalinivelen (MTPJ) dorsifleksioliikkuvuus (astetta), mitattuna painovoiman kallistusmittarilla säären keskiosasta ja goniometrisin mittauksin, kun jalka on selinmakuulla.
- Psykologiset/oireiden kuvaajat:
- Masennus: Arvioidaan 9-kohtaisella potilaan terveyskyselylomakkeella (PHQ-9).
- Monipaikkainen kipu: Kirjataan tarkistuslistalla muiden kehon alueen kipukohtien kuin kantapään kipukohtien summana, vaihteluväli 0-7.
- Aamujäykkyysoireet ja liitännäissairaudet (diabetes, reumasairaus).
- Fyysinen aktiivisuus: Mitataan yksiakselisella kiihtyvyysmittarilla, jota kannetaan vyötäröllä 7 peräkkäisenä päivänä, ja ilmoitetaan askeleet päivässä sekä minuutit kohtuullisen voimakkaassa, kevyessä ja istumatyössä.
Tärkeimmät tulokset olivat Jalkojen kipu ja toimintakyky, joita arvioitiin jalkojen terveydentilaa koskevan kyselylomakkeen (Foot Health Status Questionnaire, FHSQ) kipu- ja toimintakyvyn osa-alueilla. Pisteet vaihtelevat välillä 0-100, ja korkeammat pisteet merkitsevät vähäisempää kipua ja parempaa toimintakykyä. Vähintään 13 pisteen parannuksen katsottiin saavuttavan tai ylittävän kivun osa-alueen minimaalisen merkittävän eron. Elämänlaatua mitattiin 6-ulotteisella elämänlaadun arviointiasteikolla (AQoL-6D). Pisteet vaihtelevat välillä 0-100, jolloin korkeampi on parempi.
Tulokset
Tutkimuksessa kerättiin tietoja 220 osallistujalta lähtötilanteessa, joista 210 palautti kyselyt, ja 202 osallistui kliiniseen uudelleenarviointiin vähintään vuoden kuluttua. Seuranta-ajan mediaani oli 406 päivää ensiarvioinnista (interkvartiiliväli 373-430 päivää). FHSQ-kipupisteiden keskiarvon kehittyminen nousi 48,8/100:sta 75,9/100:een, mikä osoittaa kivun vähenemistä. Jalkojen toiminta parani 31 % 65,7:stä 86,13:een ja elämänlaatu parani 76,4:stä 81,6:een, mikä on 7 %.
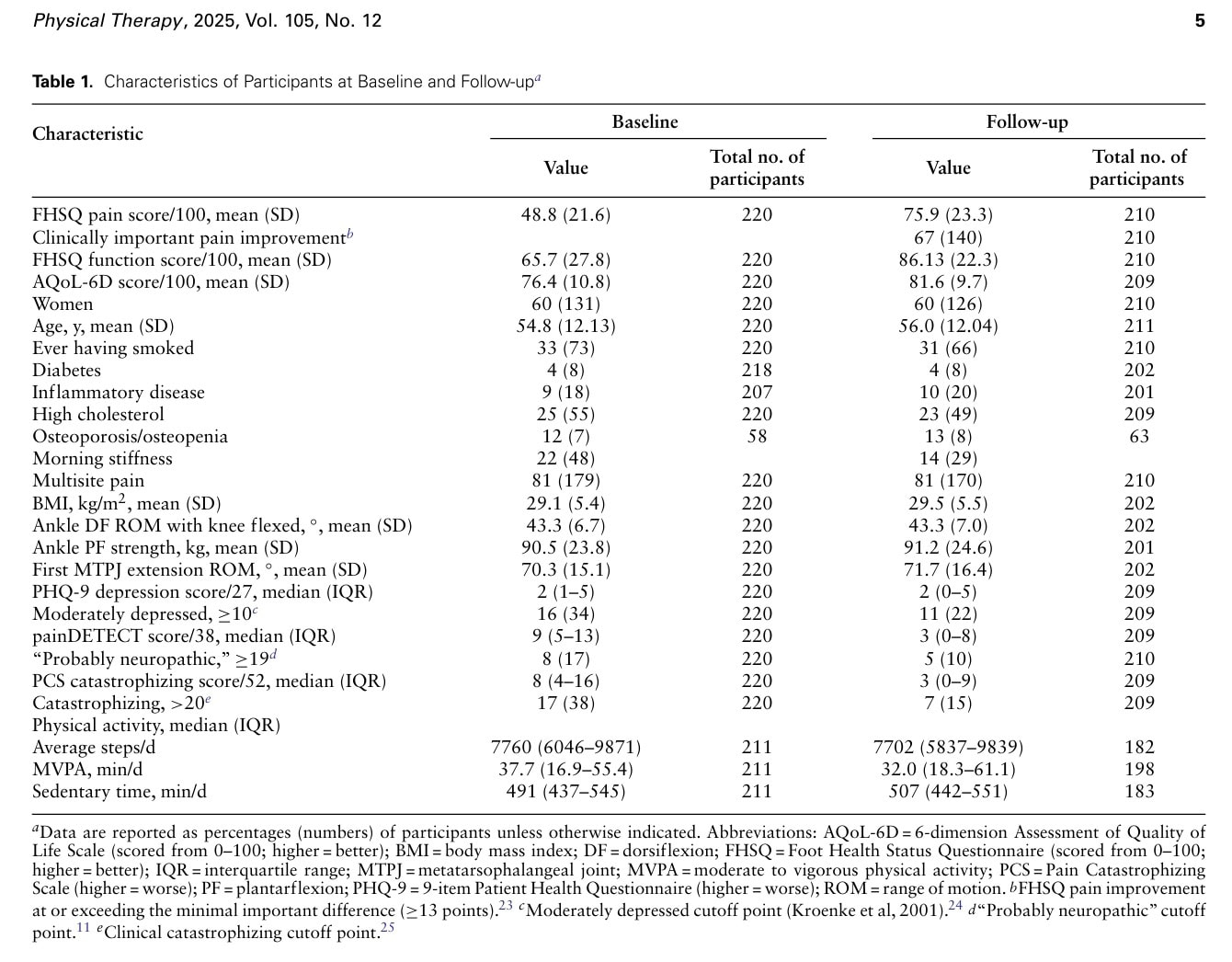
Seurannassa 21 prosenttia osallistujista ilmoitti, ettei heillä enää ollut kantapääkipua, ja 67 prosenttia ilmoitti kivun parantuneen vähintään 13 pisteen kliinisesti tärkeän eron verran. Kirjoittajat totesivat, että lähtötilanteessa 21 prosenttia osallistujista ilmoitti saaneensa hoitoa, kun taas seurannassa vastaava luku oli 7 prosenttia.
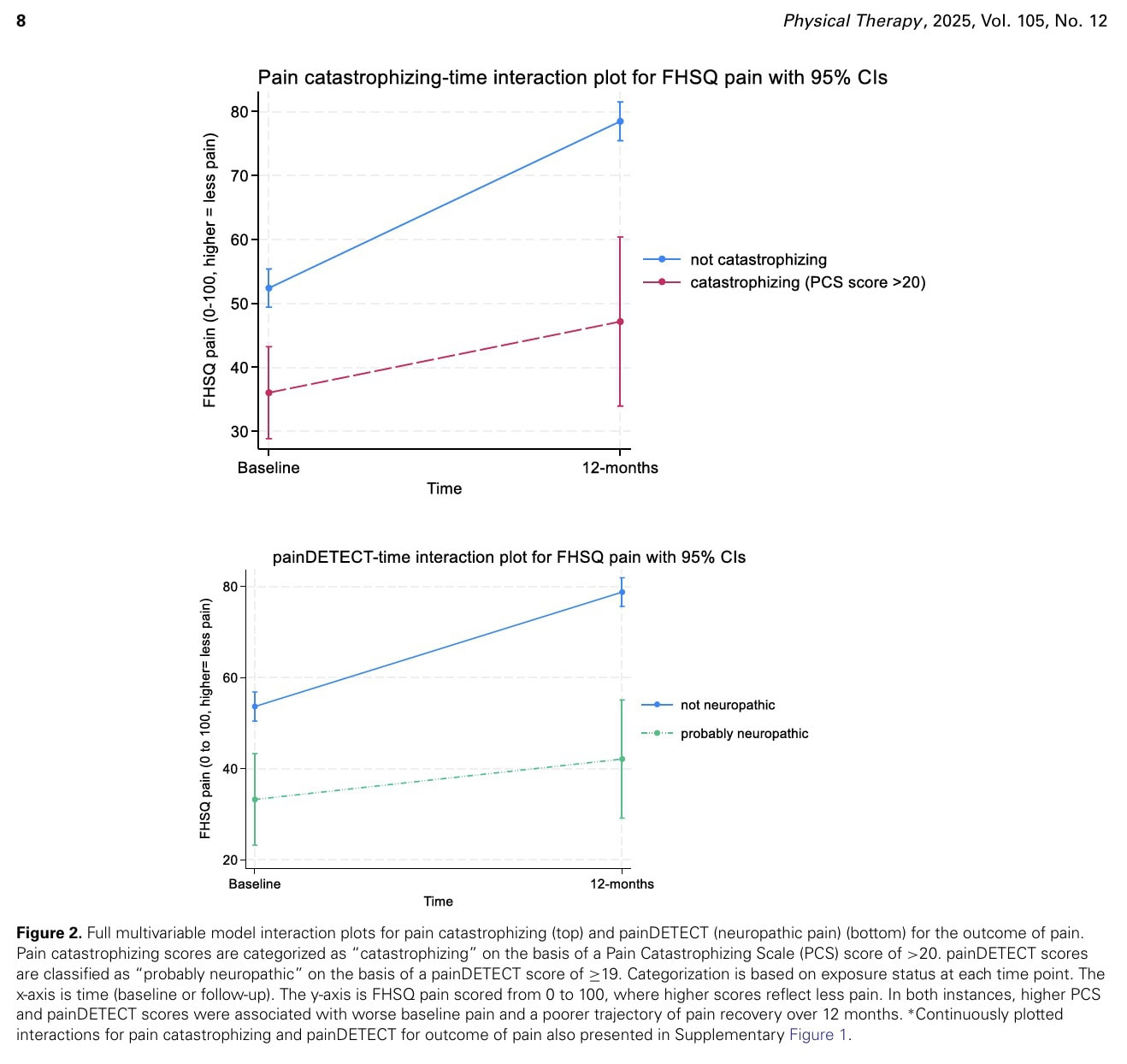
Täysin mukautetuissa monimuuttujamalleissa sekä painDETECT- että kipukatastrofisoinnin pistemäärien nousu oli yhteydessä kivun vähäisempään paranemiseen 12 kuukauden aikana (interaktio β = -,79 [95 % CI = -0,10 -1,48] ja interaktio β = -,39 [95 % CI = -0,01 -0,77]).
Korkeammat pistemäärät näissä tuloksissa liittyivät huonompiin lähtötason kipupisteisiin, jotka paranivat vähemmän 12 kuukauden aikana, kun tulokset osoittivat katastrofaalisten uskomusten esiintymisen (PCS > 20) (vuorovaikutus β = -15 [95 % CI = -28,5 -1,4]) tai "todennäköisesti neuropaattisena" (painDETECT ≥ 19) (vuorovaikutus β = -15,8 [95 % CI = -29,9 -1,7]).
Katastrofaalisesti oireilevilla oli vähemmän kivun paranemista kuin ei-katastrofaalisesti oireilevilla. Henkilöillä, joilla oli "todennäköisesti neuropaattinen" kiputilanne, kipu parani myös vähemmän 12 kuukauden aikana verrattuna henkilöihin, joilla ei ollut neuropaattisia oireita.
Millään muulla muuttujalla (BMI, vyötärön ympärysmitta, nilkan plantaarifleksorin voima, monipaikkainen kipu, fyysinen aktiivisuus) ei ollut merkittävää yhteyttä kivun kehityskulkuun. Kirjoittajat tutkivat myös ehdotettujen altisteiden ja jalkojen toiminnan tai elämänlaadun välisiä yhteyksiä, mutta näitä yhteyksiä ei ollut tai ne olivat vain heikkoja (askeleet päivässä ja toiminta sekä istumiseen käytetty aika ja elämänlaatu).
Kysymyksiä ja ajatuksia
Koska kyseessä oli kohorttitutkimus, syy-yhteyksiä ei voida todeta. Tutkimus ansaitsee kuitenkin kiitosta siitä, että siinä tarkastellaan pelkkää jalkaa pidemmälle. Integroimalla muokattavissa olevat tekijät biopsykososiaaliseen kehykseen havaitut yhteydet muodostavat käytännöllisen lähtökohdan tulevalle tutkimukselle. Koska voimme vaikuttaa näihin tekijöihin esimerkiksi soveltamalla kipukoulutusta, jolla puututaan katastrofaalistamisen kaltaisiin sopeutumattomiin uskomuksiin, satunnaistetut kontrolloidut tutkimukset voidaan suunnitella tehokkaasti vahvistamaan tai kumoamaan havainnot. Aiemmissa tutkimuksissa ei ole keskitytty yhtä paljon muokattaviin tekijöihin, minkä vuoksi kliinikkojen on vähemmän käytännöllistä olla varmoja niiden vaikutuksesta.
Mukana olleet osallistujat kärsivät kroonisesta plantaarisesta kantapääkivusta vähintään 3 kuukauden ajan, mikä saattaa rajoittaa havaintojen yleistettävyyttä akuuteimpiin tapauksiin. Kuitenkin havainto siitä, että neuropaattisten oireiden esiintyminen lähtötilanteessa tai katastrofointi ja krooninen plantaarifaskiopatia voivat liittyä toisiinsa, avaa uusia näkökulmia näiden henkilöiden ensimmäiseen hoitoon. Koska tässä tutkimuksessa on havaittu, että ihmiset, joilla oli taipumus katastrofointiin, eivät nähneet yhtä paljon parannusta kipuunsa kuin ne, jotka eivät nähneet, sekä potilaat, joiden kipu vaikutti "todennäköisesti neuropaattiselta", eivät saaneet yhtä paljon helpotusta vuoden aikana verrattuna niihin, joilla ei ollut näitä neuropaattisia merkkejä, tämä viestii siitä, että näiden yksilöiden alustava oikea luokittelu olisi asetettava etusijalle. Todennäköisesti nämä potilaat pitäisi ottaa vastaan monialaisemmassa hoitoympäristössä.
Altisteiden ja jalkojen toiminnan ja jalkoihin liittyvän elämänlaadun välillä ei havaittu yhteyttä. Tämä voi johtua siitä, että toimintakykyä ja elämänlaatua koskevat mittaukset alkoivat suhteellisen hyvältä lähtötasolta ja muuttuivat vähemmän kuin kipu, mikä viittaa mahdollisiin kattovaikutuksiin ja pienempään vaihteluun, mikä voi vaikeuttaa muutosten havaitsemista näissä tuloksissa.
Puhu minulle nörttimäisesti
Tiedot analysoitiin käyttämällä lineaarisia sekatehostemalleja. Tätä tilastollista lähestymistapaa käytettiin arvioitaessa, miten kunkin kliinisen altistumisen muutokset 12 kuukauden aikana vaikuttivat lopputulosten (kipu, toimintakyky, elämänlaatu) muutoksiin samana ajanjaksona. Näihin malleihin sisältyy satunnainen interpekti yksilöille, jotta voidaan ottaa huomioon se, että saman henkilön toistuvat mittaukset korreloivat keskenään. Tutkijat sisällyttivät malleihinsa altistumisen ja ajan välisen vuorovaikutustermin. Pohjimmiltaan tällä aikavälillä testattiin heidän ensisijaista tavoitettaan: sen selvittämistä, muuttuiko altistumisen vaikutus lopputulokseen alku- ja seurantatutkimuksen välillä. Näin he voivat tarkastaa, että lopputulos muuttui ajasta riippuvaiseksi, kun altistuminen muuttui. Koska tämä kohorttitutkimus on luonteeltaan havainnoiva, tulokset voivat vain osoittaa yhteyden kipukatastrofisoinnin kaltaisten tekijöiden ja huonompien tulosten välillä; ne eivät voi osoittaa syy-yhteyttä.
Katastrofiherkiksi luokitelluilla henkilöillä kivun resoluutio oli epäsuotuisampi kuin ei-katastrofiherkillä henkilöillä. Lisäksi osallistujilla, joilla oli "todennäköisesti neuropaattisia" kipuoireita, kipu parani vähemmän merkittävästi 12 kuukauden aikana verrattuna osallistujiin, joilla ei ollut neuropaattisia oireita. Näiden havaittujen kiputapahtumien todettiin olevan riittävän suuria ollakseen kliinisesti merkityksellisiä, koska ne ylittivät MCID-arvot, mutta luottamusvälit olivat kuitenkin laajat, mikä osoittaa, että tämä voi pitää paikkansa joidenkin mutta ei kaikkien kohdalla. Asiakirjassa mainitaan, että vaikutuksia tarkasteltiin suhteessa kunkin lopputuloksen MCID-arvoon (jos tiedossa), mutta siinä ei nimenomaisesti mainita numeerisia MCID-arvoja muille tärkeimmille lopputuloksille, jotka olivat FHSQ-toiminto ja 6-ulotteinen elämänlaadun arviointiasteikko (AQoL-6D).
Rajoituksena on myös painDETECT-kyselylomakkeen käyttö, joka on alun perin validoitu alaselkäkipupopulaatiossa ja jolla pyritään erottamaan toisistaan nokiseptiivinen ja neuropaattinen kipu. Ensinnäkin tämä väline kehitettiin ennen kuin nociplastinen kipu tunnistettiin. Toiseksi voidaan kyseenalaistaa, onko ehdotettu 19 pisteen raja-arvo, jolla kipu luokitellaan "todennäköisesti neuropaattiseksi", optimaalinen raja-arvo tälle väestölle. Kirjoittajat myöntävät, että voi olla mahdollista, että tämä arvo kattaa myös nociplastisen kivun piirteet.
Toinen rajoitus liittyy fyysisen aktiivisuuden tietojen seurantaan, jota mitattiin käyttämällä yksiakselista kiihtyvyysmittaria, mikä saattaa aiheuttaa lisääntyneen riskin, että mittaamatta jääneet toiminnot tapahtuvat muihin suuntiin (tennis, puutarhanhoito, tanssi jne.). Fyysistä aktiivisuutta mitattiin kiihtyvyysmittarilla, ja kirjoittajat toteavat, että sekä keskimääräisten askelten päivässä että kohtuullisen tai raskaan fyysisen aktiivisuuden suuremmat määrät liittyivät parempaan toimintakykyyn/elämänlaatuun lähtötilanteessa, mutta tilastollinen vuorovaikutus viittasi toimintakyvyn/elämänlaadun heikompaan palautumiseen. Kirjoittajat viittaavat siihen, että kyseessä saattaa olla "taantuminen keskiarvoon", mutta syvällisempi tarkastelu kivun/katastrofisoinnin käyttäytymiseen liittyvistä vaikutuksista aktiivisuustasoon saattaisi olla perusteltua.
Kotiin vietävät viestit
Tässä tutkimuksessa seurattiin kroonista kantapääkipua sairastavia henkilöitä vuoden ajan ja havaittiin, että heidän kivun toipumisensa oli huomattavasti huonompaa, jos he raportoivat pahenevista negatiivisista ajatuksista kipuunsa liittyen (katastrofointi) tai pahenevista hermoon liittyvistä oireista (neuropaattinen kipu). Tämä viittaa siihen, että potilaan ajattelutapa ja neurogeeninen profiili ovat paljon tärkeämpiä kivun pitkäaikaisen korjaantumisen kannalta kuin perinteiset tekijät, kuten BMI, nilkan voima tai yleinen monivaiheinen kipu. Suurin uhka johtopäätösten pätevyydelle on se, että tutkimus on havainnointitutkimus. Se osoittaa vain, että nämä tekijät ovat yhteydessä huonoihin tuloksiin; se ei todista, että ne ovat syynä.
Viite
Miten ravitsemus voi olla ratkaiseva tekijä keskushermoston herkistymisessä - Videoluento
Katso tämä ILMAINEN videoluento ravitsemuksesta ja keskushermostoherkistyksestä, jonka on pitänyt Euroopan paras kroonisen kivun tutkija Jo Nijs. Se, mitä ruokaa potilaiden tulisi välttää, tulee luultavasti yllättämään sinut!

