Keskitetty kipu hermovamman jälkeen: diagnostisia näkemyksiä äskettäin julkaistusta järjestelmällisestä katsauksesta

Johdanto
Perifeerisen hermon vaurio johtuu yleensä kirurgisista toimenpiteistä, pitkäaikaisesta mekaanisesta puristuksesta tai iatrogeenisesta vauriosta, ja se voi johtaa neuropaattisen kivun kehittymiseen. Hermovamman vakavuus ja tyyppi voidaan luokitella Seddon-Sunderland-Mackinnon-järjestelmän avulla. Neuropraksia on ominaista ohimenevälle hermon toimintahäiriölle ilman rakenteellisia vaurioita, ja se häviää yleensä viikkojen tai kuukausien kuluessa. Aksonotmetiikkaan liittyy aksonihäiriö, jossa sidekudosrunko säilyy, mikä mahdollistaa hermon mahdollisen regeneroitumisen. Neurotmesis edustaa täydellistä hermon katkaisua, jossa kaikki hermorakenteet ovat vaurioituneet, ja toipuminen edellyttää usein kirurgista toimenpidettä. Puristukseen liittyvät hermovammat voivat vaihdella lievästä demyelinaatiosta täydelliseen rakenteelliseen häiriöön, ja kullakin vaikeusasteella on erilainen vaikutus keskitetyn kivun mekaaniseen kehitykseen.
Perifeerisen hermovaurion jälkeen voi kehittyä nociplastista kipua, joka on seurausta keskushermon kivun prosessoinnin muuttumisesta. Tällaisissa tapauksissa kliiniset lähestymistavat, joissa keskitytään pelkästään perifeerisen kudoksen paranemiseen, voivat olla riittämättömiä. Luotettavien ja pätevien diagnostisten kriteerien kehittäminen on siksi ratkaisevan tärkeää, jotta voidaan tarkasti tunnistaa keskitetty kipu hermovamman jälkeen ja asianmukaisen hoidon ohjaaminen. Tämän systemaattisen katsauksen tarkoituksena on korjata tämä puute kokoamalla yhteen olemassa oleva näyttö seuraavien sairauksien kliinisistä ominaisuuksista ja diagnoosikriteereistä. keskitetty kipu hermovamman jälkeen.
Menetelmät
Tässä järjestelmällisessä katsauksessa noudatettiin järjestelmällisiä katsauksia ja meta-analyysejä koskevia PRISMA-ohjeita. Tutkimusartikkelit, joissa arvioitiin diagnostisia lähestymistapoja keskuskivun herkistymisen diagnosoimiseksi ääreishermovamman jälkeen, otettiin mukaan.
Poissulkemisperusteet:
- Muilla kielillä kuin englanniksi julkaistut artikkelit
- Tutkimukset, joihin osallistuu pediatrinen väestö (<18-vuotiaat).
- Artikkelit, joissa ei ole saatavilla full tex
- Eläinkokeet
- Tutkimukset, joissa keskitytään yksinomaan hoitotuloksiin ilman diagnostiikkaa
- näkökohdat
- Alle kolme kuukautta kestävää akuuttia kipua käsittelevät tutkimukset
Artikkelit seulottiin otsikon ja tiivistelmän perusteella. Tiedot poimittiin standardoidulla lomakkeella, ja ne sisälsivät kivun keskittämisen määritelmän, ehdotetut diagnostiset kriteerit tai kliiniset ominaisuudet, arviointimenetelmät ja diagnostiset testit, tutkittavat potilasryhmät, kliiniset oireet ja oireet sekä diagnoosissa käytetyt kvantitatiiviset toimenpiteet.
Virheriski arvioitiin riippumattomasti validoitujen välineiden avulla. Satunnaistamattomien tutkimusten osalta käytettiin Methodological Index for Non-Randomized Studies (MINORS) -mittaria. Tapaussarjojen ja tapausraporttien laatua arvioitiin Joanna Briggs Institute (JBI) kriittisen arvioinnin välineillä. Systemaattiset katsaukset arvioitiin käyttämällä Risk of Bias in Systematic Reviews (ROBIS) -työkalua, kun taas narratiiviset katsaukset arvioitiin käyttämällä Scale for the Assessment of Narrative Review Articles (SANRA) -arviointiasteikkoa.
Tulokset
Tutkimukseen otettiin mukaan yhteensä 28 artikkelia, jotka kattoivat 6 189 potilasta. Näihin kuului 2 järjestelmällistä katsausta, 4 narratiivista katsausta, 1 tapaussarja, 1 tapausraportti, 5 poikkileikkaustutkimusta ja 15 kohorttitutkimusta (kuva 1). Seitsemässä tutkimuksessa keskityttiin karpaalitunneli-oireyhtymään tai leikkauksen tai amputaation jälkeiseen kipuun, kun taas kolmessa tutkimuksessa käsiteltiin kompleksista alueellista kipuoireyhtymää. Lopuissa tutkimuksissa tutkittiin erilaisia sairauksia, kuten radikulopatiaa, traumaattisia tai iatrogeenisia ääreishermovammoja ja muita kroonisia kipuoireyhtymiä.
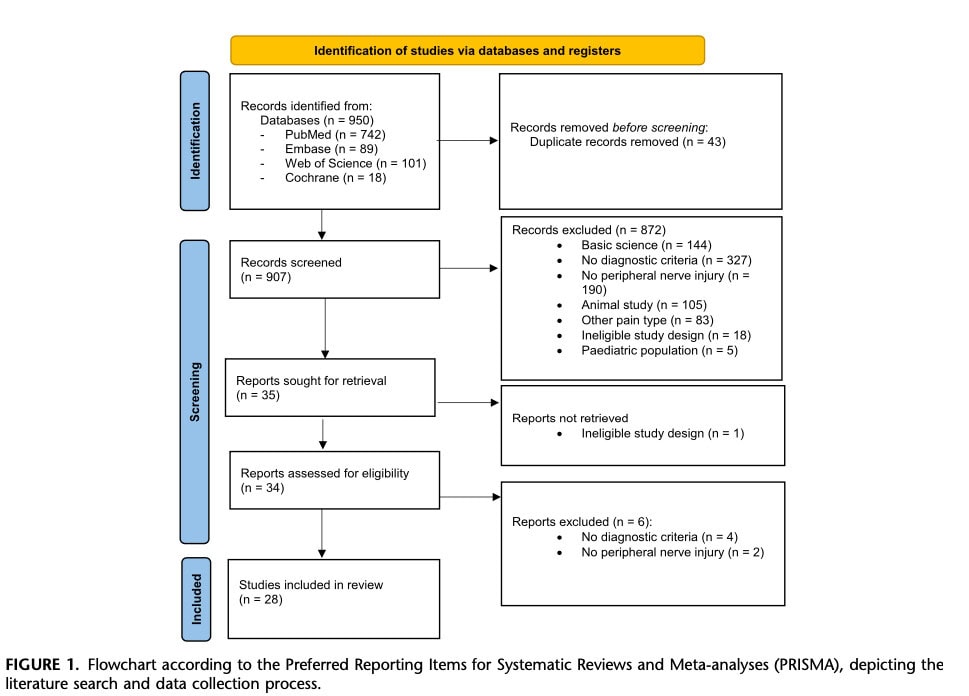
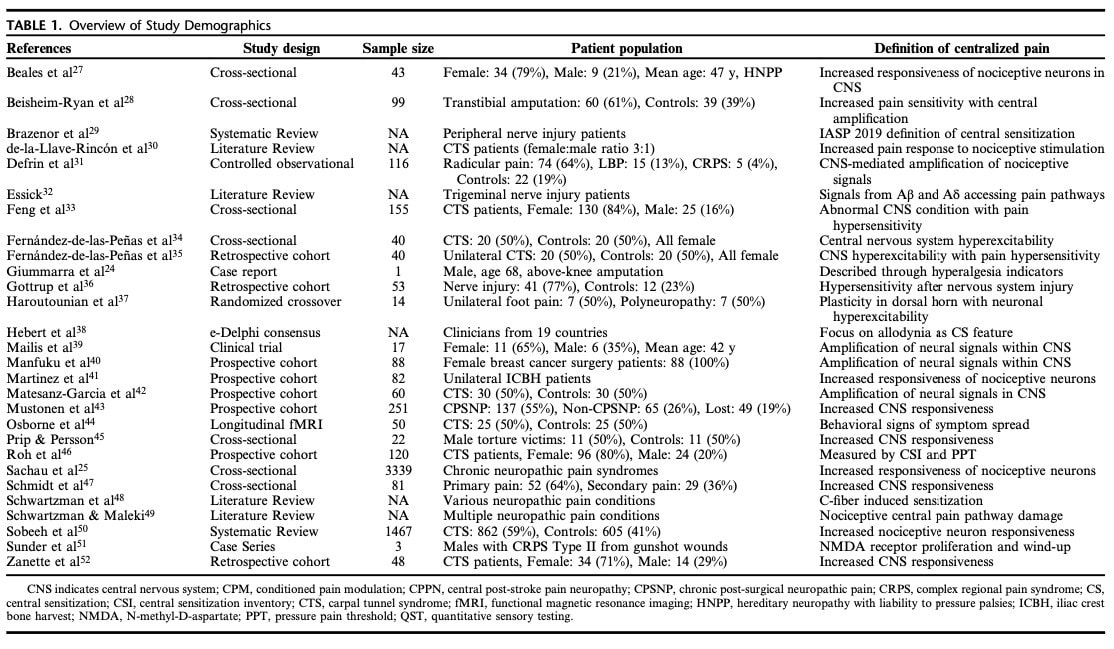
Useimmat metodologiset rajoitukset, jotka tunnistettiin erilaisten vääristymäriskin arviointivälineiden avulla, johtuivat siitä, että otoskokoa ei ollut laskettu ennakoivasti eikä sokkouttamismenettelyjä käytetty. Eri tutkimuksissa kuvattiin erilaisia hermovaurion jälkeisen keskitetyn kivun mekanismeja; kaikki kuitenkin perustuivat pitkälti samankaltaiseen käsitteelliseen kehykseen, joka oli yleisesti määritelty keskushermoston nociceptivisten hermosolujen lisääntyneeksi reagointikyvyksi. Lisätietoa kussakin tutkimuksessa käytetyistä keskitetyn kivun määritelmistä on taulukossa 1.
Potilaan anamneesi ja lääkärintarkastus
Kliininen anamneesi ja lääkärintarkastus osoittautuivat tärkeimmiksi diagnostisiksi osatekijöiksi. Laajalle levinnyt kipu, joka ulottuu odotetun hermo- tai dermatomaalisen jakauman ulkopuolelle, oli johdonmukaisesti yhteydessä keskitettyyn kipuun, erityisesti karpaalitunnelioireyhtymässä, jossa tällaiset kipumallit voivat viitata keskitettyyn herkistymiseen. Radikulaarista kipua sairastavilla potilailla havaittiin usein jalkojen allodyniaa (60,8 %), kun taas aksiaalista alaselkäkipua sairastavilla potilailla se oli huomattavasti harvinaisempaa (13,3 %). Aistien testaaminen, erityisesti kevyen kosketuksen ja lämpöaistimuksen arviointi, todettiin tärkeäksi kliiniseksi tutkimusmenetelmäksi hermovamman jälkeisen keskitetyn kivun piirteiden havaitsemisessa.
Kliiniset testit
Kvantitatiivinen sensorinen testaus (QST) on noussut ensisijaiseksi välineeksi keskitetyn kivun arvioinnissa. Eräässä tutkimuksessa, jossa arvioitiin painekipukynnystä (PPT), ehdollistettua kivun modulaatiota (CPM) ja ajallista summautumista (TS), raportoitiin, että nämä objektiiviset mittaukset eivät johdonmukaisesti korreloi subjektiivisten keskushermostuneisuuden indikaattoreiden kanssa. Toisessa tutkimuksessa sitä vastoin ehdotettiin, että QST, CPM ja Central Sensitization Inventory ovat toisiaan täydentäviä välineitä, jotka yhdistettyinä antavat kattavamman arvion keskushermostuneisuudesta. Vahvistunut ajallinen summautuminen pinprick-testauksen aikana tunnistettiin mahdolliseksi keskushermostuneisuuden indikaattoriksi. Lisäksi eräässä tutkimuksessa, jossa käytettiin Saksan neuropaattisen kivun tutkimusverkoston QST-protokollaa, havaittiin, että 69 prosentilla potilaista, joilla oli sekä kroonista primaarista että sekundaarista kipua, oli kliinistä näyttöä kivun yliherkkyydestä.
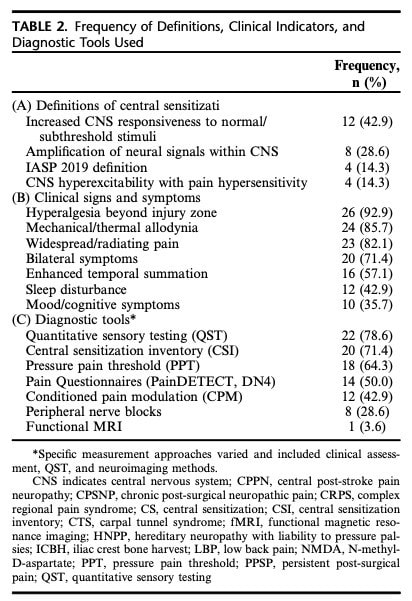
Kyselylomakkeet
. Keskeisen herkistymisen kartoitus (CSI). oli yleisimmin käytetty kyselylomake, ja sitä käytettiin yleisesti yhdessä muiden potilaan ilmoittamien lopputulosmittareiden, kuten Pain Catastrophizing Scale. PainDETECT oli toinen laajalti käytetty kyselylomake, kun taas DN4-kyselylomaketta käytettiin yleisesti neuropaattisen kivun arviointiin.
Toimenpiteet
Toimenpidediagnostiikkaan liittyviä lähestymistapoja raportoitiin yhdeksässä tutkimuksessa 28:sta. Näissä tutkimuksissa käytettiin pääasiassa farmakologisia aineita tai hermosalpauksia, jotta perifeeriset ja sentraaliset kipumekanismit voitaisiin erottaa toisistaan. Ketamiinilla tehostettuihin sympaattisten hermojen salpauksiin ja perifeeristen hermojen salpauksiin liittyi nopea ja merkittävä kivunlievitys, mikä viittaa perifeeriseen vaikutukseen oireisiin. Natriumamytaali vähensi selektiivisesti allodyniaa vaikuttamatta syvään kipuun, mikä auttoi erottamaan keskus- ja perifeeriset mekanismit toisistaan. Vain yhdessä tutkimuksessa käytettiin kuvantamisdiagnostiikkaa: pitkittäinen fMRI paljasti epänormaalin somatosensorisen kytkeytyneisyyden karpaalitunnelin oireyhtymässä, ja muutokset olivat sekä pysyviä että palautuvia leikkauksen jälkeen.

Kysymyksiä ja ajatuksia
Nykyiset diagnostiset välineet, mukaan lukien kuvantamistekniikat, tarjoavat vain epäsuoria keskitetyn kivun mittauksia. Tämä herättää kysymyksen siitä, onko keskitetty kipu hyvin määritelty biologinen kokonaisuus vai ensisijaisesti kliininen konstruktio. Monet arvioinnit perustuvat havainnointiin tai itse raportoituihin toimenpiteisiin, kuten CSI (Central Sensitization Inventory), jotka voivat kuvata psykologisia tekijöitä, kuten ahdistuneisuutta tai tunnettuja kipua aiheuttavia tekijöitä, suuremmassa määrin.
laajuudessa kuin rakenteellisella tasolla tapahtuvat nociceptiviset prosessit. Näin ollen näillä välineillä voi olla rajallinen kyky arvioida suoraan kivun taustalla olevia nociceptivisia mekanismeja.
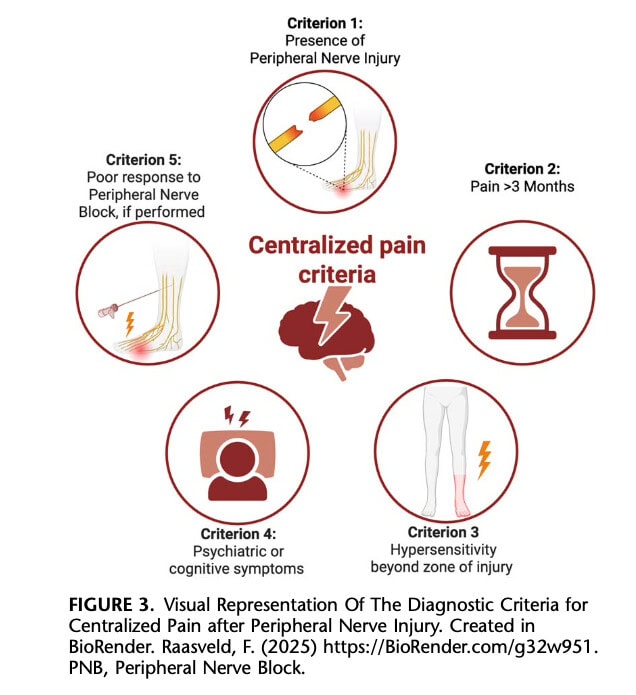
Kehittyneet tekniikat, kuten funktionaalinen magneettikuvaus (fMRI), tarjoavat lupaavaa tietoa keskushermostokivun prosessoinnin muutoksista, mutta niitä ei ole rutiininomaisesti saatavilla tai käytössä kliinisessä käytännössä. Toimenpidediagnostiset lähestymistavat, kuten ääreishermon salpaukset, voivat antaa lisätietoa kipumekanismeista, sillä vasteen puuttuminen tai osittainen vaste voi viitata keskushermostovälitteiseen kipuprosessiin. Sekä perifeerisen että keskushermoston neuroplastisten muutosten oletetaan olevan pysyvän kivun taustalla, jolle on ominaista kohonnut herkkyys ja lisääntynyt kivun helpottuminen. Kliiniset ilmiöt, kuten ajallinen summautuminen, jotka voidaan arvioida suoraan vuodeosastolla, voivat heijastaa näitä herkistymisprosesseja. Molekyylitasolla neurotransmitterien ja välittäjäaineiden, kuten aine P:n ja hermokasvutekijän, ajatellaan edistävän kipuratojen vahvistumista sekä perifeerisellä että keskushermostotasolla. Kuvassa 3 esitetään yhteenveto ehdotetuista diagnostisista kriteereistä, jotka koskevat perifeerisen hermovamman jälkeistä keskushermoston herkistymistä.
Puhu minulle nörttimäisesti
Mukana olleissa tutkimuksissa on huomattavaa vaihtelua siinä, miten keskeinen herkistyminen oli määritelty. Tämä käsitteellinen epäjohdonmukaisuus on todennäköisesti aiheuttanut harhaa, mikä on vaikuttanut suureen heterogeenisuuteen ja vähentänyt tulosten yleistä luotettavuutta. Tiukempien sisäänottokriteerien ja tiukempien poissulkukriteerien käyttö olisi voinut auttaa rajoittamaan tätä heterogeenisuutta. Lisäksi heterogeenisuutta olisi voitu edelleen kvantifioida tai tutkia käyttämällä tilastollisia lähestymistapoja, kuten alaryhmäanalyysejä, herkkyysanalyysejä tai kuvailevia vaihtelumittareita.
Toinen metodologinen huolenaihe liittyy siihen, miten todistusaineiston taso vaikutti kirjoittajien päätelmiin. Tutkimukset vaihtelivat tapausraporteista systemaattisiin katsauksiin, mutta on epäselvää, miten näitä eri tasoisia todisteita painotettiin tuloksia syntetisoitaessa. On mahdollista, että jotkin johtopäätökset heijastavat pikemminkin kirjoittajien subjektiivista valintaa kuin järjestelmällistä ja avointa päätöksentekoprosessia.
Kun otetaan huomioon tämän katsauksen eksploratiivinen luonne ja korkealaatuisten tietojen todennäköinen niukkuus tällä alalla, tavanomaiset meta-analyysitekniikat eivät olisi olleet toteutettavissa. Strukturoidut alaryhmäanalyysit - tutkimusten luokittelu keskeisen herkistymisen määritelmän, taustalla olevan patologian tai tutkimusasetelman mukaan - olisivat kuitenkin tarjonneet systemaattisemman lähestymistavan heterogeenisuuden arviointiin ja raportointiin.
Kotiin vietävät viestit
- Perifeerisen hermovamman jälkeen jatkuvan kivun, joka ulottuu odotetun dermatomal- tai hermojakauman ulkopuolelle, tulisi herättää epäily keskitetyistä kipumekanismeista.
- Perusteellinen anamneesi ja fyysinen tutkimus ovat ratkaisevia diagnostisia vaiheita. Laajalle levinnyt kipu, allodynia, muuttunut valo- tai lämpöaistimus ja tehostunut temporaalinen summautuminen ovat keskeisiä kliinisiä punaisia lippuja keskushermostuneisuuden kannalta.
- Kyselylomakkeet, kuten CSI, PainDETECT, DN4 ja katastrofisointiasteikot, tarjoavat hyödyllisen kontekstin, mutta niitä ei pitäisi tulkita itsenäisinä diagnostisina välineinä. Ne kuvaavat pikemminkin oirekuormitusta ja kipua aiheuttavia tekijöitä kuin suoria nociceptivisia mekanismeja.
- Kvantitatiivinen sensorinen testaus voi auttaa, mutta se ei ole lopullinen. QST, CPM, PPT ja ajallinen yhteenlasku tarjoavat arvokasta objektiivista tietoa, mutta ne eivät aina vastaa potilaan ilmoittamia toimenpiteitä. Multimodaalinen arviointimenetelmä on olennainen.
- Hoitovaste on diagnostista tietoa. Rajallinen tai puuttuva vaste perifeerisesti kohdennettuihin toimenpiteisiin (esim. hermojen liukuvuus, paikallinen kudoskuormitus) voi viitata keskushermostovälitteiseen kipukomponenttiin, ja sen pitäisi saada aikaan muutos kliinisessä päättelyssä.
- Neuroplastiset muutokset perifeerisessä ja keskushermostossa - joita ohjaavat mekanismit, kuten ajallinen summautuminen ja välittäjäaineaktiivisuus - tukevat todellista, mitattavissa olevaa kivun voimistumista.
- Kun epäillään keskitettyä kipua, hoidon tulisi ulottua perifeerisen kudoksen paranemista laajemmalle ja sisältää kipukoulutusta, asteittaista altistusta, aistien modulointia ja strategioita, jotka kohdistuvat koko hermostoon.
Kuuntele tämä Physiotutors -podcast saadaksesi lisätietoa keskushermostuneisuudesta.
Viite
Miten ravitsemus voi olla ratkaiseva tekijä keskushermoston herkistymisessä - Videoluento
Katso tämä ILMAINEN videoluento ravitsemuksesta ja keskushermostoherkistyksestä, jonka on pitänyt Euroopan paras kroonisen kivun tutkija Jo Nijs. Se, mitä ruokaa potilaiden tulisi välttää, tulee luultavasti yllättämään sinut!

