Genkendelse af degenerativ cervikal myelopati i fysioterapipraksis

Introduktion
Degenerativ cervikal myelopati eller cervikal spondylotisk myelopati er et klinisk syndrom, hvor en progressiv indsnævring af rygmarvskanalen på grund af degenerative forandringer fører til kompression af rygmarven. På grund af den progressive karakter (i atraumatiske tilfælde) kan de tidlige symptomer være milde og lette at overse i klinisk praksis. Hvis man overser de tidlige tegn og symptomer på denne tilstand, kan det føre til løbende forværring over tid, hvor nogle tilfælde udvikler alvorlige tegn på rygmarvskompression, der kan omfatte blære- og tarmdysfunktion, lammelse osv.
Fysioterapeuter spiller en vigtig rolle i den tidlige identifikation, da vi vil møde mennesker med subtile tegn på denne tilstand. Denne artikel går i dybden med de aspekter, som enhver fysioterapeut bør kende til, da tidlig erkendelse af degenerativ cervikal myelopati giver mulighed for tilstrækkelig opfølgning og forebyggelse af alvorlige og irreversible neurologiske skader.
Metoder
Denne artikel involverede en omfattende ekspertledet, ikke-systematisk litteraturgennemgang, der var designet til at skabe en pædagogisk og praktisk ressource, specielt designet til fysioterapeuter. Det er svært at genkende degenerativ cervikal myelopati i tide, da der ikke findes en tilgang eller et valideret screeningsværktøj. Derfor havde forfatterne til formål at opsummere og forbedre fysioterapeuters essentielle viden om differentialdiagnosen og behandlingen af patienter med degenerativ cervikal myelopati.
Resultater
Forfatterne dykkede ned i litteraturen og dækkede følgende aspekter.
Neuroanatomi og etiopatogenese
Rygmarven består af den grå substans, der er centralt placeret, og den hvide substans, der omgiver den. Den forreste del af den hvide substans indeholder den opstigende kontralaterale spinothalamiske kanal, som er ansvarlig for at transportere signaler om smerte, temperatur og fin berøring til hjernen, og den nedstigende ipsilaterale anteriore kortikospinale kanal, der er ansvarlig for motorisk funktion.
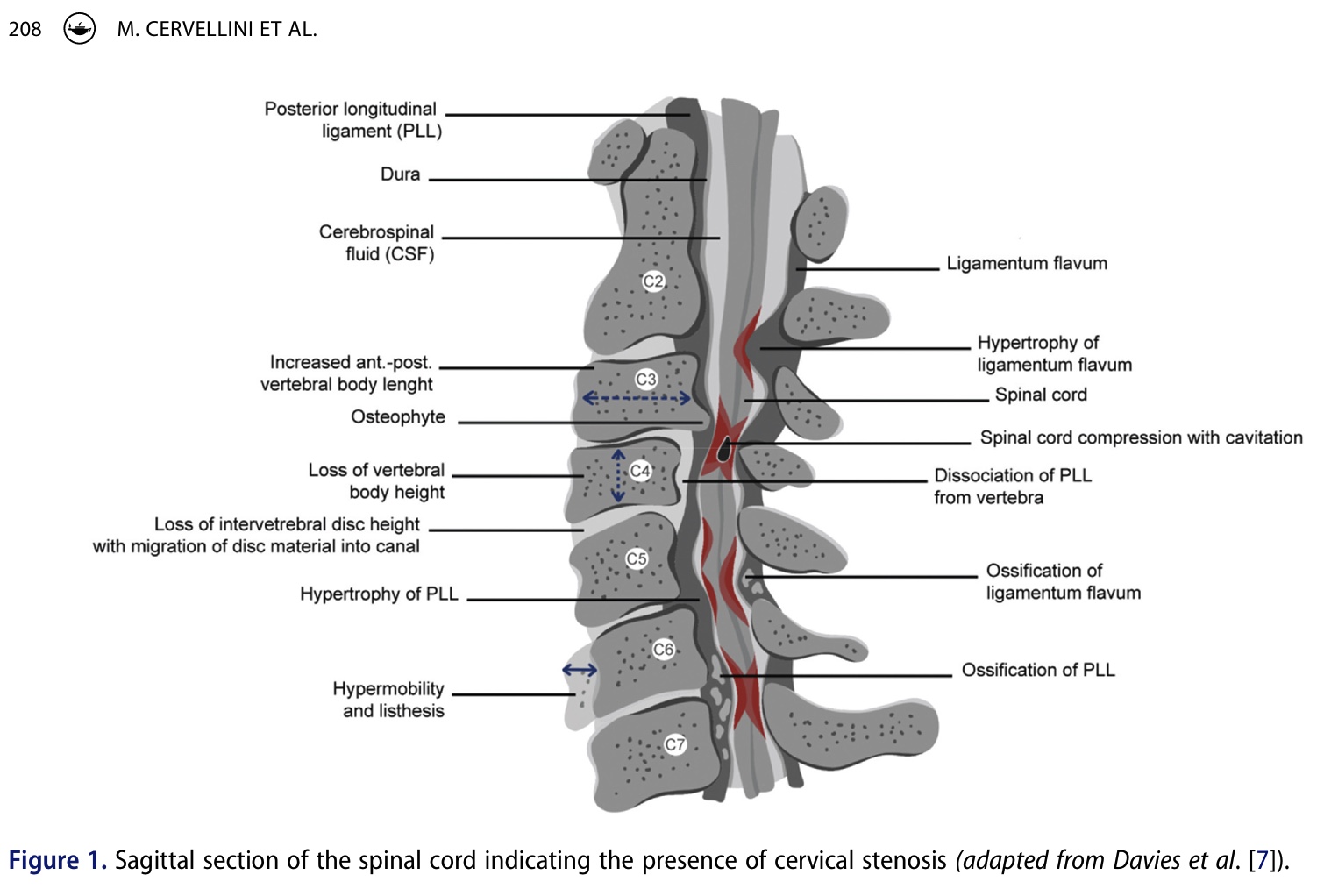
Ved degenerativ cervikal myelopati er den mest almindelige årsag stenose i halshvirvelsøjlen. Stenosen kan være medfødt eller erhvervet, hvor sidstnævnte for det meste skyldes degeneration af diskus og spondylose. Stenosen fører til reduceret lokal blodgennemstrømning, hvilket igen resulterer i iskæmi i rygmarven. Ved denne reducerede perfusion demyeliniseres nervefibrene, aksonerne degenererer, og i sidste ende forringes signaloverførslen.
Symptomerne svinger afhængigt af, hvor kompressionen af rygmarven finder sted. Der kan være smerter i nakke, skuldre og arme, og der kan være tegn på sensoriske udfald, motoriske svagheder, nedsat gangfunktion og/eller blæredysfunktion. Når den forreste hvide substans er involveret, er det karakteristisk, at øvre motorneuronsyndrom forekommer med spasticitet og hyperrefleksi. Ifølge forfatterne synes involvering af grå substans at være mindre alvorlig og har en mere gunstig prognose.
Ud over de øvre motorneuronale tegn kan patienter med degenerativ cervikal myelopati også opleve problemer med de nedre motorneuroner på grund af nerverodskompression, der forekommer sammen med den centrale kanalstenose.
Historieoptagelse
Ved anamneseoptagelse kan en lang række symptomer være til stede. Tabellen nedenfor opsummerer hyppigheden af symptomer rapporteret af personer med degenerativ cervikal myelopati og klassificerer dem efter stadie af forekomst (i tidlige tegn, midterste og sene tegn). Ideelt set burde vi allerede genkende tidlige tegn og symptomer. At spørge til tegn på følelsesløshed i hænderne, paræstesi i hænderne, nedsat gangfunktion, nakke- og/eller skuldersmerter og påvirkning af finmotorikken kan hjælpe med at genkende degenerativ cervikal myelopati på et tidligt tidspunkt. Når en patient konfronteres med bilateralt karpaltunnelsyndrom, skal du altid være opmærksom på, at der kan være en underliggende myelopati til stede. Lhermittes tegn, som er "en forbigående elektrisk stødfornemmelse ned i rygsøjlen og ekstremiteterne forårsaget af nakkebøjning", kan være til stede, men for det meste hos et mindretal af forsøgspersoner. Når det er til stede, er Lhermitte-tegnet meget specifikt (Sp 97%).

Det er vigtigt at spørge patienterne, om de oplever disse symptomer, da de mulige symptomer for patienterne kan virke urelaterede til deres nakke- eller skuldersmerter. En grundig vurdering af røde flag er afgørende.
Klinisk afprøvning
En grundig undersøgelse omfatter vurdering af både øvre og nedre motorneuron. For det øvre motorneuron er det vigtigt at fokusere på hypertoniske reflekser. Du bør undersøge følgende reflekser:
- Hoffmanns tegn
- Tromner-tegn
- Babinski-tegn
- Rombergs tegn
- Dyb senehyperrefleksi i over- og underekstremiteterne
- Inverteret supinator-tegn
Tromner-tegnet viste den højeste diagnostiske anvendelighed. Selv om Babinski-tegnet er meget specifikt, indikerer det en dårlig mJOA-score og er en vigtig klinisk indikator, der berettiger til hurtig henvisning til billeddiagnostik og kirurgisk konsultation. Dyb senehyperrefleksi er meget følsom, især i underekstremiteterne. Tilstedeværelsen af disse tegn er forbundet med større sygdomsgrad, så fraværet betyder ikke nødvendigvis, at degenerativ cervikal myelopati er fraværende. Din patient kan være i de tidlige stadier af tilstanden, hvor sådanne tegn og symptomer ikke (altid) er til stede (endnu). Reevaluering over tid kan være indiceret.
Med hensyn til vurderingen af nedre motorneuron bør vi evaluere patientens motoriske funktion. Dette omfatter vurdering af:
- Motorisk dysfunktion: Tidlige tegn omfatter progressiv svaghed af intrinsiske håndmuskler. Grebsstyrke og klodsethed i hænderne er tidlige indikatorer. Selv om nøjagtigheden ikke er rapporteret, kan positive grebs- og frigørelsestests og fingerflugtstegnet tyde på beskadigelse af ledningen. Svaghed er typisk ikke-myotom, i modsætning til cervikal radikulopati.
- Ændringer i gangen: Der ses reduceret kadence, øget skridtbredde, reduceret skridtlængde og længere skridttid. Gangforstyrrelser er tidlige manifestationer i 80 % af tilfældene i henhold til Nurick-gradueringssystemet. 30 meter gangtest og tandemgang/hjul-til-tå-gang kan kvantificere disse. Romberg-testen er en anden mulighed, men den er mindre følsom, da en positiv Romberg-test kan være forårsaget af en række forskellige tilstande. På samme måde er gangbesvær ikke udelukkende forårsaget af degenerativ cervikal myelopati, hvorfor disse fund bør integreres sammen med andre kliniske tegn og fund fra patientens anamnese.
Forfatterne anbefaler at foretage en vurdering af cervikale bevægelser i alle retninger for at bestemme symptomgengivelse og for at skelne mellem cervikal radikulopati og degenerativ cervikal myelopati.
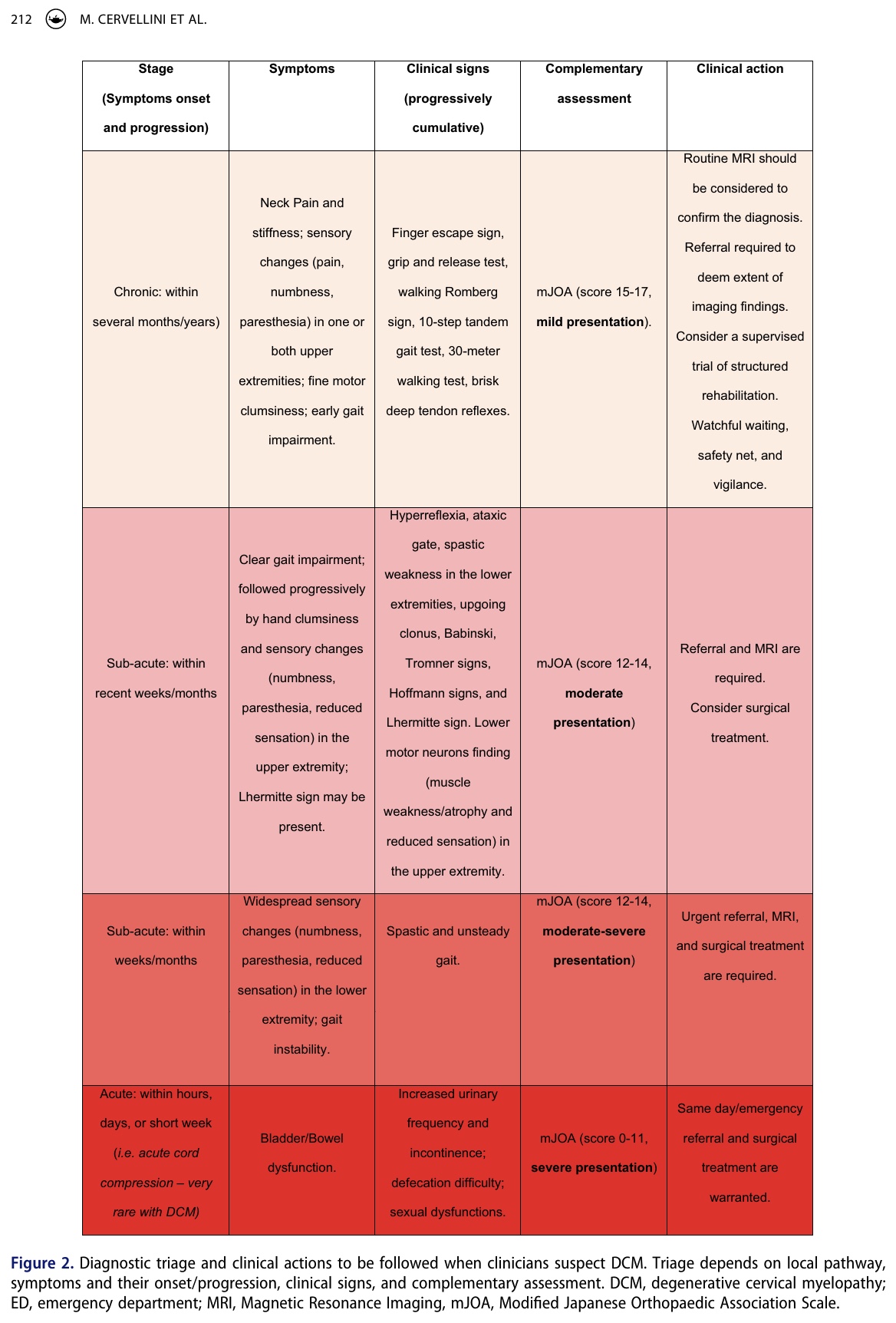
I de tidlige stadier af degenerativ cervikal myelopati kan kliniske tests være negative, og tidlige tegn og symptomer kan virke milde eller svingende over tid. Det er her, din kliniske ræsonnering kan gøre en forskel. IFOMPT-rammen udviklede et beslutningsværktøj, der hjælper dig med at træffe de rigtige beslutninger afhængigt af stadiet og sværhedsgraden af præsentationen.
Resultatmålinger og supplerende vurdering
Funktionsnedsættelser og deres sværhedsgrad kan evalueres ved hjælp af den modificerede japanske ortopædiske forenings (mJOA) scoringssystem eller Nurick-klassifikationen. Mens mJOA fokuserer på funktionelle evner, herunder motorisk funktion i over- og underekstremiteterne, følelse og lukkemuskelfunktion, evaluerer Nurick-gradueringssystemet funktionel status, herunder gangbesvær. Scorer på 12 eller derunder på mJOAS er relateret til dårligere neurologisk bedring sammenlignet med dem, der scorer over 12.
Billeddannelse
Når kliniske tegn peger på en mulig tilstedeværelse, er en guldstandard T2-vægtet MR-scanning nødvendig for at genkende degenerativ cervikal myelopati. Dette viser høj specificitet og sensitivitet, når der er en sammenhæng mellem de kliniske fund og billeddannelsesresultaterne. Billeddiagnostiske fund i fravær af kliniske symptomer er ikke en gyldig diagnose af degenerativ cervikal myelopati, da der er en høj forekomst af asymptomatisk rygmarvskompression.
MR er den guldstandard. Forfatterne anbefaler at henvise til MR, selv om elektromyografi tyder på bilateralt karpaltunnelsyndrom.
CT-scanninger kan hjælpe med den kirurgiske planlægning og beslutningstagning eller kan bruges, hvis en MR-scanning er kontraindiceret. Almindelig røntgen er ikke diagnostisk, men der kan tages røntgenbilleder med fleksionsekstension, hvis der er mistanke om spondylolistese med instabilitet.
Fortolkning af fund og fysioterapeutisk behandling
Som fysioterapeuter spiller vi en afgørende rolle i at genkende degenerativ cervikal myelopati. Men det kan være svært at skelne mellem andre tilstande, da tilstanden kan skjule sig som cervikal radikulopati eller bilateralt karpaltunnelsyndrom. Den uforudsigelige og varierende progression af symptomer på degenerativ cervikal myelopati betyder, at fysioterapeuter altid bør spørge ind til en patients fulde tidligere medicinske historie. Vi skal være dygtige til at genkende subtile spor under den subjektive anamnese, der kan pege i retning af en hypotese om degenerativ cervikal myelopati. Denne hypotese bør derefter bekræftes med en målrettet fysisk undersøgelse. Kliniske tiltag (sikkerhedsnet, afventende adfærd, henvisning, akutte henvisninger) kan understøttes af det kliniske beslutningsværktøj, der er præsenteret ovenfor (figur 2).
Uddannelse og sikkerhedsnet
Fysioterapeuter er ansvarlige for at uddanne patienter om den potentielle udvikling af degenerativ cervikal myelopati, da vi ofte er de første i køen til at blive konfronteret med berørte patienter. Dette omfatter en forklaring af tilstandens art og hvilke symptomer, man skal være opmærksom på.
- Sikkerhedsnettet: I forbindelse med degenerativ cervikal myelopati henviser sikkerhedsnet til de proaktive skridt, som sundhedspersonalet tager for at uddanne patienterne og minimere risikoen for, at deres tilstand forværres, eller at de kommer yderligere til skade. I bund og grund giver sikkerhedsnettet patienterne viden til at håndtere deres tilstand ansvarligt, undgå potentielle skader og vide, hvornår de skal søge lægehjælp i tide. Vigtige aspekter omfatter:
- At uddanne patienter ved at informere dem om den potentielle udvikling og de symptomer, de skal holde øje med
- Undgåelse af skadelige aktiviteter: Et vigtigt råd er ifølge forfatterne, at man på det kraftigste anbefaler, at patienterne undgår skader af piskesmældstypen og manipulation af halshvirvelsøjlen, da disse potentielt kan forværre rygmarvskompressionen og føre til yderligere neurologiske udfald. Selv om det er ret nemt at undgå sidstnævnte, er piskesmæld uforudsigelige. I tilfælde af at en patient får et piskesmæld, burde han eller hun have modtaget information i sikkerhedsnetværket om, hvordan man overvåger relaterede symptomer, og hvornår man skal handle.
- Anerkendelse af røde flag ved at sikre, at patienterne er opmærksomme på "røde flag"-symptomer, der kræver akut lægehjælp, som f.eks. spastisk paraparese eller tarm-/blæredysfunktion.
Patienter finder det ofte gavnligt at få information om diagnose, behandling, genoptræning, resterende handicap og livsstilsændringer. Brug af patienters MR-scanninger som et pædagogisk værktøj kan forbedre forståelsen af patofysiologi, fremme behovet for behandling og give en følelse af validering. Vær opmærksom på, at degenerativ cervikal myelopati er et problem, der for det meste håndteres af kirurger, så fysioterapeuter skal samarbejde med andre sundhedsudbydere. I betragtning af tilstandens kompleksitet og den store risiko for fejldiagnoser bør der tilskyndes til åben kommunikation, rettidig adgang og et fælles sprog.
Ledelse
Mens milde tilfælde kan behandles konservativt under opsyn af den behandlende læge og fysioterapeut, anbefales operation i moderate til svære tilfælde af degenerativ cervikal myelopati. Når behandlingen af denne tilstand er konservativ, er fokus på at undgå progression af tilstanden, men en stor del af de mennesker, der behandles konservativt i starten, vil i sidste ende få brug for kirurgisk behandling. Det rapporteres, at 23-54% af patienterne vil udvikle sig til kirurgi inden for en opfølgningsperiode på mellem 29 og 74 måneder. I det lys bør fysioterapeuter forsøge at undgå progression og overvåge tegn og symptomer over tid for i sidste ende at udskyde behovet for operation. Alligevel kan det i sidste ende blive nødvendigt med en operation, da konservativ behandling typisk ikke fører til langvarige effekter.
Spørgsmål og tanker
At læse denne gennemgang af degenerativ cervikal myelopati har bestemt fået mig til at tænke... Det understreger, hvor ofte vi måske ser disse patienter i vores muskuloskeletale klinikker uden selv at være klar over det, idet vi forveksler deres symptomer med mere almindelige ting som radikulopati eller bare aldersrelaterede ændringer.
I betragtning af de massive diagnostiske forsinkelser, som denne artikel taler om, i gennemsnit over to år, kan jeg ikke lade være med at tænke på, om vi som fysioterapeuter kunne være bedre rustet i frontlinjen? Er der en måde at udvikle et virkelig praktisk, valideret screeningsværktøj specifikt til os i muskuloskeletal praksis? Hvordan ville det overhovedet se ud? Hvilke væsentlige kriterier skal den indeholde for at være effektiv uden at være alt for kompleks? Jiang et al. i 2023 udførte en metaanalyse af værdien af kliniske tegn og tests til genkendelse af degenerativ cervikal myelopati, som vi opsummerede i følgende video.
Gennemgangen understreger, hvor vigtigt det er at arbejde sammen med andre sundhedsprofessionelle. Men helt ærligt, hvad er de mest effektive måder for os at samarbejde med neurologer, kirurger og andre involverede på? Hvordan kan vi sikre smidig kommunikation og rettidige henvisninger? Det føles, som om der nogle gange ikke er forbindelse, og denne artikel understreger, at vi er nødt til at bygge bro over disse kløfter for vores patienters skyld.
Når det drejer sig om at håndtere de mildere tilfælde konservativt, er jeg altid på udkig efter klarere vejledning. Artiklen nævner motion, men nævner ingen specifikke typer, intensiteter, frekvenser eller varigheder, som rent faktisk har vist sig at virke.
Alt i alt er denne artikel en god påmindelse om kompleksiteten i degenerativ cervikal myelopati og vores vigtige rolle i at identificere og hjælpe med at håndtere den, men den giver også anledning til en masse praktiske spørgsmål om, hvordan vi kan gøre det endnu bedre i vores daglige praksis.
Tal nørdet til mig
Denne artikel er en narrativ gennemganghvilket betyder, at forfatterne har udvalgt og sammenfattet eksisterende litteratur for at give et bredt overblik over degenerativ cervikal myelopati. I modsætning til en systematisk gennemgang eller metaanalyse er der ikke en forudbestemt metode til litteratursøgning, udvælgelse af studier eller kritisk vurdering af individuelle studier. Det betyder, at de præsenterede oplysninger afspejler forfatternes fortolkning af den tilgængelige evidens.
Selvom det er praktisk at opsummere en stor mængde viden, introducerer det potentialet for udvælgelsesbias (forfattere kan ubevidst favorisere undersøgelser, der stemmer overens med deres perspektiver) og en mangel på gennemsigtighed i, hvordan evidensen blev vægtet.
Når man diskuterer nøjagtigheden af kliniske tegngiver gennemgangen værdier for sensitivitet (Sn) og specificitet (Sp) sammen med positive likelihood ratios (+LR) og negative likelihood ratios (-LR). Lad os forklare, hvad de betyder:
- Sensitivitet (Sn): Andelen af mennesker med tilstanden, som tester positivt. En høj sensitivitet betyder, at testen er god til at udelukke tilstanden, når resultatet er negativt (SNOUT - Sensitivity Negative, Out). For eksempel har Tromner-tegnet en høj sensitivitet (93-94%), hvilket betyder, at hvis det er negativt, er degenerativ cervikal myelopati mindre sandsynligt.
- Specificitet (Sp): Andelen af mennesker uden tilstanden, som tester negativt. En høj specificitet betyder, at testen er god til at at udelukke tilstanden, når resultatet er positivt (SPIN - Specificity Positive, In). Lhermitte-tegnet har en høj specificitet (97 %), hvilket betyder, at hvis det er positivt, er der stor sandsynlighed for degenerativ cervikal myelopati.
- Positiv sandsynlighedsratio (+LR): Hvor mange gange mere sandsynligt er det, at en person med tilstanden vil få et positivt testresultat sammenlignet med en person uden tilstanden. En +LR > 10 betragtes som stærk evidens for at udelukke en diagnose, mens en +LR mellem 5-10 er moderat, og 2-5 er svag.
- Negativ sandsynlighedsratio (-LR): Hvor mange gange mere sandsynligt er det, at en person med tilstanden vil få et negativt testresultat sammenlignet med en person uden tilstanden. En -LR < 0,1 betragtes som stærk evidens for at udelukke en diagnose, mens en -LR mellem 0,1-0,2 er moderat, og 0,2-0,5 er svag.
Se på de angivne værdier:
- Tromner-tegn (Sn 93-94 %; Sp 79-100 %; +LR 4,41; -LR 0,065-0,071): Høj sensitivitet og moderat til høj specificitet. Den lave -LR (stærk evidens for at udelukke) antyder, at det er en god screeningstest, mens den moderate +LR antyder, at den er nyttig til at udelukke, men ikke endeligt.
- Babinski-tegn (Sn 7-36 %; Sp 93-100 %; +LR 4,50; -LR 0,064-0,093): Lav sensitivitet, men meget høj specificitet. Det betyder, at den ikke er god til at opdage alle tilfælde (mange mennesker med degenerativ cervikal myelopati kan have en negativ Babinski), men hvis den er positiv, tyder det meget på degenerativ cervikal myelopati. Den lave -LR er stadig nyttig til at udelukke, når den er negativ, men den lave sensitivitet betyder, at et negativt resultat ikke udelukker det stærkt nok i sig selv.
- Hoffmann-tegn (Sn 31-89 %; Sp 50-100 %; +LR 1,15-10,50; -LR 0,011-0,095): Dette tegn viser en bred vifte af både sensitivitet og specificitet på tværs af forskellige undersøgelser, hvilket indikerer mindre konsistens i dets diagnostiske anvendelighed sammenlignet med Tromner- og Babinski-tegnene. +LR- og -LR-værdierne er mindre ekstreme, hvilket tyder på, at det giver svagere evidens for både at udelukke og udelukke degenerativ cervikal myelopati.
Selv om denne gennemgang giver et værdifuldt overblik for fysioterapeuter, er det vigtigt at overveje dens potentielle begrænsninger:
- Ikke-systematisk karakter: Da der er tale om et ikke-systematisk review, er forfatternes søgestrategi og udvælgelse af litteratur ikke eksplicit defineret. Dette kan medføre bias i den præsenterede information, da visse undersøgelser eller perspektiver kan blive favoriseret utilsigtet eller med vilje. Manglen på en kritisk vurdering af de enkelte studiers kvalitet betyder også, at styrken af evidensen for hvert punkt ikke vurderes konsekvent.
- Afhængighed af eksisterende litteratur: Gennemgangen er en syntese af eksisterende forskning. Hvis den underliggende litteratur har huller, skævheder eller begrænsninger (f.eks. små stikprøvestørrelser, metodiske fejl, mangel på forskellige populationer), vil disse blive afspejlet i gennemgangen.
- Generaliserbarhed: Resultaterne og anbefalingerne er baseret på en gennemgang af litteraturen, som måske ikke kan overføres perfekt til hver enkelt patient eller kliniske omgivelser. Faktorer som patientkomorbiditet, kulturel kontekst og adgang til ressourcer kan påvirke informationens anvendelighed. Der blev ikke givet oplysninger om specifikke populationer (alder, kliniske omgivelser osv.), hvilket er en begrænsning.
- Mangel på specifikke interventionsprotokoller: Mens gennemgangen diskuterer fysioterapihåndtering i generelle vendinger, giver den ikke detaljerede, evidensbaserede protokoller for specifikke interventioner. Fysioterapeuter, der leder efter trinvise vejledninger i træningsprogrammer eller manuelle terapiteknikker til degenerativ cervikal myelopati kan få brug for at konsultere yderligere ressourcer.
Budskaber, der kan tages med hjem
Degenerativ cervikal myelopati er en alvorlig tilstand forårsaget af progressiv kompression af rygmarven i nakken. Det kan ofte forveksles med mere almindelige muskuloskeletale problemer, hvilket fører til betydelige forsinkelser i diagnosen. Disse forsinkelser kan have alvorlige og irreversible neurologiske konsekvenser.
Fysioterapeuter spiller en afgørende rolle i tidlig genkendelse af degenerativ cervikal myelopati. Ved at have en stærk forståelse af den kliniske præsentation, de vigtigste tegn og begrænsningerne ved diagnostiske værktøjer kan fysioterapeuter identificere potentielle tilfælde og sikre rettidig henvisning til endelig diagnose og behandling.
Mens konservativ behandling kan overvejes i milde tilfælde, er operation ofte nødvendig ved moderat til svær degenerativ cervikal myelopati for at forhindre yderligere neurologisk forværring og potentielt forbedre funktionen. Tværfagligt samarbejde er afgørende for optimal patientbehandling.
En potentielt truende begrænsning for konklusionerne og gyldigheden af resultaterne i dette review er dets ikke-systematiske karakter. Uden en gennemsigtig og stringent metode til søgning, udvælgelse og vurdering af litteraturen er der risiko for bias i den præsenterede information, hvilket kan påvirke forståelsen og behandlingsanbefalingerne for degenerativ cervikal myelopati.
Reference
21 AF DE MEST NYTTIGE ORTOPÆDISKE TESTS I KLINISK PRAKSIS
Vi har lavet en 100 % gratis e-bog med 21 af de absolut mest nyttige ortopædiske tests pr. kropsregion, som med garanti vil hjælpe dig med at stille en korrekt diagnose i dag!

