Anerkendelse af lumbale facetledssmerter i praksis - anbefalinger fra en Delphi-ekspertkonsensus

Introduktion
Smerter i lændehvirvelsøjlen klassificeres ud fra tilstedeværelsen eller fraværet af patologiske fund i henholdsvis specifikke og uspecifikke lændesmerter. Da kun et mindretal bliver klassificeret som specifikke lændesmerter, og omkring 90 % bliver betegnet som uspecifikke, virker det ret nemt at klassificere patienten i en af disse kategorier. For nylig bemærkede Abe et al., at smerter fra de lumbale facetled ofte overses og fejldiagnosticeres som uspecifikke lændesmerter, på trods af at en specifik struktur bidrager til disse smerter. For smerter, der stammer fra de lumbale facetled, findes der en specialiseret diagnostisk vej gennem facetblokke til at lokalisere den nøjagtige kilde til en persons smerter. Alligevel kræver disse adgang til specialiseret behandling, og da størstedelen af disse patienter får betegnelsen "uspecifikke lændesmerter", er der ingen henvisning til specialiseret behandling, på trods af at der kan opnås gode resultater gennem lokaliseret facetledsdenervering hos en person, der har lumbale facetledssmerter. Derfor ønskede den aktuelle undersøgelse at udvikle en praktisk tilgang til brug i almen praksis, der ikke kræver specialiserede undersøgelser for at genkende lumbale facetledssmerter.
Metoder
Abe et al. 2025 brugte en struktureret tilgang i flere trin. Det første trin var en litteratursøgning og udvinding af diagnostiske emner. En søgning i PubMed (2000-2023) identificerede 2682 artikler; fra de otte kvalificerede studier blev 71 diagnostiske elementer, der beskriver tegn/symptomer på facetsmerter, trukket ud. Komitémedlemmerne tilføjede derefter seks klinisk relevante punkter (f.eks. Patricks test, røde flag, diskusprolaps, Modic-forandringer), hvilket bragte det samlede antal op på 77 punkter.
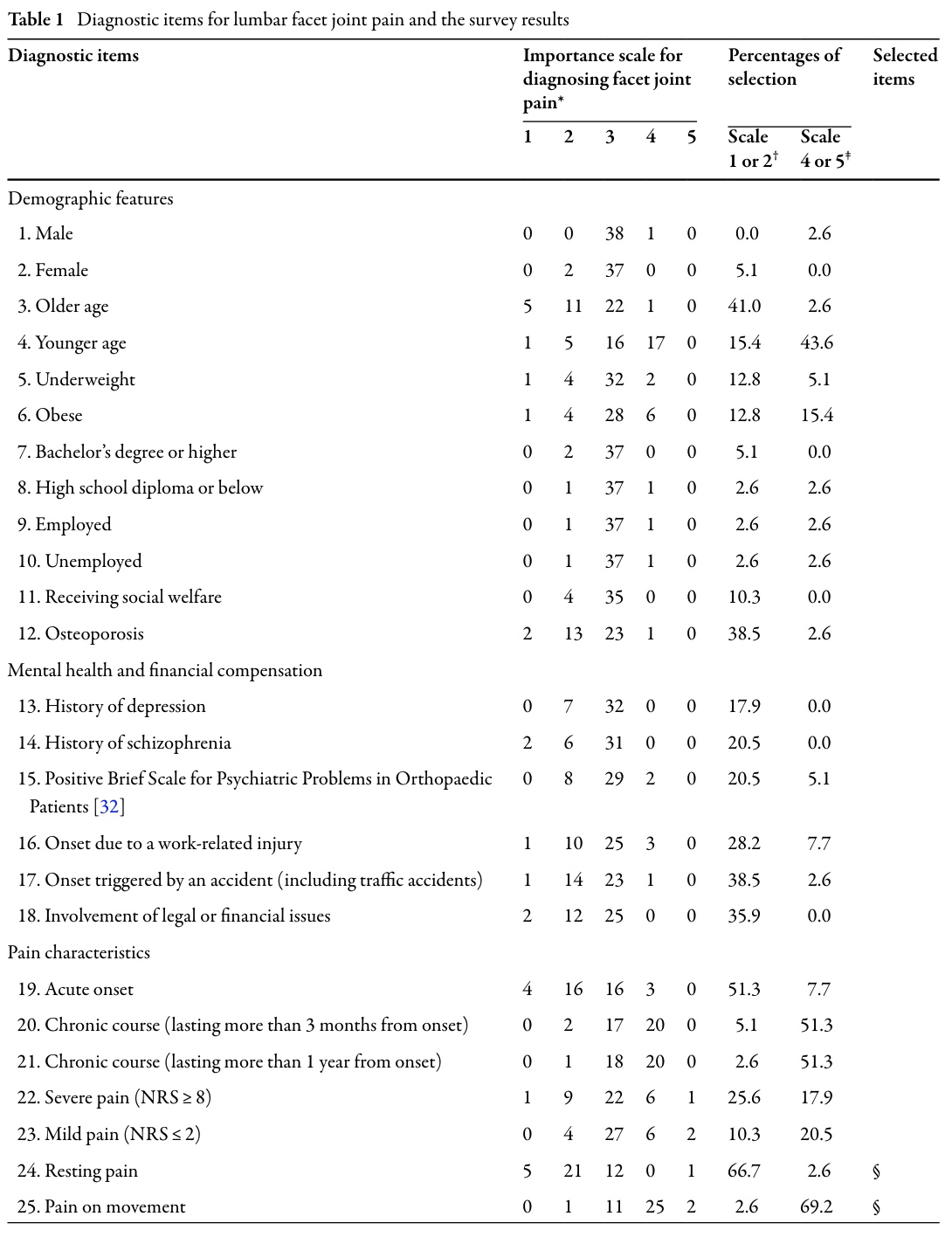
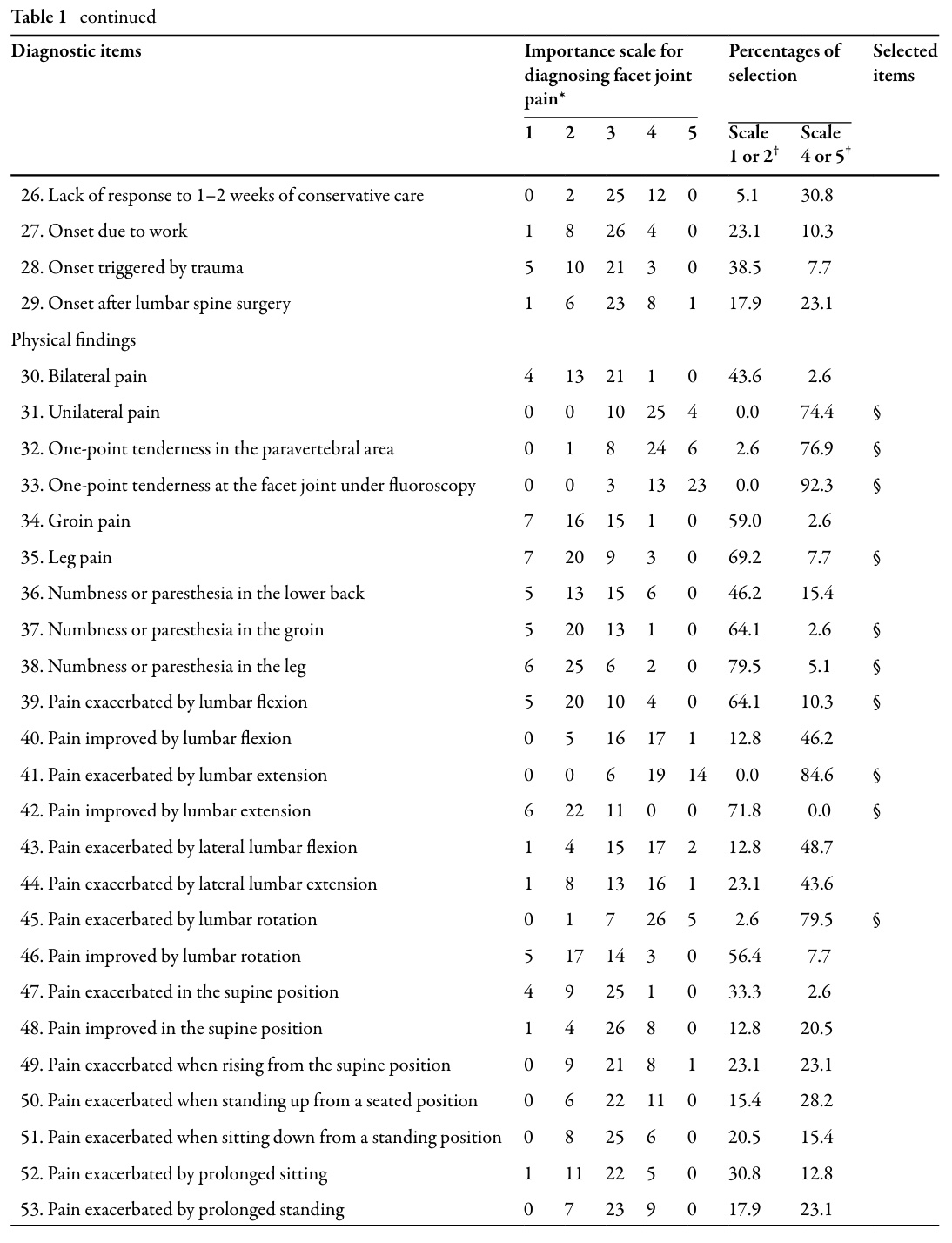
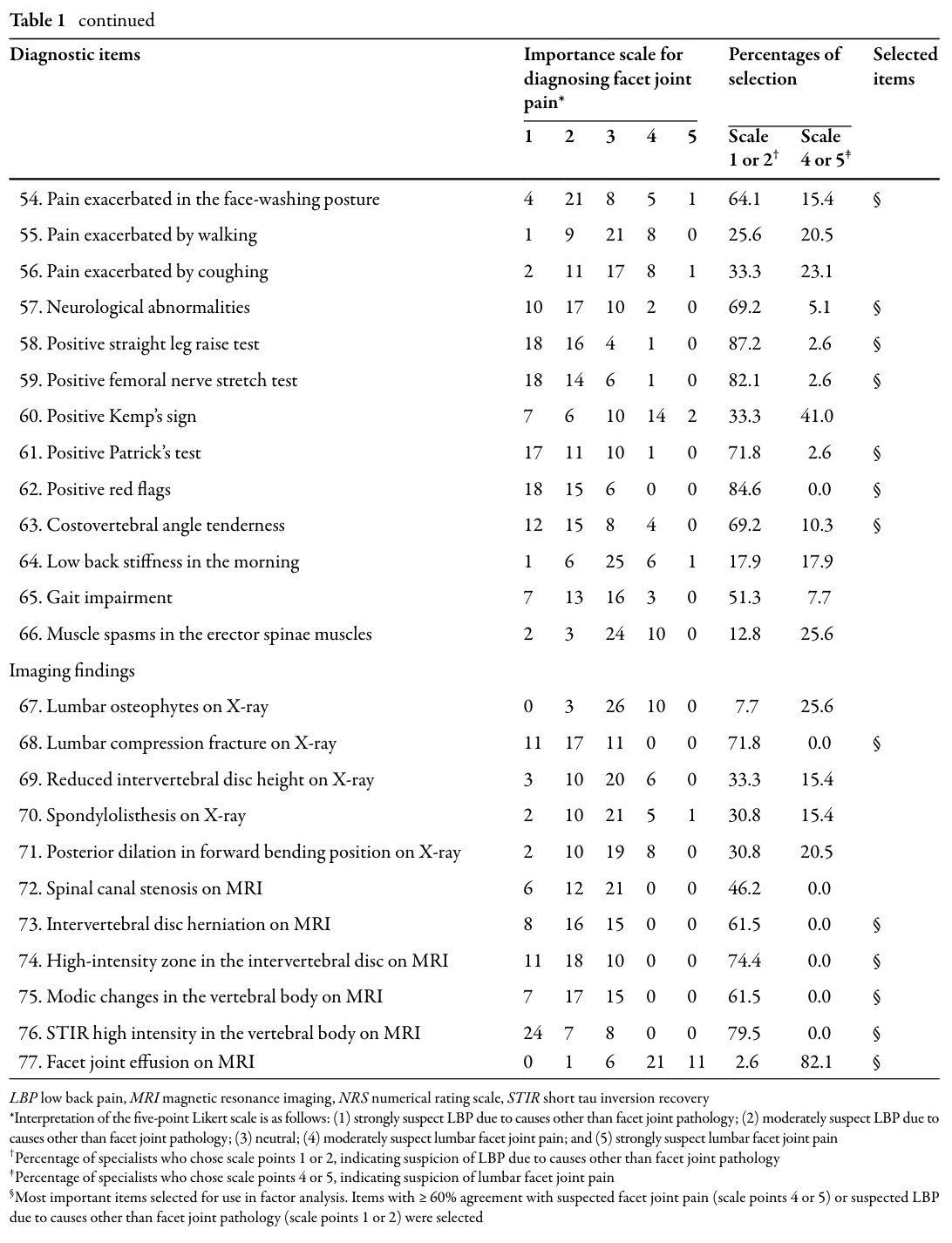
Efter udtrækningen af disse mulige diagnostiske indikatorer fra litteraturen blev 39 ortopædiske rygkirurger bedt om at vurdere hver af dem på en 5-punkts Likert-skala, der gik fra "stærk mistanke om andre årsager" til "stærk mistanke om facetledssmerter". Spørgsmålene blev bevaret, hvis ≥60 % af kirurgerne vurderede dem som:
- tegn på facetledssmerter (score 4-5), eller
- tegn på alternativ patologi (score 1-2).
Denne filtreringsproces reducerede listen fra 77 til 25 emner, der anses for at være diagnostisk meningsfulde i den virkelige verden.
I det andet trin blev disse 25 diagnostiske elementer indført i en faktoranalyse. Dette er en måde at gruppere de 25 spørgsmål på i underliggende kliniske domæner. Udvalget sammenlignede 2-, 3-, 4- og 5-faktormodeller og opnåede 100 % enighed om, at en 4-faktormodel var mest klinisk fortolkelig og forklarede 65 % af variansen (tabel 3).
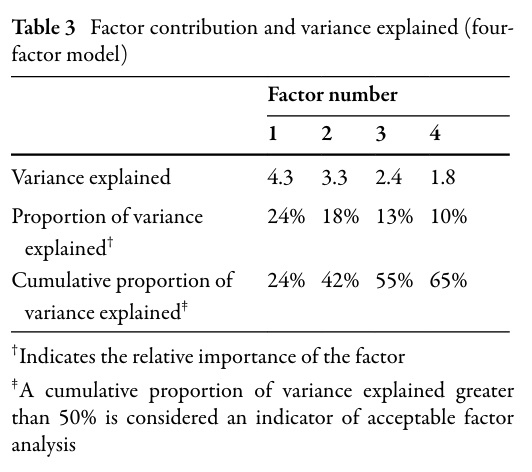
De resulterende faktorer var:
- Faktor 1: Neurologiske symptomer i benet/lysken, der tyder på neuropatiske smerter
- Faktor 2: Billeddiagnostiske fund, der tyder på ikke-facetterede årsager
- Faktor 3: Fysiske tegn, der tyder på facetledssmerter
- Faktor 4: Fysiske tegn, der tyder på diskogene smerter
Disse faktorer svarer til, hvordan klinikere naturligt skelner mellem konkurrerende LBP-etiologier.
Trin 3 omfattede udviklingen af de diagnostiske kriterier ved hjælp af en Delphi-ekspertkonsensus. Ved hjælp af flere konsensusrunder (≥80% enighedstærskel) blev elementer inden for hver faktor kombineret til enkle, praktiske diagnostiske kriterier (A-D). Endelig blev der etableret en beslutningsregel, se nedenfor.
Resultater
Gennem alle Delphi-runder blev der opnået 100 % konsensus om at genkende lumbale facetledssmerter ved hjælp af følgende fire kriterier.
Facetledssmerter diagnosticeres, når kriterium A er positivt OG ikke mere end et af kriterierne B-D er til stede.
For at diagnosticere lumbale facetledssmerter skal mindst to af følgende symptomer fra Kriterium A være til stede:
- Lokaliseret ømhed i det paravertebrale område (flere steder og bilateral involvering er tilladt)
- Ensidige smerter
- Smerter forværret af lumbal ekstension
Eksperterne fremhævede, at når mindst to af disse kriterier er til stede, OG når ikke mere end et af de følgende kriterier (B-C eller D) er positivt, kan vi diagnosticere lumbale facetledssmerter.
Kriterium B: Neurologiske symptomer i benet eller lysken. Dette kriterium er positivt, når mindst et af følgende symptomer er til stede:
- Udstrålende bensmerter, fremkaldt af Test med lige benløft (SLR) eller Strækprøve af lårbensnerven
- Følelsesløshed eller paræstesi i benet eller lysken
Kriterium C: Billeddiagnostiske fund, der tyder på lænderygsmerter af andre årsager end facetledspatologi. Dette kriterium er positivt, når mindst et af følgende tegn er til stede:
- Lumbal kompressionsfraktur på røntgen
- Signalforandringer i ryghvirvler eller intervertebrale skiver på MRI
Kriterium D: Fysiske fund, der tyder på diskogen LBP
- Smerter forværret af lumbal fleksion
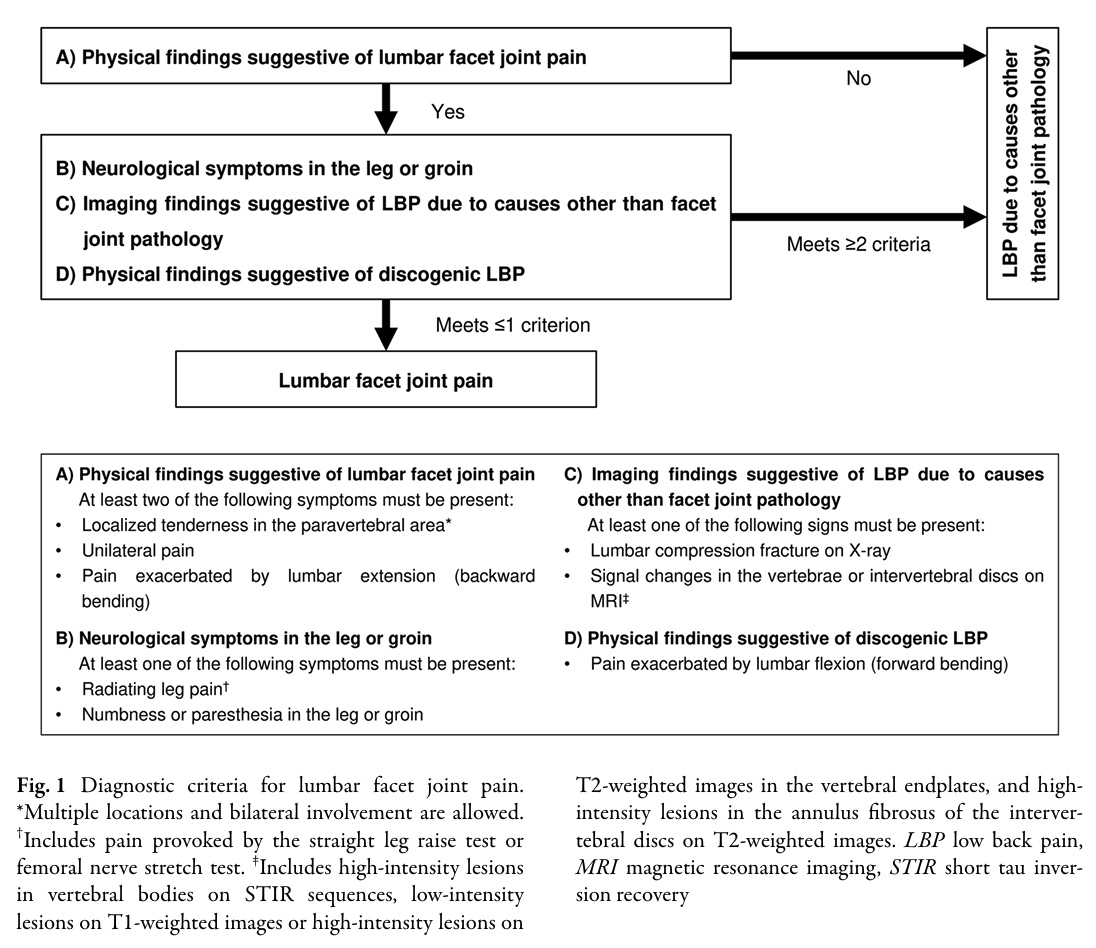
Disse kriterier indfanger det kliniske kernemønster, som fysioterapeuter ofte observerer:
- Extensionsprovokeret, lokaliseret, unilateral smerte
- Minimale neurologiske udfald
- Fravær af stærke konkurrerende diskogene eller strukturelle patologiske signaler
Når mere end et kriterium B, C eller D er til stede ved siden af et positivt kriterium A, nåede eksperterne til enighed om, at lændesmerterne skyldes andre årsager end facetledspatologi.
Spørgsmål og tanker
Forfatterne bemærkede, at der hos ældre voksne ofte er flere kilder til lænderygsmerter samtidig, f.eks:
- Lidt irritation i facetleddet
- Noget diskusdegeneration
- Lidt mild nerveirritation
- Nogle Modic-ændringer
- Nogle gigtforandringer
Det betyder, at der sjældent findes et rent klinisk billede. Hvis forskerne lavede kriterier, der udelukkede alle med nogen form for diskus eller neurologiske tegn, så:
- Specificiteten (korrekt udelukkelse af ikke-facetsmerter) ville stige
- Men sensitiviteten (korrekt identifikation af facetsmerter) ville falde
- Mange ægte facetsmertepatienter ville blive overset, blot fordi de også har nogle diskusfund eller nogle milde nervesymptomer
I det virkelige liv sker dette meget ofte. Da formålet med denne undersøgelse var at udvikle et praktisk screeningsværktøj til praktiserende læger (herunder praktiserende læger, fysioterapeuter og andre ikke-rygmarvsspecialister) til at spotte patienter, der kunne have facetledssmerter, skulle kriterierne være enkle i brug, ikke alt for strenge, men følsomme nok til ikke at overse ægte facetsmerter i sameksistens med et andet mildt fund. Derfor er ekspertpanelet enig i, at et lille antal tegn, der tyder på en anden kilde til smerte, er acceptabelt, så længe de vigtigste tegn og symptomer, der indikerer facetledsproblemer, er til stede.
Så de valgte reglen:
Facetledssmerter diagnosticeres, hvis kriterium A (facettegn) er til stede OG ikke mere end ET af B, C eller D er til stede.
Betydning:
- Kriterium A = must-haves: (lokal ømhed, unilateral smerte, ekstensionsprovokeret smerte)
- Kriterier B-D = "konkurrerende" tegn: neurologiske tegn, billeddannelse, der peger på andre strukturer, flexionsprovokeret smerte
Patienten kan have ét konkurrerende fund, men ikke to eller tre. Dette gør værktøjet følsomt nok til at fange flere patienter med facetsmerter, praktisk til blandede præsentationer i den virkelige verden og nyttigt til at vejlede om henvisningsbeslutninger.
Eksperterne nåede til 100 % enighed om denne regel efter to Delphi-runder. Tænk på det som et klinisk sandsynlighedssystem: Hvis nogen har den centrale facetklynge (ensidig, lokaliseret, ekstensionsforværret), OG de ikke har for mange røde flag, der peger i retning af diskus- eller nerveinvolvering, så er facetledssmerter stadig en rimelig arbejdshypotese. Men hvis de begynder at akkumulere flere ikke-facet-indikatorer, skifter sandsynligheden væk fra facetsmerternes oprindelse.
Tal nørdet til mig
Disse kriterier hjælper klinikere med at genkende smerter i lændens facetled og blev støttet af alle ortopædkirurger og rygspecialister. Derfor har de stor værdi for klinikere, der ikke har adgang til specialiseret diagnostisk udstyr. Men vi skal fortsat være forsigtige, da disse diagnostiske kriterier endnu ikke er blevet valideret, som forfatterne påpeger. Det bør undersøges i den nærmeste fremtid for fuldt ud at forstå og implementere disse resultater i praksis. Delphi-undersøgelsen er dog et godt udgangspunkt for at forbedre vores forståelse og strømline vores diagnostiske processer til ortopædiske rygspecialisters.
Overgangen fra faktoranalyse til praktiske kriterier krævede ekspertfortolkning. Det er her, den modificerede Delphi-metode var afgørende: Eksperter forfinede iterativt antallet af faktorer, navngivningen af faktorer og den praktiske beslutningsregel, indtil der var opnået 100 % konsensus. Delphi-metoder indeholder i sagens natur ekspertbias, men de er stadig standard inden for områder, hvor der ikke findes guldstandarddata, eller hvor guldstandarden er for invasiv.
Selv om undersøgelsen er banebrydende i sit forsøg på at operationalisere facetledsdiagnosen i primærsektoren, har dens konsensusbaserede karakter iboende ulemper. Faktoranalyse organiserer klinikerens opfattelse af diagnostiske elementer, men den ikke bekræfter ikke, om disse klynger virkelig forudsiger facetsmerter hos patienter. Kriterierne er logiske, klinisk sammenhængende og designet til at være gennemførlige, men de afventer ekstern validering i forhold til guldstandarden: dobbelte diagnostiske blokke. Det betyder, at fysioterapeuter bør fortolke kriterierne som lovende, men foreløbige, og egnede til at vejlede om mistanke og henvisning snarere end til at stille endelige diagnoser.
Budskaber, der kan tages med hjem
Abe et al. skabte enkle diagnostiske kriterier, der er designet til at hjælpe klinikere i primærsektoren og fysioterapeuter med at genkende, hvornår rygsmerter kan komme fra facetleddene, som er en behandlingsbar struktur, der ofte overses. Hvis en patient har 2 facetlignende tegn (lokal ømhed, ensidig smerte, smerte fremkaldt ved udstrækning) og ikke for mange tegn, der peger i retning af nerveinddragelse eller diskusproblemer, er facetledssmerter sandsynlige.
Den største begrænsning er dog, at disse kriterier endnu IKKE er blevet valideret i forhold til de diagnostiske guldstandardblokke. Hvis fremtidig validering viser dårlig nøjagtighed, kan hele beslutningsreglen kræve revision. Indtil da bør kriterierne vejlede klinisk mistankeikke en endelig diagnose.
Reference
FORBEDRE DIN VIDEN OM LÆNDESMERTER HELT GRATIS
5 helt afgørende ting, du ikke lærer på universitetet, som vil forbedre din behandling af patienter med lændesmerter med det samme, uden at du skal betale en eneste krone.

