Identificering af cervikal nerverodsinvolvering baseret på anamnese og undersøgelse

Introduktion
Det kan være en udfordring at identificere cervikal nerverodspåvirkning på grund af et overlap af almindelige tegn og symptomer mellem forskellige patologiske tilstande. Derfor er en god anamnese og klinisk undersøgelse afgørende for at øge sandsynligheden for en korrekt diagnose. Brugen af enkeltstående tests eller patientinformation har vist sig at have lav diagnostisk værdi. (Mizer et al., 2017) Det blev derfor anbefalet at undersøge den bedste måde at diagnosticere cervikal nerverodspåvirkning hos en patient, der præsenterer sig med træk af cervikal radikulær smerte og/eller radikulopati. Tre separate modeller blev udviklet og sammenlignet for at afgøre, hvordan de etablerer en nøjagtig diagnose af cervikal nerverodspåvirkning.
Metoder
Undersøgelsen brugte prospektivt indsamlede data til at konstruere en diagnostisk prædiktiv modelleringsundersøgelse fra Sleijser-Koehorst et al., 2021. I 2021-undersøgelsen blev den diagnostiske nøjagtighed bestemt for flere elementer, der stammer fra patienthistorien og den kliniske undersøgelse hver for sig. Den aktuelle undersøgelse, som vi gennemgår i dag, havde til formål at udvikle en diagnostisk model og bestemme den kliniske anvendelighed af en kombination af elementer, der hver for sig opnåede gode diagnostiske egenskaber. Elementer fra 2021-undersøgelsen, der opnåede sensitivitets- eller specificitetsværdier på mindst 0,80, blev udvalgt til udvikling af de tre prædiktive modeller.
Disse prædiktorer omfattede:
- Model for patienthistorie:
- Armsmerter værre end nakkesmerter
- Patientrapporteret paræstesi
- Patientrapporteret paræstesi og/eller følelsesløshed
- Fremkaldelse af symptomer ved strygning
- Reduktion af symptomer ved at gå med hånden i lommen
- Model for klinisk undersøgelse
- Spurling-test
- Neurodynamisk test 1 for øvre lemmer (medianusnerven)
- Cervikal distraktionstest
- Neurologiske tests
- Fornemmelse
- Reflekser
- Svaghed i musklerne
Den tredje prædiktive model var en kombination af anamnesemodellen og den kliniske undersøgelsesmodel tilsammen.
For at bestemme de tre modellers diagnostiske evne sammenlignes hver forudsigelsesmodel med referencestandarden (guldstandarden). I denne undersøgelse brugte forfatterne to kriterier for referencestandarden:
- En klinisk diagnose af cervikal nerverodspåvirkning stillet af en neurokirurg
OG
- En MR-scanning, der påviser nerverodskompression eller -irritation på samme eller tilstødende niveau, som er i overensstemmelse med den kliniske diagnose (baseret på den dermatomale fordeling).
Modellerne blev analyseret, og den diagnostiske nøjagtighed blev beregnet ved hjælp af arealet under kurven (AUC). AUC blev fortolket på følgende måde:
- AUC ≥ 0,9: enestående diagnostisk nøjagtighed
- AUC 0,80 til 0,89: fremragende diagnostisk nøjagtighed
- AUC 0,70 til 0,79: acceptabel diagnostisk nøjagtighed
- AUC 0,51 til 0,69: dårlig diagnostisk nøjagtighed
- AUC = 0,5: ingen diskriminerende værdi
Resultater
Hundrede og fireogtredive patienter med mistanke om nerverodspåvirkning blev inkluderet i undersøgelsen. Den mediane symptomvarighed var 26 uger, og stikprøven havde en gennemsnitsalder på 49,9 år. Befolkningen var næsten ligeligt fordelt på begge køn. Hos 66 patienter blev der identificeret en cervikal nerverodspåvirkning ved hjælp af referencestandarden, og 68 havde ingen cervikal nerverodspåvirkning baseret på referencestandarden.
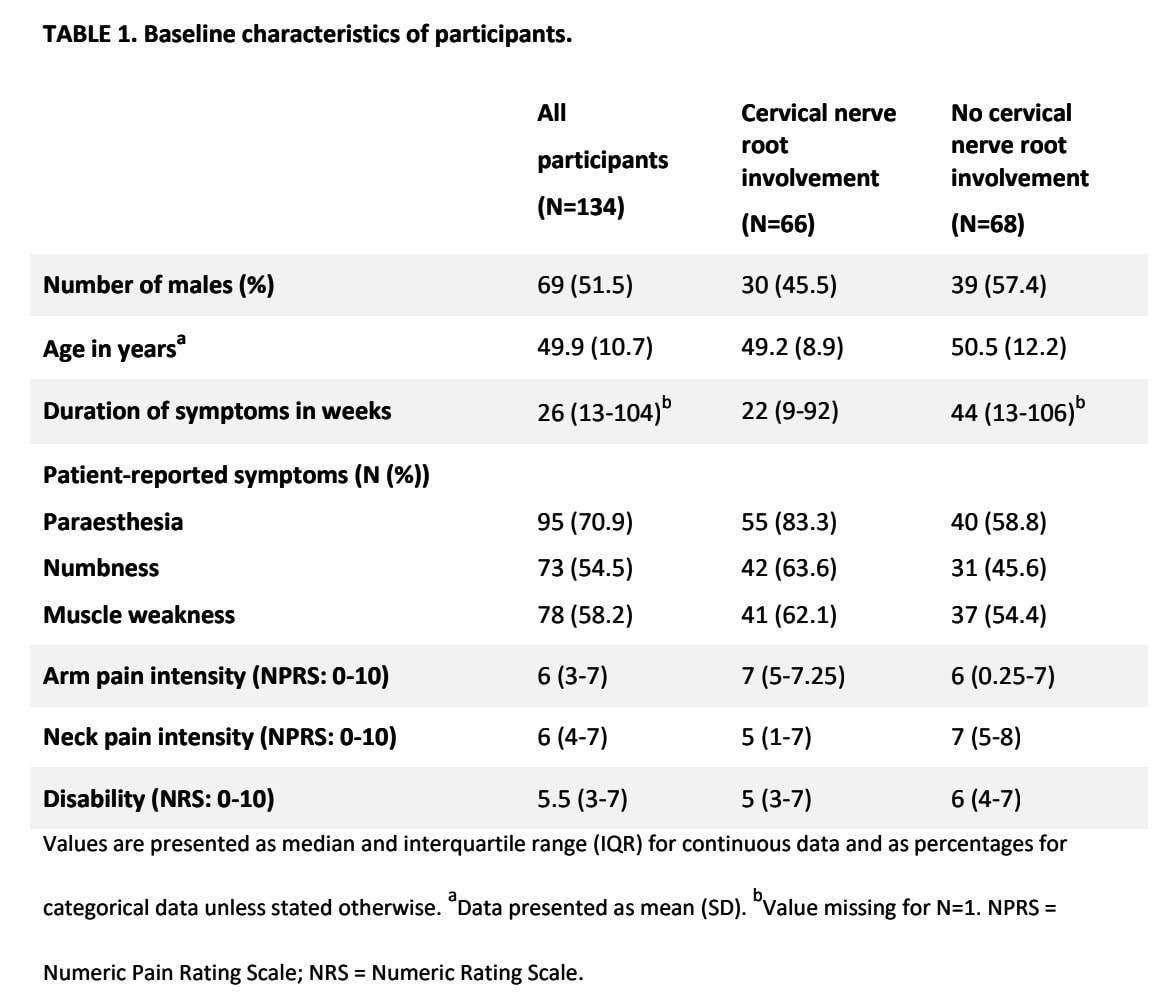
Den multivariate regressionsanalyse beholdt følgende variabler i forudsigelsesmodellerne:
Forudsigelsesmodel for patienthistorie
Prædiktorerne "armsmerter værre end nakkesmerter" og "patientrapporteret paræstesi og/eller følelsesløshed" blev bibeholdt i modellen for patienthistorien. Tilsammen opnåede de en AUC på 0,74, hvilket indikerer en acceptabel diagnostisk nøjagtighed.
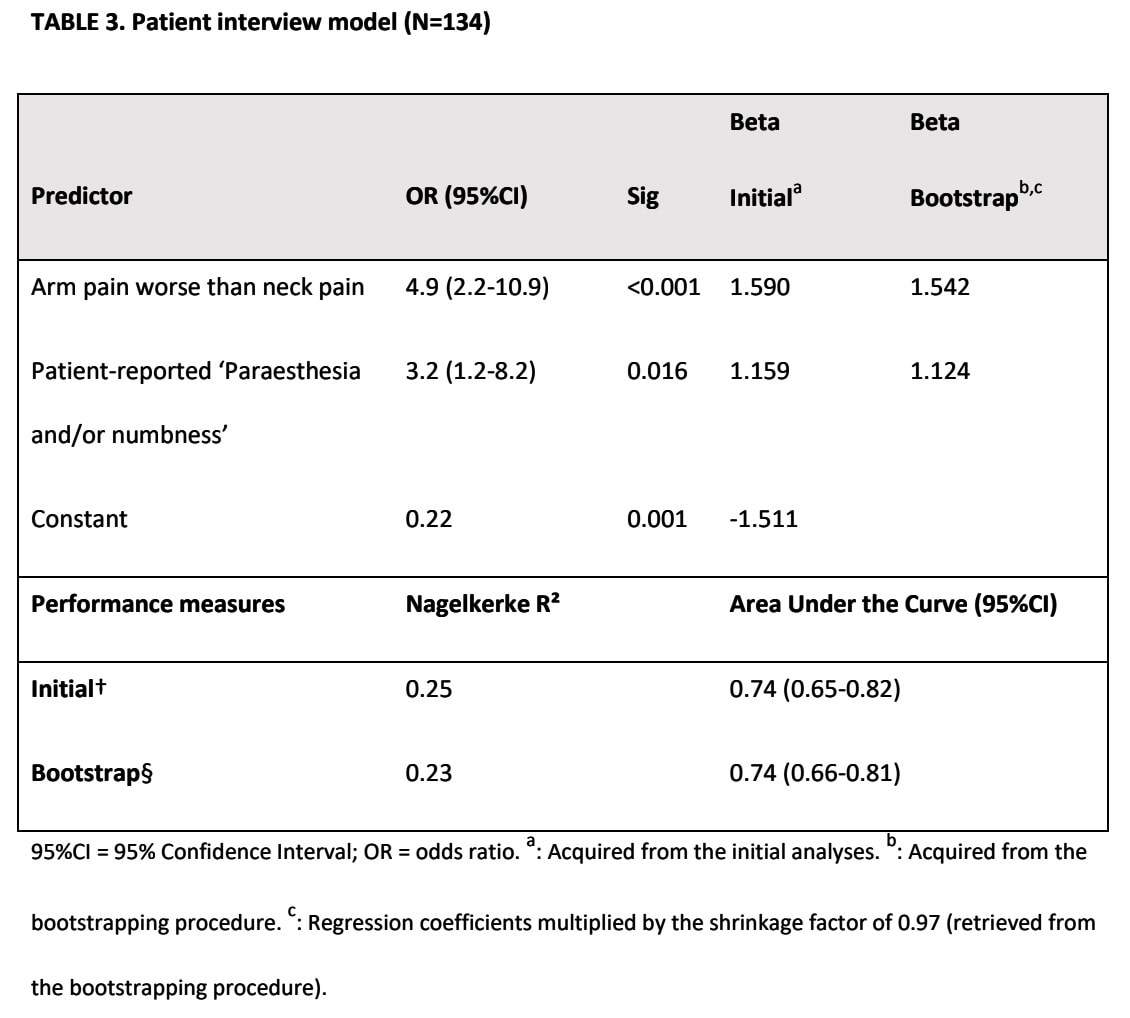
Model for klinisk undersøgelse
Spurling-testen og ULNT1-testen blev bibeholdt efter den multivariate analyse. Der blev beregnet en AUC på 0,77, hvilket indikerer en acceptabel diagnostisk nøjagtighed.
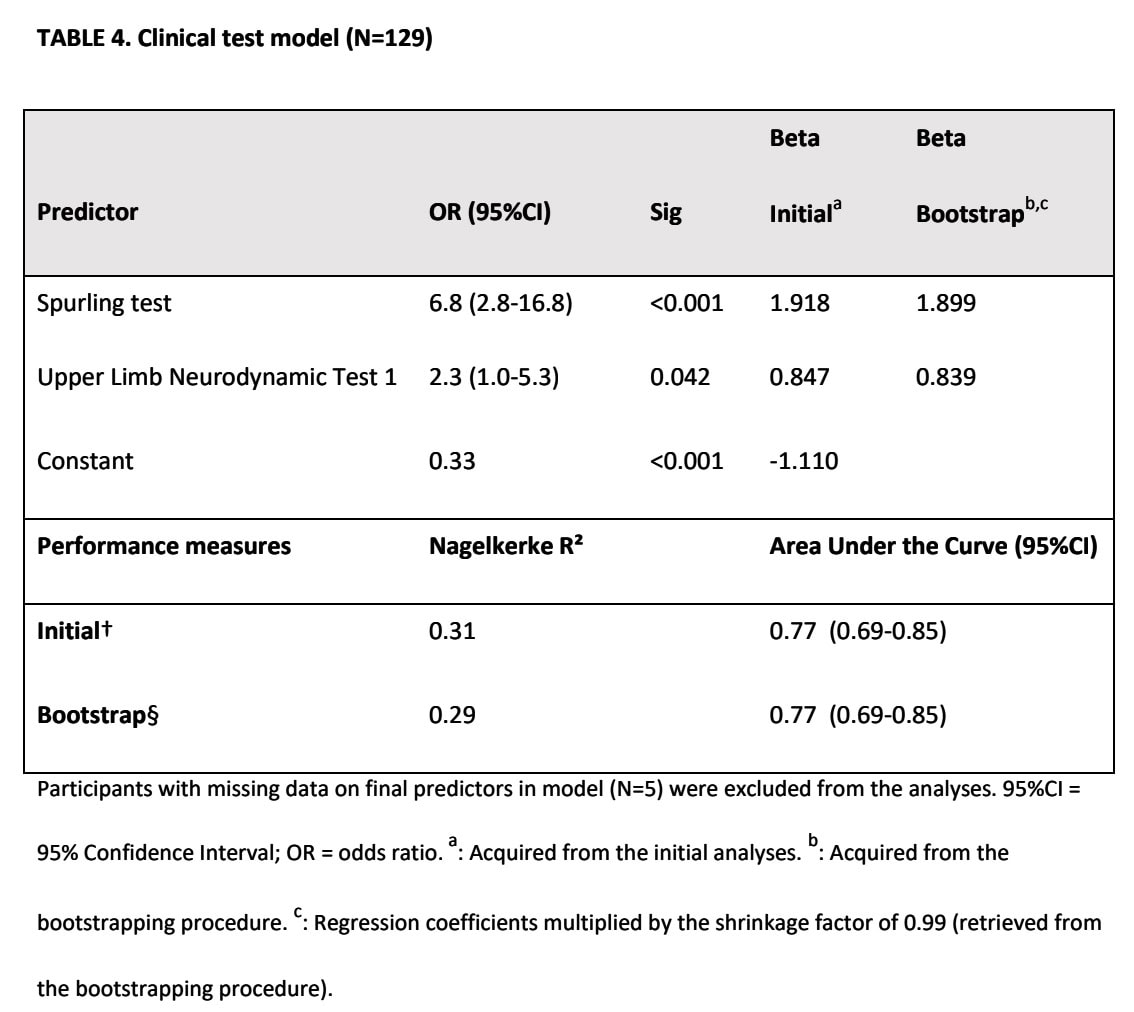
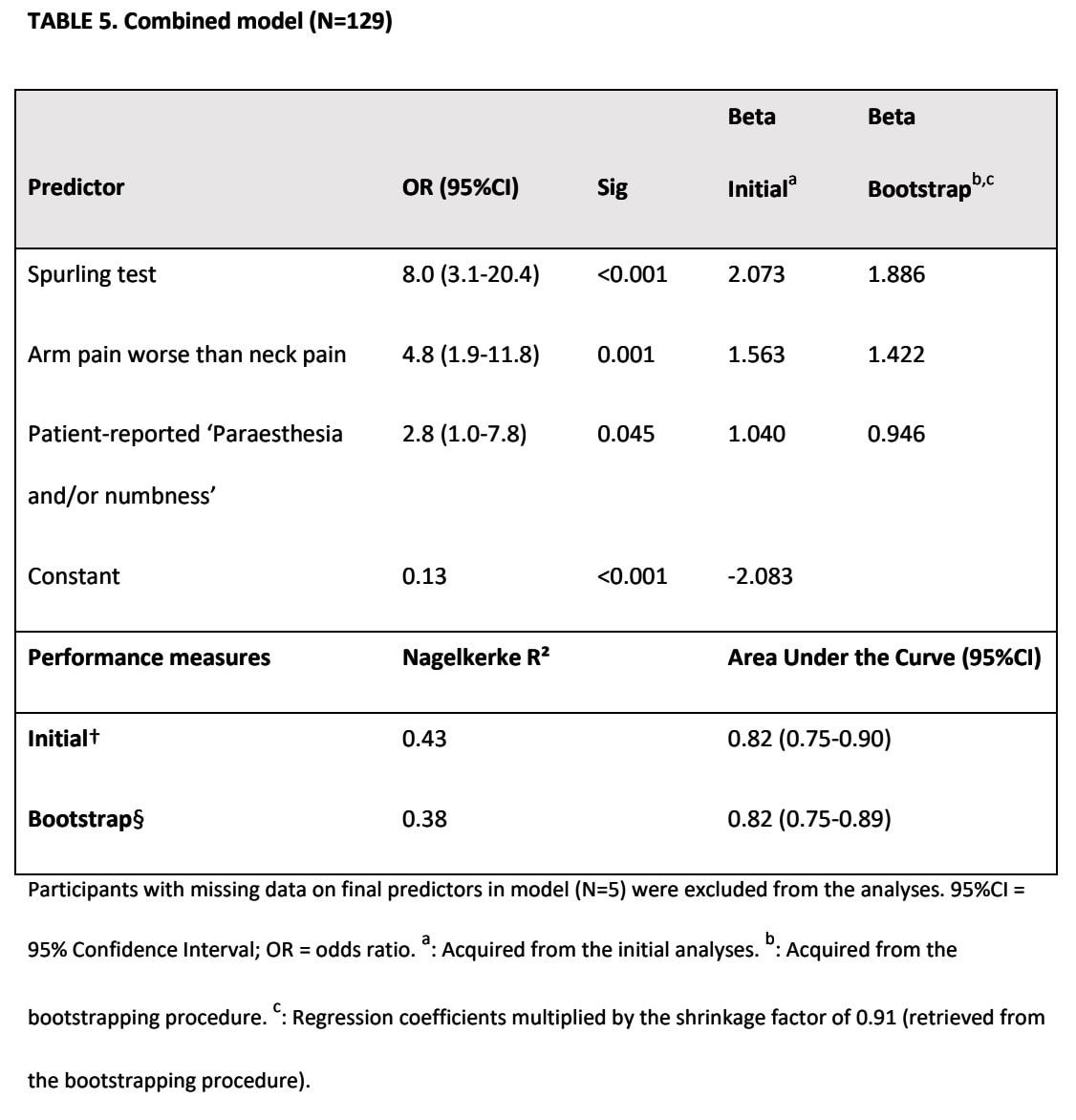
Kombineret model
Tre prædiktorer blev bevaret i kombinationen af modellen for patienthistorie og modellen for kliniske undersøgelsesresultater:
- Armsmerter værre end nakkesmerter
- Patientrapporteret tilstedeværelse af paræstesi og/eller følelsesløshed
- Spruttende test
Denne model havde en AUC på 0,82, hvilket afspejler en fremragende diagnostisk nøjagtighed.
Spørgsmål og tanker
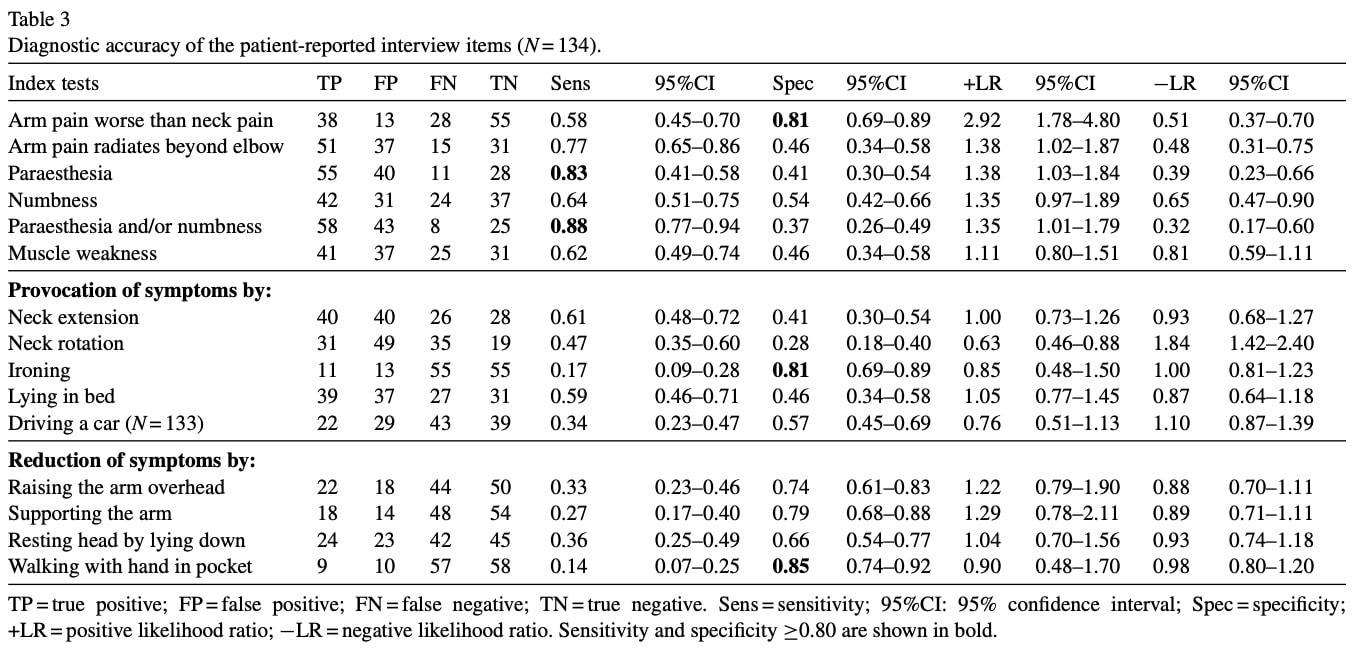
Da der allerede findes flere kliniske forudsigelsesregler og klynger af tests, der undersøger sandsynligheden for cervikal nerverodspåvirkning (f.eks. Wainner-klyngen), tilføjer denne undersøgelse ved første øjekast ikke meget ny information. Men i tilfældet med Wainner-klyngen får man oplysninger fra kliniske undersøgelsesresultater. Vi ved alle, at en god klinisk undersøgelse er altafgørende, og at udvælgelsen af nøjagtige tests er afgørende. Alligevel kan disse klynger være nyttige for klinikere, der allerede har erfaring med mønstergenkendelse af problemer med cervikal nerverodspåvirkning. For de fleste uerfarne og mindre erfarne klinikere springer den visse trin over i den hypotetisk-deduktive kliniske ræsonnementsproces. Denne undersøgelse hjælper med at genkende visse tegn og symptomer fra patientens anamnese og hjælper med at øge eller mindske mistanken om cervikal nerverodspåvirkning. Når alt kommer til alt, er "anamneseoptagelse stadig den vigtigste del af at få nøjagtige medicinske data, kende patienten og skabe tillid". (Flugelman et al. 2021) Differentialdiagnosen kræver, at man opstiller en række hypoteser, hvoraf nogle skal udelukkes og andre bekræftes, og for at nå frem til disse hypoteser skal man være i stand til at identificere, hvilke oplysninger der kan udledes af patientinterviewet. Da de nuværende data blev indsamlet fra en tidligere undersøgelse af samme forfatter (Sleijser-Koehorst et al. 2021), kan du tage et kig på den underliggende tabel, hvor forskellige patientrapporterede interviewelementer kan hjælpe dig med at få ledetråde om, hvornår du skal tænke på mulig cervikal nerverodspåvirkning.
Bemærk, at konfidensintervallerne er brede for de fleste af de underliggende tegn. Der kan være store forskelle i patienternes præsentation, og dette er ikke en udtømmende liste, da der er mange overlappende symptomer med andre patologier. Desuden blev visse tegn fra patientinterviewet udvalgt på baggrund af diagnostisk overlegenhed, og disse blev yderligere analyseret og forfinet i 2025-undersøgelsen.
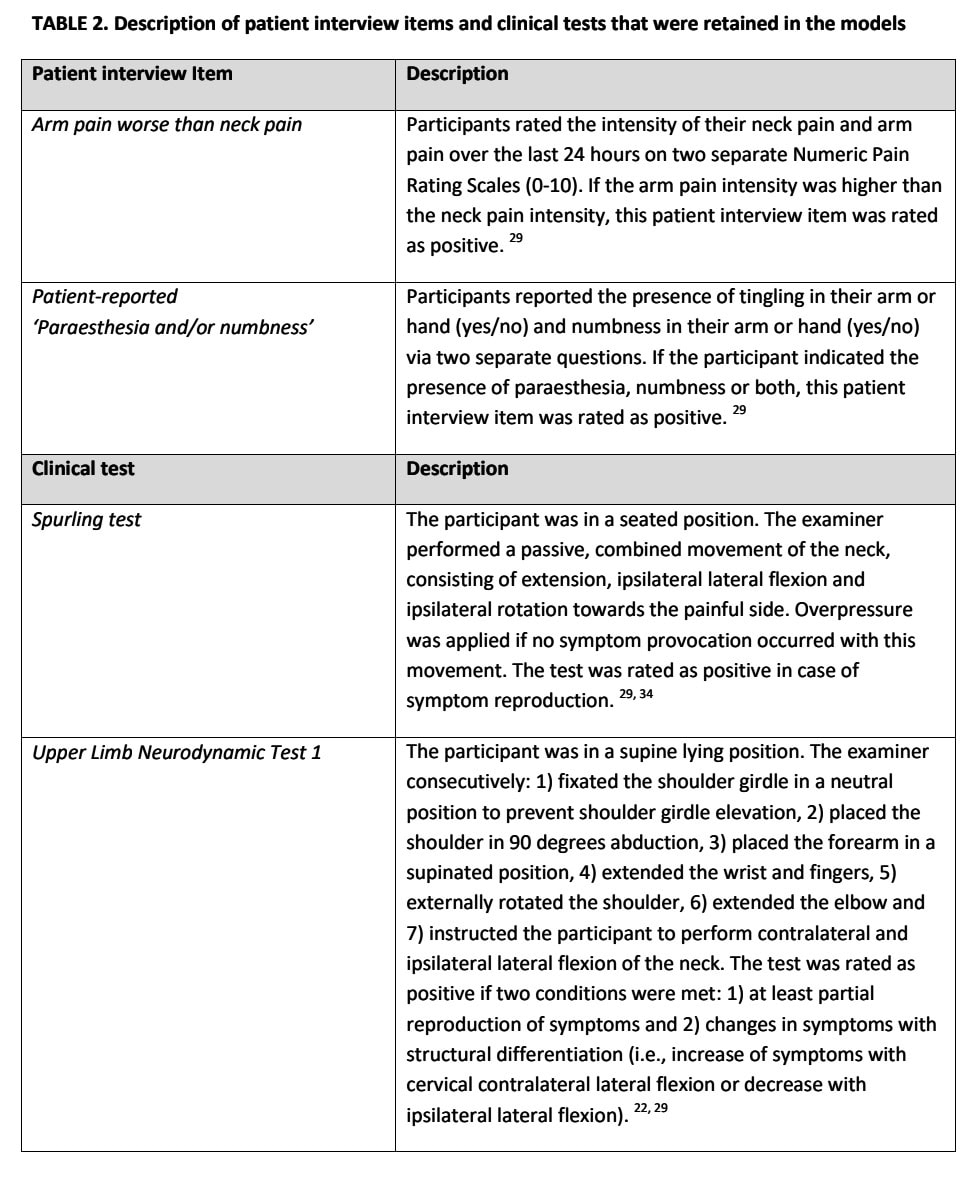
Det er meget vigtigt at forstå den nøjagtige beskrivelse af anamneseoplysninger og udførelse og fortolkning af kliniske tests. Tabel 2 beskriver, hvordan forfatterne fortolkede sporene fra anamnese og klinisk undersøgelse.
Tal nørdet til mig
Forfatterne udvalgte anamnestiske fund fra deres 2021-studie, der viste en sensitivitet og specificitet på mindst 0,80 til at identificere cervikal nerverodspåvirkning, selvom der for de kliniske undersøgelsesfund også blev inkluderet tests under nøjagtighedstærsklen på 0,80, men der blev ikke givet nogen begrundelse.
Den kombinerede model opnåede den bedste diagnostiske nøjagtighed. Det betyder, at en positiv Spurling-test sammen med patientrapporterede armsmerter, der er værre end nakkesmerter, og symptomer på paræstesi og/eller følelsesløshed giver den bedste nøjagtighed til at genkende en cervikal nerverodspåvirkning. Den forklarede varians var dog lav: 0.38. Hvis den forklarede varians er lav, betyder det, at der er mange andre ukendte faktorer, som påvirker diagnosen, og som modellen ikke fanger. Det betyder, at selvom den kombinerede model gør et godt stykke arbejde med at fortælle os, hvem der har nerverodspåvirkning med sikkerhed, er det ikke en perfekt model.
Selv den bedste model forklarede kun 38% af variationen i diagnoser. Det fortæller os noget:
- Modellen er nyttig, men ikke perfekt, hvilket betyder, at andre faktorer sandsynligvis spiller en rolle i diagnosticeringen af denne tilstand.
- Det kliniske skøn er stadig vigtigt - en fysioterapeut eller læge kan ikke stole på denne model alene, men bør snarere bruge den som et værktøj blandt andre i deres beslutningstagning.
Det er ikke 100 % forudsigeligt at diagnosticere cervikal nerverodspåvirkning alene ud fra interviews eller kliniske tests. Nogle patienter kan have tydelige symptomer, men ingen nervekompression. Andre har måske en positiv klinisk test, men har ikke sygdommen. Der kan være forskelle mellem de undersøgere, der udfører testene, eller patienterne kan bruge andre formuleringer til at beskrive deres symptomer, eller der kan være forskelle i, hvordan patientens svar fortolkes. Men i denne undersøgelse var der kun én undersøger, der udførte de kliniske tests, så variationen i resultaterne kan ikke skyldes forskelle mellem undersøgerne.
Konklusionen er, at selv om der ikke er udviklet et perfekt værktøj, kan brugen af en kombination af anamnese, kliniske tests og muligvis billeddannelse (som MR) være bedre til at identificere cervikal nerverodspåvirkning sammenlignet med enkeltstående tests, anamnesefund eller udelukkende baseret på MR-scanninger.
Forfatterne har designet en streng undersøgelsesprotokol, herunder tilstrækkelig blinding, ingen forsinkelse mellem vurderingen af testene og sammenligningen med referencestandarden, som undgår sygdomsprogression/regression bias, og ingen behandling mellem test og billeddannelse, så vi kan godt løfte på hatten. Det eneste, du skal være opmærksom på, er, om prævalensen på 49 % (som altså afspejler sandsynligheden før testen) kan generaliseres til din kliniske praksis.
Budskaber, der kan tages med hjem
Ved at bruge tilstedeværelsen af patientrapporteret paræstesi og/eller følelsesløshed, fundet af armsmerter, der er værre end nakkesmerter, og en positiv Spurling-test som prædiktorer for at identificere cervikal nerverodspåvirkning, nåede man tærsklen for fremragende diagnostisk nøjagtighed. Ekstern validering af den nuværende model er stadig nødvendig, især fordi den bedste prædiktive model kun kunne forklare 38 % af variansen. Den aktuelle undersøgelse hjælper med hypotetisk-deduktiv ræsonnering.
Reference
Få mere at vide
21 AF DE MEST NYTTIGE ORTOPÆDISKE TESTS I KLINISK PRAKSIS
Vi har lavet en 100 % gratis e-bog med 21 af de absolut mest nyttige ortopædiske tests pr. kropsregion, som med garanti vil hjælpe dig med at stille en korrekt diagnose i dag!

