Шиен радикуларен синдром: Да оперираш или да образоваш?

Въведение
Шийният радикуларен синдром е общ термин, който обхваща шийната радикуларна болка и шийната радикулопатия. Последният е състояние, причинено предимно от дискова херния в шийната област, което води до сетивни и двигателни дефицити. Цервикалната радикуларна болка се проявява като излъчваща се болка по ръката, често достатъчно силна, за да наруши ежедневния живот. Макар че симптомите често се подобряват в рамките на шест месеца, хирургичната намеса, обикновено предна дисконектомия, се обмисля при неуспех на консервативните мерки. Въпреки отчетените проценти на успеваемост от 80-95 % въз основа на функционалните и болковите резултати, само две трети от пациентите изразяват задоволство от цялостното облекчаване на свързаните с тях оплаквания. Това подчертава постоянната необходимост от изследвания за оптимизиране на стратегиите за лечение. Това изпитване CASINO е инициирано, за да се преодолее недостигът на знания относно дългосрочните разлики в резултатите между хирургичното и консервативното лечение на пациенти с шиен радикулерен синдром, дължащ се на херния на междупрешленния диск.
Методи
Това проспективно кохортно проучване е проведено в Нидерландия в периода 2012-2021 г. Допустими участници са възрастни на възраст от 18 до 75 години, които са имали шиен радикулерен синдром, дефиниран като инвалидизираща болка или усещане за изтръпване в продължение на поне два месеца. Невролог или неврохирург потвърди диагнозата, а ЯМР сканирането потвърди наличието на дискова херния с компресия на коренчетата.
В случай на цервикална миелопатия (обективирана чрез ЯМР) или пареза на ръката, определена като MRC < 4, участниците бяха изключени.
След консултацията с неврохирург беше създадена група за хирургично и консервативно лечение. Двете възможности бяха обсъдени и балансирани с участника и при съгласие беше взето решение дали да се избере операция или консервативно лечение. Не е извършена рандомизация.
Участниците, които избраха хирургичната интервенция, претърпяха стандартна предна дискектомия под обща анестезия, при която задната надлъжна връзка беше отворена, за да се декомпресират нервното коренче и твърдата мозъчна обвивка. В междупрешленното пространство е поставена клетка от PEEK. След процедурата участниците бяха хоспитализирани за един до два дни, но след нея не се провеждаше физиотерапия.
За групата с консервативно лечение, съгласно протокола, отговаряше неврологът или общопрактикуващият лекар. Участниците в тази група бяха информирани за състоянието и благоприятната прогноза на цервикалната радикулопатия. Те са били насърчавани да възобновят ежедневните си дейности. При необходимост е бил включен поетапен подход за лечение на болката с парацетамол, НСПВС или трамадол. Не им е била предписвана рутинно физиотерапия или мека яка на врата; въпреки това е било разрешено да се започне това лечение, ако пациентът е сметнал за необходимо. Те получиха график, насочен към степенувана активност. Участниците в тази група са били защитени, което означава, че в случай на прогресивни неврологични дефицити или непоносима болка, пациентите са били насочвани обратно към неврохирург, за да се проучат потенциалните хирургични възможности.
Първичните резултати са скалата VAS за болка в ръката и индексът на увреждане на шията. Тези измервания са получени в началото, на 6, 12, 26, 38, 52 и 104 седмици след включването в проучването. Индексът за увреждане на шията е преобразуван в 100-точкова скала, като по-високите резултати означават по-лоши резултати. Минималната клинично значима разлика (MCID) е определена като 30 % намаление на болката в ръката по VAS и 20 точки по 100-точковия индекс за увреждане на шията.
Вторичните резултати включваха скалата VAS за болки във врата и EuroQol VAS (EQ-VAS), която оценява общото здравословно състояние от 0 (най-лошото въобразимо здраве) до 100 (най-доброто въобразимо здраве).
Данните на участниците бяха дихотомизирани, за да се отчете разпределението на успешните и неуспешните резултати. Следните гранични стойности се считат за добър резултат:
- VAS болка в ръката ≤ 25
- Индекс на увреждане на шията ≤ 24
- VAS болка във врата ≤ 35
- EQ-VAS ≥ 69
Резултати
В проучването са включени общо 141 участници, 53 от които са лекувани консервативно и 88, които са избрали хирургична предна декомпресия.
Хората в консервативната група са били средно на 54,6 години, в сравнение с тези в хирургичната група, които са били на 49 години. Тази разлика във възрастта беше статистически значима. В консервативната група 58% са били мъже, докато в хирургичната група те са били само 40%. Тази разлика между половете обаче не е статистически значима. Средният индекс на телесна маса (ИТМ) в консервативната група е 27,7 kg/m2 в сравнение с 25,8 kg/m2 в групата на хирурзите, което води до значителна разлика в изходно положение. Средната стойност на VAS болка в ръката в консервативната група е 49,9/100 в сравнение с 60,9/100 в консервативната група, което също води до значителна разлика между групите на изходно ниво.
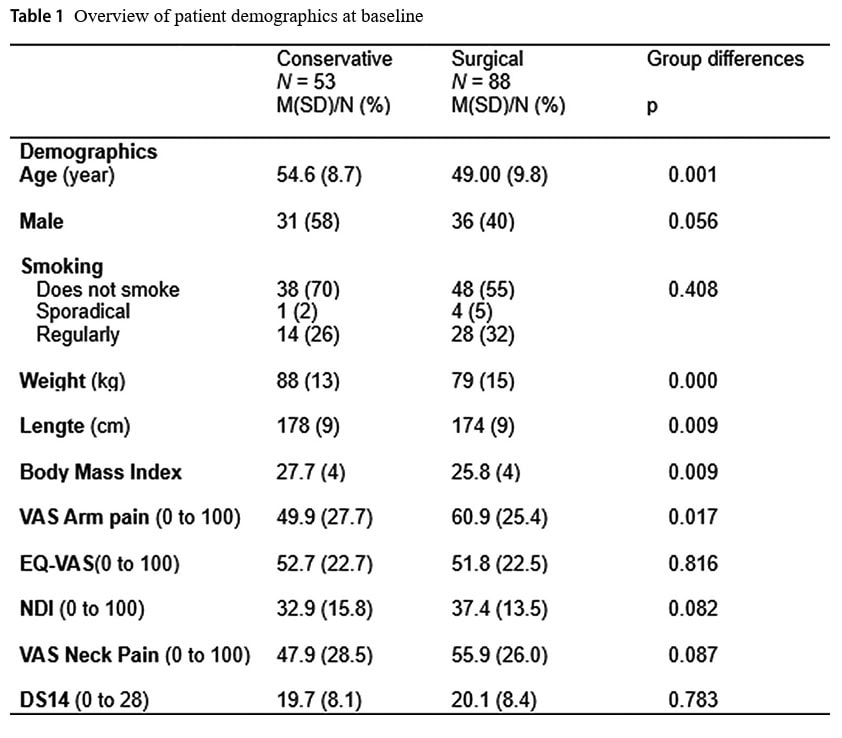
През първата година болката в ръката по VAS намалява средно с 36,9 мм в консервативната група в сравнение с 43,9 мм в хирургичната група. Това не доведе до значима разлика между групите (p = 0,858).
Индексът на увреждане на шията за една година намалява средно с 13,3 точки в консервативната група и с 20,1 точки в хирургичната група, което не води до значителна разлика (p=0,329).
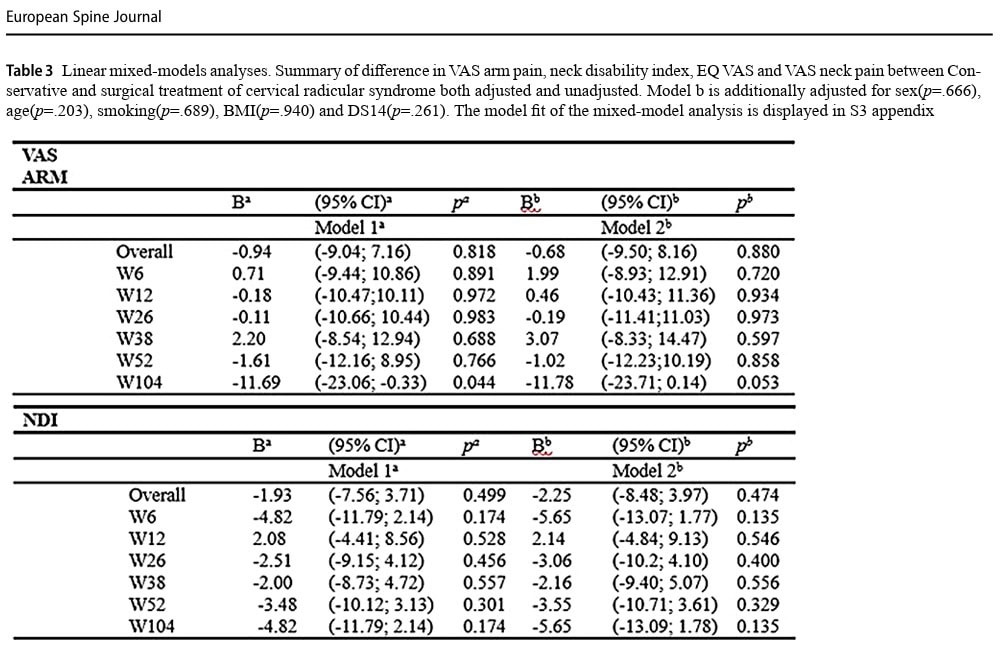
При сравняване на данните на 2 години (104 седмици), болката в ръката по VAS е намаляла с 27,1 mm в консервативната група и с 41,9 mm в хирургичната група. Това не е довело до значима разлика между групите (p=0,053), въпреки че авторите погрешно са я обозначили като клинично значима в рамките на-групова разлика, тъй като намалението е надхвърлило предварително определения успешен спад от 30 %.
Индексът на уврежданията на шията след 2 години показва средно намаление от 12,5 точки в консервативната група и 20,6 точки в хирургичната група. Това не е статистически значимо (p=0,135).
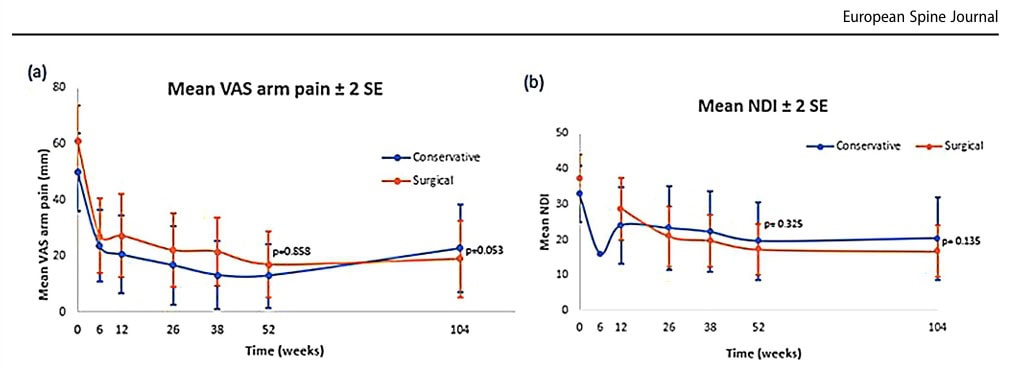
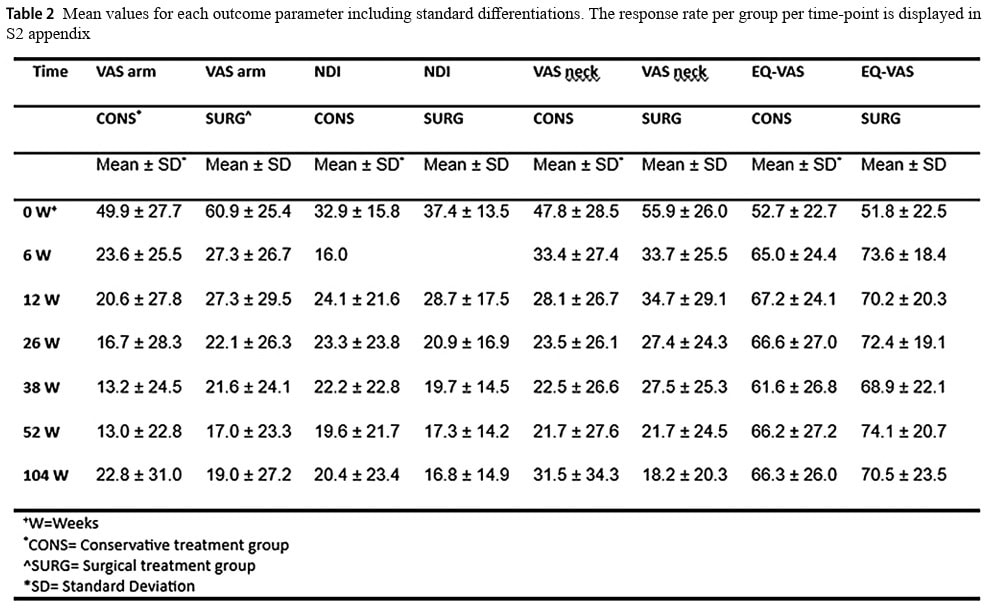
Когато данните за болката в ръката по VAS са дихотомизирани, 87 % от участниците в консервативната група и 70 % в хирургичната група съобщават за добър резултат. Това се промени на 70 % и 74 % на 2 години, съответно за консервативната и хирургичната група.
Дихотомизирането на индекса на уврежданията на шията на 1 година показва, че 76 % от консервативната група и 74 % от групата, подложена на хирургично лечение, имат добър резултат. На 2 години този показател се променя на 71 % от консервативната група и 80 % от хирургичната група.
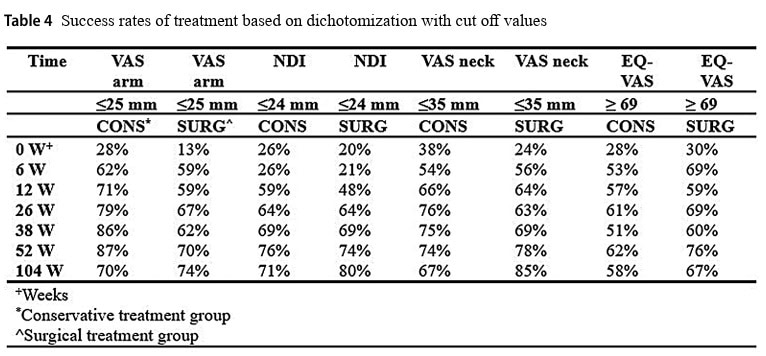
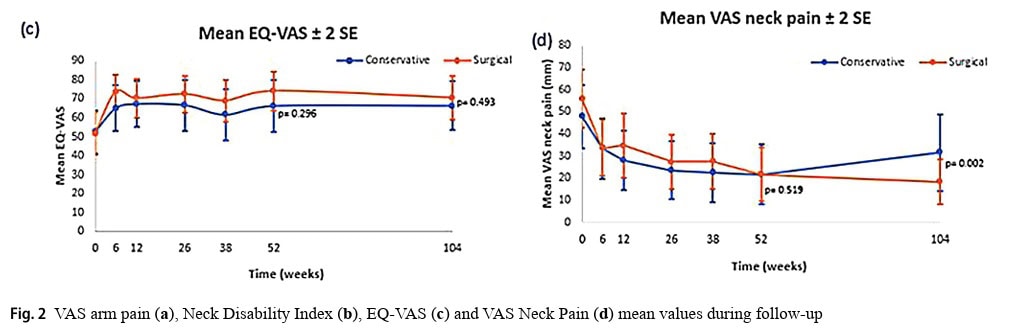
Анализът на вторичните резултати не показа значителни разлики (p=0,493) между групите на 1 или 2 години за EQ-VAS, въпреки че и двете групи се подобриха през годините. VAS за болка във врата намалява еднакво с течение на времето, но след 2 години е установена значителна разлика в полза на хирургичната група (p=0,002).
Въпроси и мисли
Първо. Нещо, което ми направи впечатление, беше непоследователната употреба на терминология. В статията, както и в протокола, авторите използват термините "цервикална радикулопатия" и "цервикален радикуларен синдром" като взаимозаменяеми. Въпреки че изглеждат сходни, тези термини не са синоними, въпреки че много пъти в литературата терминологията се припокрива и се използва непоследователно. За да бъдем ясни, цервикалният радикуларен синдром е общ термин, под който попадат цервикалната радикуларна болка и цервикалната радикулопатия. Когато цервикалната радикуларна болка сочи към болезнено състояние, причинено от компресия или дразнене на коренче на цервикален нерв, цервикалната радикулопатия се отнася до загуба на нервна функция. Загубата може да бъде моторна или сетивна, но може да доведе и до загуба на рефлекси. Комбинацията от болка и загуба на нервна функция може да се нарече болезнена радикулопатия.
Сега, когато това е ясно, е важно да се знае коя популация пациенти е изследвана в тази публикация. Заглавието насочва към цервикална радикулопатия, което предполага, че състоянието се характеризира със загуба на нервна функция. В резюмето се посочва цервикален радикуларен синдром. В критериите за допустимост "инвалидизиращи симптоми ИЛИ изтръпване". Тя е твърде широка, за да е ясна. Човек с мъчителна болка от цервикална радикуларна болка може да има инвалидизиращи симптоми. По същия начин човек със загуба на двигателна функция, произхождаща от цервикална радикулопатия, може да бъде засегнат от симптоми на инвалидизация. Освен това не са споделени никакви подробности за диагнозата, поради което е трудно да се направи категоричен извод коя точно популация пациенти е била включена. В целия текст акцентът е поставен върху болката, а не върху загубата на неврологична функция, като се приема, че цервикалната радикуларна болка е в обхвата. Това обаче остава предположение. Липсата на яснота при определянето на изследваната популация ограничава възможността за тълкуване на резултатите и приложимостта им към конкретни клинични подгрупи. От решаващо значение е терминологията да бъде правилно подбрана!
Методологията е променена от RCT към дизайн на наблюдателна кохорта. Със сигурност разбирам защо авторите са решили да променят RCT в кохортно проучване, особено след като са срещнали проблеми с набирането на участници. Проучването е продължило девет години - много време, през което медицината продължава да се развива и да въвежда иновации. Придържането към първоначалния план за провеждане на RCT би довело до загуба на ресурси и набиране на малка извадка, с процедури, които може да са остарели, когато публикацията най-накрая бъде представена, като в крайна сметка не допринасят за натрупването на доказателства. И все пак наблюдателното проучване не е оптимално, тъй като е податливо на отклонения. Не се споменава изрично къде са били набирани участниците, но предполагам, че това е станало в болнични условия за третична медицинска помощ, тъй като неврологът и неврохирургът са могли да установят диагнозата и неврохирургът е участвал във вземането на решение за лечение заедно с пациента. Тъй като тези хора вече са се консултирали с неврохирург, това повишава вероятността тези хора вече да са търсили по-напреднали грижи, което предполага, че те са имали предразположение към операция. Всъщност от 141 кандидати, отговарящи на условията, почти две трети са избрали хирургично лечение. Това може да означава, че проучването е било повлияно от пристрастия при подбора и пристрастия при лечението. Следователно остава клинично равновесие, което би оправдало провеждането на RCT в бъдеще. Тъй като диаграмите на спагети показват значителна хетерогенност, дори в рамките на групите, би било целесъобразно да се направят анализи на подгрупите за по-нататъшно уточняване на отговорилите и неотговорилите участници.
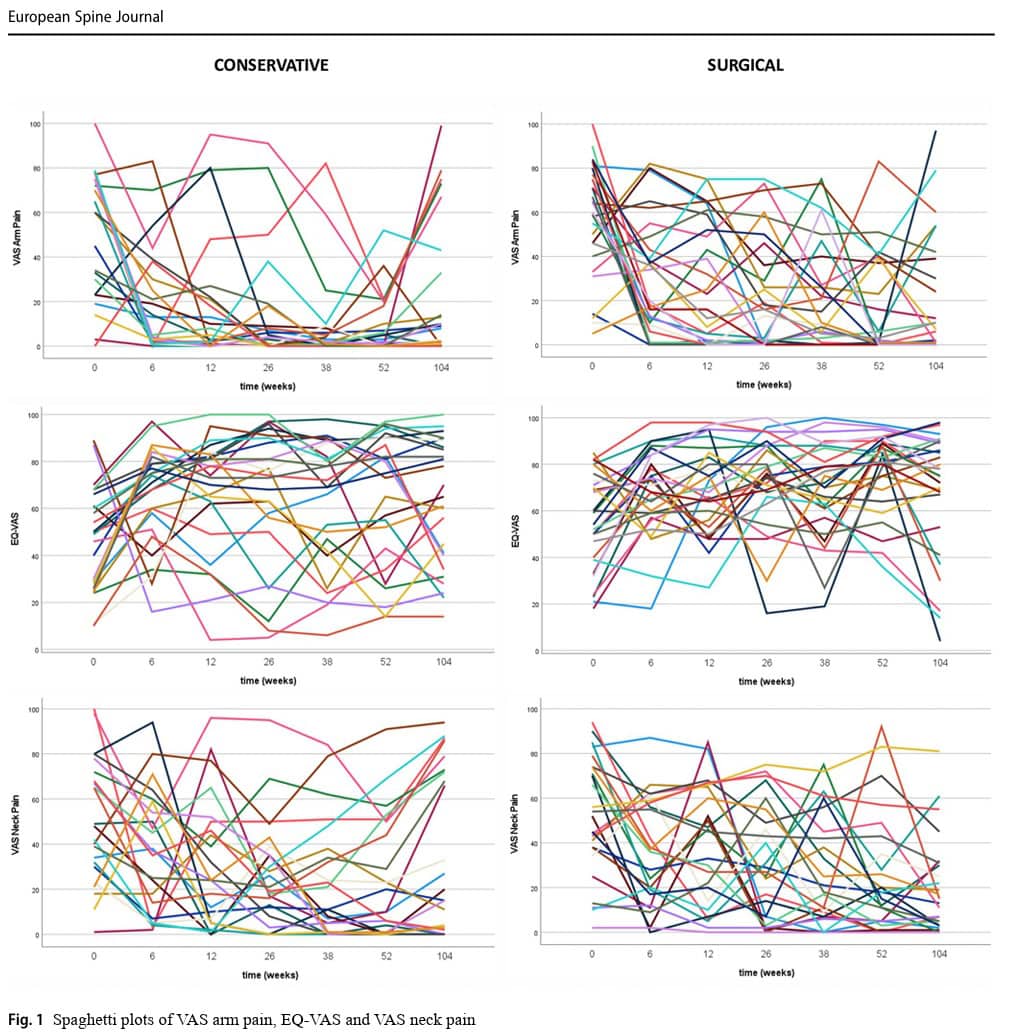
При разглеждане на индивидуалните данни от графиките на спагети може да се наблюдава голяма междуиндивидуална променливост на резултатите. Това означава, че изследваната популация е имала значителна хетерогенност, което се отразява и в големите стандартни отклонения. Още на изходно ниво няколко фактора се различават, но интересното е, че тези разлики не са значими като ковариативите в анализите. Анализите не откриха значими смущаващи ефекти за изходните разлики, което означава, че въпреки че групите не са били равни в началото, тези разлики не влияят или не предсказват резултатите във времето. Например, значителна разлика в ИТМ не означава, че някой с по-нисък ИТМ автоматично ще има по-добър ефект от лечението в сравнение с някой с по-висок ИТМ.
Авторите са объркали удовлетворението на пациента с добрите резултати. Преди да се анализират данните, бяха определени няколко гранични стойности, които показват добър резултат. В текста, когато се постига една от граничните стойности, авторите понякога я наричат значим резултат, което показва удовлетвореност на пациента. Например в таблица 4 е показано, че на 2 години 70% от участниците, лекувани консервативно, са имали болка в ръката по VAS под 25 mm/100. Авторите обозначават това като успешен резултат, което е разбираемо. Въпреки че добрите резултати и удовлетвореността на пациентите могат да бъдат свързани, когато някой предложи определен граничен резултат, това не означава непременно, че пациентът смята, че надхвърлянето на този граничен резултат е задоволителен резултат. Мога да си представя, че човек с болка в ръката по VAS под 25, който все още има висок индекс на увреждане на шията, не би бил прекалено доволен, въпреки че авторите отбелязват пациента като човек, показващ успешен резултат. По-скоро пациентите трябва да бъдат включени в планирането на дадено проучване, за да посочат какви резултати биха показали успех и биха им донесли удовлетворение.
Говорете с мен като с ботаник
Първоначално проучването е било замислено като рандомизирано контролирано изпитване (RCT), но по пътя е било трансформирано в наблюдателно кохортно проучване. Авторите обясниха, че това отклонение от протокола е било необходимо, тъй като включването се е оказало предизвикателство. Дванадесет участници са били включени във формата на RCT, преди да се премине към формата на кохортно проучване. Отклонението от протокола е обяснено прозрачно в документа.
Предварително определените изчисления на размера на извадката изискват включването на 100 участници в група, като се приема, че алфа = 0,05, 90% мощност и 15 мм намаление на VAS болката в ръката е клинично значим ефект, при най-лошия сценарий стандартно отклонение от 30 и като се вземат предвид 10% загуба на проследяване.
Ето три аспекта за обсъждане:
- Индексът на увреждане на шията е посочен като вторичен резултат в протокола, но е използван като първична мярка за резултат в окончателната публикация. Тази post hoc промяна въвежда риск от пристрастие при отчитане на резултатите и поражда опасения за селективно отчитане.
- MCID е определен на 30% намаление на болката в ръката по VAS, но за анализа на мощността е използвано намаление от 15 мм, което е клинично значимо. Това е работа с двойни стандарти.
- Въпреки че са били необходими 200 участници, проучването е било спряно, след като са били включени 141 участници, девет години след началото на записването. По този начин авторите пренебрегват първоначалното си изчисление на размера на извадката и са включени по-малко участници от първоначално планираното. Това ограничава силата на проучването и може да доведе до фалшиви отрицателни резултати.
Резултатите бяха описани в съответствие с MCID, с уговорката относно начина, по който авторите интерпретират това. Нека да разгледаме по-отблизо казаното.
- За резултата VAS болка в ръката, консервативната група показва намаляване на болката от 49,9/100 на 13,0 на 1 година. По скалата на VAS това означава разлика от повече от 30 мм от 100 мм, което надхвърля MCID от 30 мм. Преминаването от 49,9 мм на 13,0 мм е намаление със 74%.
- За резултата VAS болка във врата в консервативната група се наблюдава намаление от 47,8 мм на 21,7 мм. Макар че това означава намаление от 54,6 %, което на пръв поглед надхвърля MCID, тази разлика от 26,1 mm е под прага на MCID от 30 mm.
- Въпреки че в тази публикация това погрешно тълкуване не е било пресилено, за да се посочи разлика, когато всъщност няма такава, това е често срещано погрешно тълкуване/подвеждане, за което винаги трябва да внимавате, когато четете дадена статия. Когато се изисква намаление с 30 мм по скала от 100 мм (което е 30 %), винаги трябва да внимавате за общата изкривена картина на етикетиране на 30 % разлика като клинично значима, когато тя е изразена в първоначалната оценка вместо в общата скала.
- Както виждате, намалението с 30% не е намаление с 30/100 точки.
Тъй като цервикалната радикулитна болка обикновено е по-силно изразена в ръката, отколкото във врата, авторите са свършили добра работа, като са дали приоритет на VAS болката в ръката като първична крайна мярка. Въпреки че и двете групи демонстрират значимо намаляване с течение на времето, намаляването на болката в ръката не достига значима разлика между групите. Въпреки че и двете групи са имали значимо намаление на болката в ръката, не може да се посочи превъзходството на едното лечение над другото, като такова. Единствено VAS за болка във врата е постигнал статистически значима разлика между групите на 2 години, в полза на хирургичната група. Но когато хората се оплакват повече от болките в ръката си при това състояние и единствената значима разлика между групите е установена за вторичния резултат VAS болки във врата, като на всичкото отгоре трябва да изчакат 2 години, преди да надминат консервативната група, това показва ли превъзходство на операцията? Не мисля така, а 95 % доверителен интервал подкрепя тази мисъл, тъй като варира от -30,71 (което надхвърля MCID) до -7,03 (което е приблизително под MCID). И освен това единствената значима разлика е получена при вторичен резултат в проучване, при което не е приета корекция на Бонферони за многократни сравнения, което увеличава риска от фалшиво положителни резултати.
И накрая, по време на проучването е предоставена много малко информация относно пациентите. Както е записано в методологията, в консервативната група физиотерапията не е била рутинно предписана, въпреки че е била разрешена. Никъде в публикацията не са споменати съпътстващи лечения или употреба на медикаменти. Тъй като общопрактикуващият лекар и неврологът са отговаряли за пациента, грижите вероятно са били по-биомедицински ориентирани. Добрите подобрения в тази група не показват, че физиотерапевтичната консултация сама по себе си е необходима, но тъй като са споделени малко подробности, не знаем точно колко биопсихосоциално ориентирани са били обучението и информацията. Беше ли разговорът ориентиран към пациента, или всички получиха едни и същи предварително подготвени съвети? Колко време беше отделено за тази консултация? Освен това не беше споделена информация за засегнатите нива на шийните прешлени, въпреки че за диагностицирането бяха необходими изследвания с ЯМР. Предварително публикуваният протокол не изяснява тези въпроси, като се застъпва за бъдещи, по-прозрачни изпитвания.
Послания за извличане на полза
Въпреки че авторите посочват потенциални благоприятни резултати след операция за шийна радикуларна болка, по-внимателната проверка на данните не подкрепя това заключение. Освен това този кохортен дизайн не е в състояние да даде убедителни доказателства за превъзходството на едно от леченията.
Тъй като при наблюдателните проучвания не могат да се изключат често срещани отклонения (отклонение при избора, отклонение при объркване - например пациенти, които избират операция, имат по-големи очаквания, че операцията ще ги "излекува"), може да е оправдано провеждането на RCT. Първоначално трябва да се проведе пилотно RCT, за да се решат проблемите с набирането на пациенти, както се наблюдава в това проучване.
Както и в това изпитване CASINO, популацията от пациенти е описана неясно, което оставя читателя несигурен дали участниците са изпитвали само радикуларна болка или са прогресирали до цервикална радикулопатия с неврологични дефицити. Тази двусмисленост не е тривиална; болката без дисфункция и болката с обективно увреждане на нервите често реагират по различен начин на интервенциите. Без ясни диагностични граници тълкуването на резултатите се превръща в игра на случайността, което иронично подхожда на името на изпитването. Подобно на въртенето на рулетката, без да се знае кои числа на коя клинична картина съответстват, липсата на специфичност въвежда форма на методологична случайност, която подкопава външната валидност на резултатите
Справка
100% Безплатна програма за домашни упражнения при главоболие
Изтеглете тази БЕЗПЛАТНА програма за домашни упражнения за вашите пациенти, страдащи от главоболие. Просто го разпечатайте и им го дайте, за да могат да изпълняват тези упражнения у дома.

