Гленохумерален остеоартрит | Диагностика и лечение
Гленохумерален остеоартрит | Диагностика и лечение
Дегенеративното ставно заболяване остеоартрит (ОА) засяга ставния хрущял, субхондралната и околоставната кост, както и околоставните меки тъкани, като връзки, мускули и синовия. Освен дискомфорта, сковаността и ограниченията в движението, ОА причинява и рентгенологични аномалии като образуване на остеофити, периартикуларни кисти и субхондрална склероза. Тези характеристики на увреждането на гленохумералната става служат за дефиниция на GHOA (Ibounig et al., 2021).
До 17% от хората с болки в рамото - популация от пациенти, която се е утроила през последните 40 години - имат дегенеративни аномалии на гленохумералната (ГХ) става (Harkness et al., 2005).
Важно е да се отбележи, че клиничните и рентгенологичните дефиниции на ОА се различават. Рентгенологичната ОА сама по себе си не предполага симптоми. По същия начин ОА като клинична диагноза може да бъде придружена от рентгенологични промени, които могат да бъдат както леки, така и тежки (Dieppe и Lohmander 2005). Съществуват много класификации по отношение на рентгенологичния гленохумерален остеоартрит (ГХОА), които не попадат в обхвата на тази публикация.
Патофизиология
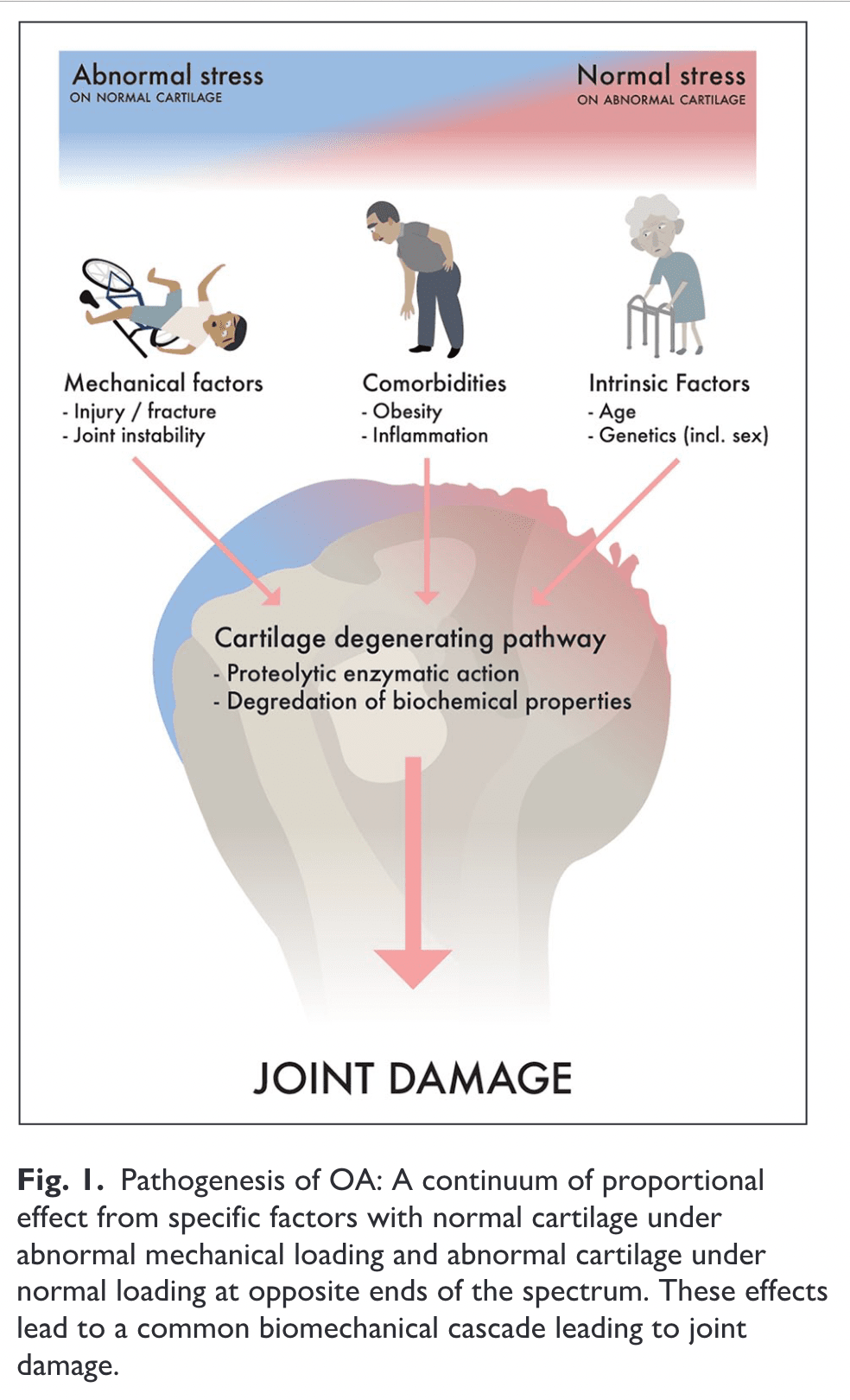
Докато в костите и двете са в изобилие, в хрущяла липсват нерви и кръвоносни съдове. Добрият ставен хрущял намалява триенето и разпределя статичните и динамичните ставни натоварвания. Богатият на колаген и протеогликан хрущялен матрикс се поддържа от слабо разпръснати хрущялни клетки. Качеството на тази матрица е от съществено значение, за да може хрущялът да функционира правилно. Остеоартритът причинява промени в ставния хрущял, които включват прогресивно протеолитично разграждане на матрикса и засилено производство на същите или малко по-различни компоненти на матрикса от хондроцитите (Heinegård et al, 2004).
Най-честата костна промяна при ГХОА е образуването на остеофити, дължащо се на стимулиране на хондроцитите и енхондрално вкостяване в преходната зона на хиалинния хрущял и синовиалната мембрана (Kerr et al., 1995).
Периартикуларните тъкани като синовията и субхондралната кост са гъсто инервирани и са най-вероятните източници на ноцицептивни стимули, докато ставният хрущял обикновено е нечувствителен (Kidd et al., 2004).
Симптоми като болките през нощта и по време на почивка могат да се дължат на променена биомеханика или на увреждане на хрущяла, което би увеличило вътрекостното налягане в субхондралната кост, но няма доказана теория. Възприемането на болката от индивида се влияе от локалните и централните пътища на болката, както и от контекстуалните психосоциални и социално-икономически фактори, в допълнение към локалните анатомични елементи в ставата и около нея. Както понякога се наблюдава при случаи на обезщетения на работници, при които исковете за обезщетение често се свързват с по-лоши резултати, контекстуалните фактори като депресия, тревожност, механизми за справяне и ниво на образование на пациента могат да обяснят някои от често наблюдаваните несъответствия между субективните симптоми и обективните рентгенологични находки на увреждане на ставите (Summers et al., 1988, Creamer et al., 1998, Koljonen et al., 2009).
Следване на курс
- Учете откъдето и да е, когато и да е и със собствено темпо
- Интерактивни онлайн курсове от всепризнат екип
- CEU/CPD акредитация в Холандия, Белгия, САЩ и Великобритания
Клинична презентация и преглед
Известни рискови фактори
Според Ibounig et al (2021) и Michener et al (2023):
- Възраст
- Генетика
- Гленоидна дисплазия
- Затлъстяване (неясно)
- Прекомерни упражнения
- Отпуснатост на ставите
- Травма на ставите: изкълчване, фрактури
- Артропатия на ротаторния маншон
- Въздушни строителни работи
- Бивши състезатели по вдигане на тежести и хвърляне
- Възпалителен артрит
- Аваскуларна некроза
Клинична картина
Дълбока болка в ставите, свързана с дейността, обикновено в задната част, при по-възрастни пациенти; обикновено над 60 години, въпреки че може да се появи и преди това. Пасивното ограничаване на РОМ е важен показател за GHOA. Възможно е да има и болки през нощта и по време на почивка. Механичните симптоми могат да се появят след прогресиране на заболяването, като например схващане и блокиране.
Резултатите от клиничното изследване на GHOA в ранен стадий могат да бъдат незабележими, но с напредването на заболяването те стават по-очевидни. Клиничните признаци включват ограничен пасивен обхват на движение, особено външна ротация, както и болезненост на ставните линии при палпация, крепитация и болка по време на движение на ставата. Артропатията на ротаторния маншон може да се диагностицира, ако при прегледа се установи мускулна атрофия или натрупване на течност (известна също като "знак на течност" или "знак на гейзер", който се появява, когато синовиалната течност от гленохумералната става изтече в субакромиалната и субделтоидната бурса)(Ibounig et al., 2021).
Диагноза
Диагнозата се поставя чрез комбиниране на клиничната картина с подробна анамнеза, физикален преглед и образни изследвания(Michener et al., 2023).
Британското дружество за лакътна и раменна става (BESS) предлага следните критерии: болка в продължение на повече от 3 месеца, липса на нестабилност, липса на локализирана болка в АС ставата при мануален преглед, глобално намаление на РОМ, особено при пасивна външна ротация със странично положение на ръката, и рентгенография за потвърждаване на диагнозата(Rees et al., 2021).
Образци
Антеропостериорният или аксиларният RX е най-често срещаната образна техника за диагностициране на GHOA. ЯМР може да бъде полезен за изключване на диференциалните диагнози, посочени по-долу(Michener et al., 2023).
Диференциални диагнози
- Разкъсване на ротаторния маншон с пълна дебелина
- Болки в рамото, свързани с ротаторния маншон
- Болки в AC ставите
- Замръзнало рамо
- Нестабилност на рамото
- Синдром на Търнър
- Остеонекроза
- RA
- Септичен артрит
- Кристални артропатии
- Акромиоклавикуларна ОА
- Неоплазми
- Брахиален плексит
ПОВИШЕТЕ ЗНАНИЯТА СИ ЗА РАЗСТРОЙСТВОТО НА РОТАТОРНИЯ МАНШОН - БЕЗПЛАТНО!

Следване на курс
- Учете откъдето и да е, когато и да е и със собствено темпо
- Интерактивни онлайн курсове от всепризнат екип
- CEU/CPD акредитация в Холандия, Белгия, САЩ и Великобритания
Лечение
Лекарства
Силни доказателства подкрепят честото прилагане на перорален парацетамол за намаляване на болката, свързана с остеоартрит като цяло(Bijlsma et al., 2002). Той е безрисков и има ниска честота на странични ефекти. Тъй като намаляват болката, предизвикана от възпалението и синовита, нестероидните противовъзпалителни средства са доказали своята полза и при терапията на остеоартрита като цяло. Въпреки това, поради големия им профил на странични ефекти, те не се препоръчват като първа линия на лечение(Seed et al., 2009). Подобно на това, аналгезията на основата на опиати не се препоръчва за дългосрочна употреба поради неблагоприятния профил на въздействие и риска от зависимост, въпреки че е доказано, че тя е ефективна за намаляване на болката(Jawad et al., 2005).
Кортикостероидни инжекции
Няма доказателства, които да подкрепят рутинното използване на кортикостероидни инжекции(Gross et al., 2013).
Блок на супраскапуларния нерв
Аферентните влакна на супраскапуларния нерв могат да бъдат захванати от увредени тъкани или да станат свръхчувствителни в резултат на постоянна, неразрешена болка при пациенти с хроничен дискомфорт в рамото. Няколко лекари използват блокада на супраскапуларния нерв (SSNB) за лечение както на остър, така и на постоянен дискомфорт в рамото(Chang et al., 2016).
Хирургия
Съществуват различни хирургични техники за лечение на GHOA. Най-често срещаните от тях са изброени по-долу.
Артроскопия
Отстраняване на хлабави тела, резекция на остеофити, отстраняване на хондрални плаки или дегенеративна тъкан, освобождаване на капсулите, бицепсова тентомия или тендодеза, субакромиална декомпресия и промивка на ставите са сред процедурите, които могат да бъдат включени тук. Една или повече от тези техники могат да се използват при по-млади пациенти, при които ставната артропластика не е подходяща.
Многобройните техники, които се използват, затрудняват извеждането на заключения относно ефикасността на процедурите.
Полуартропластика
Хемиартропластиката е хирургична процедура, при която увредената глава на раменната кост се заменя с протезен имплант, като се запазва естествената гленоидна ямка на пациента. Техниката често се използва при проксимални хумерални фрактури, но обърнатата тотална раменна артропластика може да доведе до по-добри резултати в сравнение с нея(Shukla et al., 2016, Ferrel et al., 2017).
Възстановяване на главата на хумералната кост
По този начин увредената повърхност на главата на раменната кост се заменя с гладък протезен имплант, като се запазва възможно най-много здрава кост и се възстановява функцията на ставата в рамото. Според Soudy et al. (2017), резултатите от тази техника са благоприятни.
Анатомична тотална раменна артропластика
При тази техника се поставя протеза върху гленоида и главата на раменната кост, като се създават изкуствени ставни повърхности. Тази хирургична техника води до добри резултати по отношение на функцията и болката(Flurin et al., 2013).
Обратна тотална раменна артропластика
Хирургична процедура, при която увредената раменна става се замества с протезен имплант, в който компонентите на сачмата и гнездото са разменени, което позволява на делтовидния мускул да компенсира загубата на функцията на ротаторния маншон и да възстанови подвижността на ръката. Затова тази техника често се използва, когато функцията на ротаторния маншон е силно затруднена. Процедурата се сравнява доста добре с функционалните и болковите резултати на анатомичните тотални раменни артропластики(Burden et al., 2021; Flurin et al., 2013).
Консервативни грижи
Въпреки че по-горе са описани много хирургични варианти, систематичен преглед на Cochrane, в който са изследвани няколко техники (тотална раменна артропластика, хемиартропластика, артроскопско отстраняване, интерпозиционна артропластика и възстановяване на хрущяла/имплант), заключава, че не е известно дали хирургичното лечение на GHOA осигурява ползи в сравнение с обичайните грижи или нехирургичното лечение(Singh et al., 2011 г.).
Ефективността на физиотерапията като самостоятелно лечение не е изследвана в нито едно проучване. В проучването на Guo и съавтори (2016 г.), включващо 129 пациенти на възраст 65 години и повече, се наблюдава устойчиво подобрение на болката и функцията след 3-годишно проследяване като част от мултимодална стратегия за лечение.
Препратки
Следване на курс
- Учете откъдето и да е, когато и да е и със собствено темпо
- Интерактивни онлайн курсове от всепризнат екип
- CEU/CPD акредитация в Холандия, Белгия, САЩ и Великобритания
Всичко, което трябва да знаете за скованите рамене.

