Актуализации на упражненията при остеоартрит на коляното

Въведение
Много хора се сблъскват с остеоартрит (ОА). Тъй като това заболяване не може да бъде излекувано, много хора живеят с него през значителна част от живота си като възрастни. Доказателствата препоръчват да се използва терапия с упражнения за намаляване на болката, подобряване на функцията на ставите и повишаване на качеството на живот на хората с ОА. За съжаление, въпреки че физическите упражнения при ОА на коляното се препоръчват като първа линия на лечение, вътреставните инжекции и оралните аналгетици остават най-често срещаните първоначални методи на лечение (а употребата им дори се увеличава с течение на времето). Сред оралните аналгетици са нестероидните противовъзпалителни средства (НСПВС) и опиоидите.
Какъв е проблемът с опиоидите?
Съществуват различни фармакологични интервенции, така че защо просто не ги предписвате? На хората с ОА могат да бъдат предписани опиоиди за облекчаване на болката. Тъй като обаче ОА е хронично заболяване, опиоидите се поглъщат продължително време. Thorlund et al., 2019 г. установи, че хората с ОА на коляното и тазобедрената става са сред тези, които употребяват опиоиди в смущаващо високи проценти. Примери за опиоидни лекарства са:
- Кодеин
- Фентанил
- Хидрокодон
- Оксикодон
- Оксиморфон
- Морфин
При хроничен прием на опиоиди могат да възникнат няколко проблема. Опиоидите са ефективни обезболяващи лекарства, но често причиняват гадене, запек и сънливост, а употребата им е свързана със значителен риск от пристрастяване. Nalini и сътр., 2021 г. показват, че независимо от обичайните рискови променливи, продължителната употреба на опиати е свързана с повишена сърдечносъдова смъртност. Въпреки все повече доказателства, които поставят под съмнение посочените предимства, и нарастващото обществено познание за опасностите, свързани с опиоидите, процентът на предписване на тези лекарства остава стабилен между 2007 и 2014 г.
Данните от Инициативата за остеоартрит показват, че участниците с или с риск от ОА на коляното, които приемат опиоиди и антидепресанти с/без допълнителни аналгетици/хранителни добавки, може да имат повишен риск от повторни падания след контролиране на потенциалните фактори(Lo-Ciganic et al, 2017). Те препоръчват опиоидите и антидепресантите да се използват с повишено внимание.

Като се имат предвид тези рискове, физиотерапията може да бъде ключът към по-добро лечение на болката и намаляване на риска от зависимост от опиоиди при хора с ОА на коляното. Проучването на Kumar и сътр., 2023 г., установява, че хората, които са били насочени късно към физиотерапия, са имали по-висок риск от употреба на опиоиди в сравнение с хората с ОА на коляното, които са били насочени в рамките на 1 месец след поставянето на диагнозата. Особено активните физиотерапевтични интервенции водят до по-нисък риск от употреба на опиоиди и по този начин могат да имат потенциал за намаляване на опиоидната зависимост.
Все пак лекарствата действат ли?
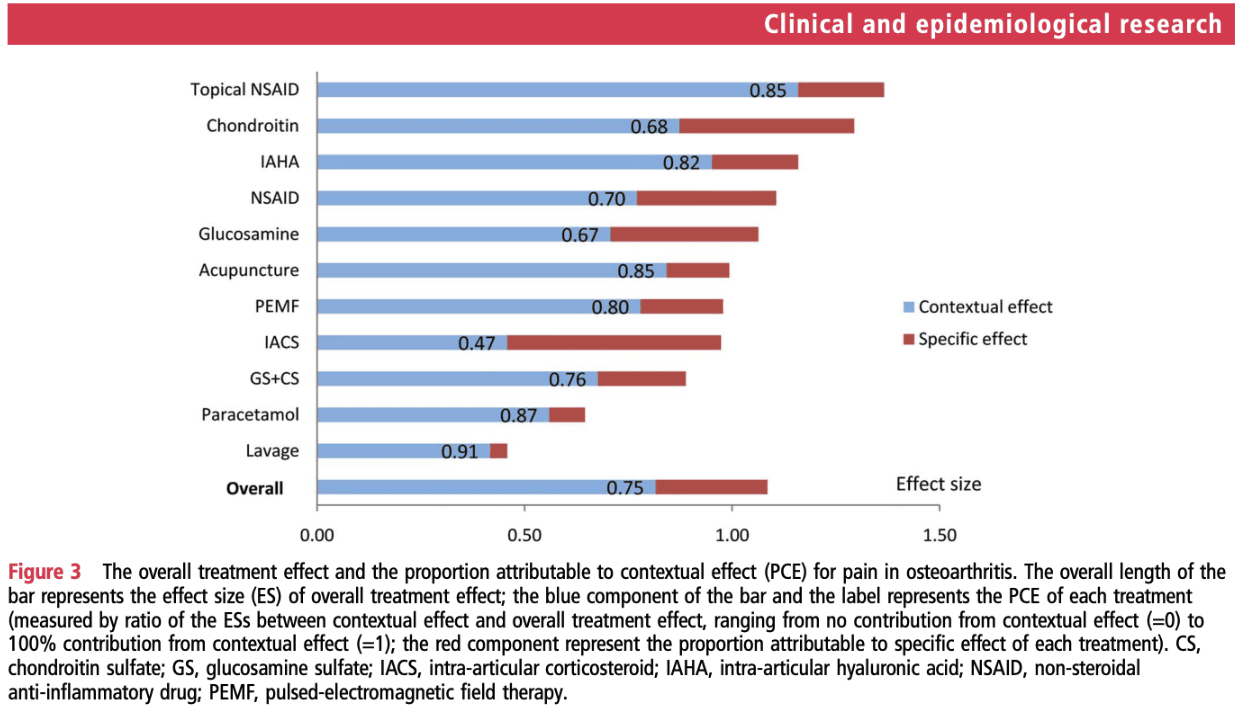
Можем ли да кажем, че лечението наистина прави това, което възнамерява да прави? Това може и да е зашеметяващо, но Zou et al., 2016 г., анализира общия ефект от лечението и процента, който се дължи на контекстуални ефекти, установени от рандомизирани контролирани проучвания (RCT) на различни лечения за ОА. Те стигат до заключението, че в РКТ за ОА по-голямата част (75%) от общата полза от лечението е свързана с контекстуални ефекти, а не със специфични за лечението ефекти. Плацебо, наистина. Разбира се, двигателната терапия и физиотерапията също оказват въздействие чрез плацебо. И вместо да избягвате това, мисля, че трябва да се опитате да увеличите максимално контекстуалните ефекти. Но когато става въпрос за (вътреставни) болкоуспокояващи (с нежелани ефекти и свързани рискове), трябва да се насърчава оптимизирането на взаимодействието между пациента и лекаря и други контекстуални фактори, които са под контрола на пациентите, вместо сляпото предписване на болкоуспокояващи и инвазивни лечения.
Защо да се упражнявате?
Хората могат да се запитат "Защо да правя упражнения?". Особено след като съществуват и други възможности (спомнете си за наличните обезболяващи лекарства, инжекции и операции за смяна на ставите). Vina и сътр., 2016 г., изследват връзката между предпочитанията на пациентите за тотална колянна протеза (ТКП) и получаването на ТКП. Те откриват, че при човек, който предпочита да получи TKR, вероятността да получи ефективно такава операция е два пъти по-голяма. Оказва се, че ако пациентът иска да получи ново коляно, вероятността хирургът да го последва е голяма. Пациентите често имат погрешни очаквания за "новото коляно". Когато тези очаквания не са изпълнени, вероятността пациентът да остане неудовлетворен е голяма, както показват Bourne et al., 2010. Освен това има ограничено разбиране за това как могат да действат нехирургичните варианти на лечение. Това може да накара хората да се запитат защо да се упражняват, вместо да изберат операция за смяна на ставите.
Освен че физическите упражнения могат да подобрят симптомите на ОА, те имат потенциала да окажат положително модифициращо заболяването въздействие. Деградацията на ставния хрущял е отличителна черта на ОА. И все пак всички научихме, че здравите кости и хрущяли се поддържат от динамични процеси на клетъчно ниво, които обаче се влияят от механично натоварване. Освен това състоянието се разпростира и извън ставното пространство, където се наблюдава ремоделиране и синовит. То засяга и околните мускули, сухожилия и връзки.
Освен това през 2016 г. Henriksen и сътр. стигат до заключението от своя мета-анализ на прегледите на Cochrane, че упражненията имат сравними ефекти с аналгетиците, но с по-малко нежелани събития и рискове. Това е подкрепено и от Weng et al., 2022 г.
Възможно е хората да се страхуват от увеличаване на болката при упражнения. Sluka et al. (2018 г.) изследват болката и аналгезията, предизвикани от физически упражнения. Те предполагат, че "редовните физически упражнения променят състоянието на имунната система и централните пътища за потискане на болката, за да имат защитен ефект срещу периферно увреждане. Физически неактивните хора нямат това нормално защитно състояние, което се развива при редовни физически упражнения, което увеличава вероятността да развият хронична, изтощителна болка." Това проучване не се занимава подробно с ОА, но хвърля светлина върху благоприятните ефекти на физическите упражнения. Това, което бихме могли да предложим, е, тъй като физически неактивните хора могат да изпитат възпаления в началото на упражненията, да адаптираме натоварванията към индивидуалното им ниво - например, като използваме скалата на Борг.
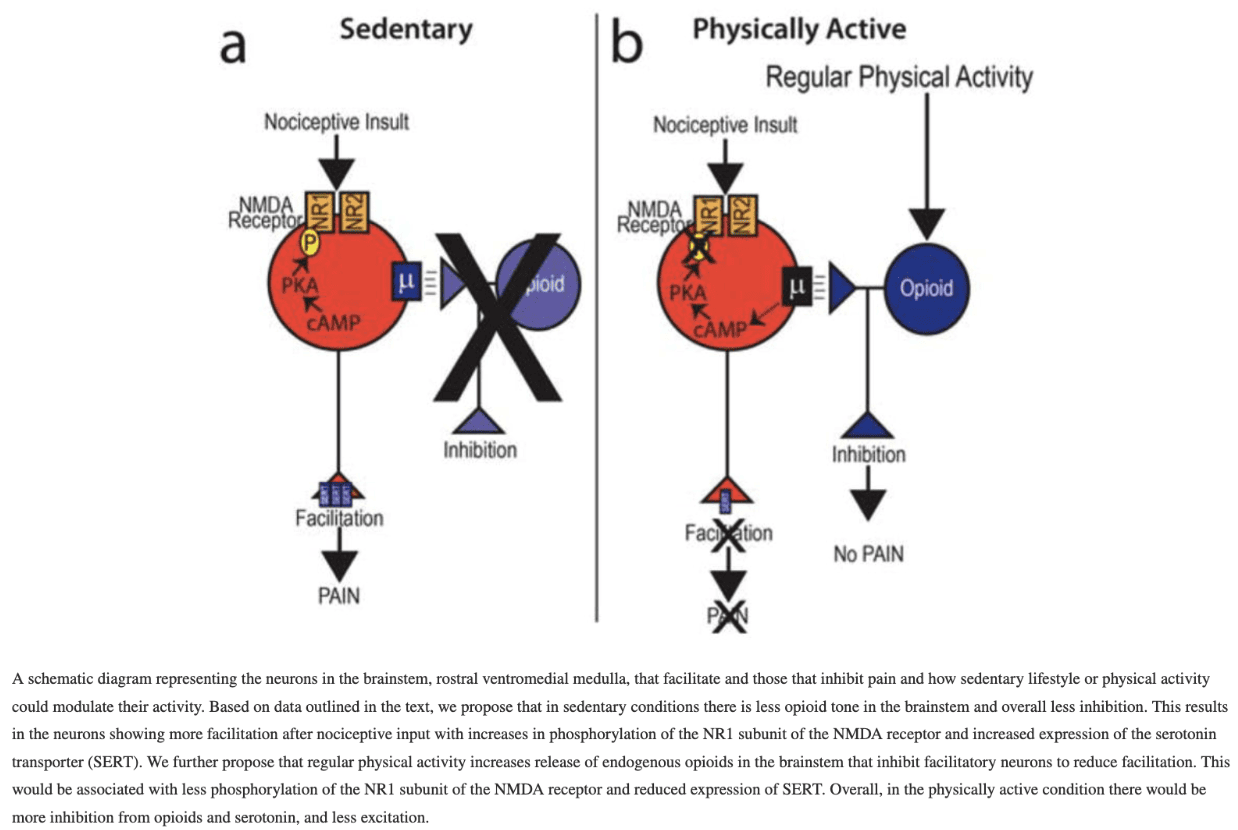
Как нехирургичните интервенции подобряват симптомите на ОА?
Тук се появява проучването на Lima и сътр. от 2023 г., които изследват медиаторите на нехирургичните интервенции върху резултатите от болката и физическата функция. Посредникът описва как една независима променлива влияе върху зависима променлива. И така, в нашия случай, как интервенцията с упражнения влияе върху резултатите от болката или функцията при хора с ОА на коляното. Той е част от причинно-следствения път на ефекта и ви казва как или защо се появява даден ефект.
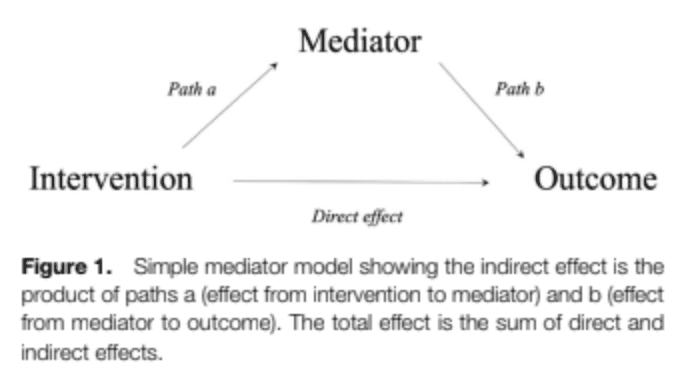
Въздействието може да е пряко или непряко. Директният ефект влияе пряко върху резултата. Но в много случаи това не е толкова просто. Интервенциите могат да подобрят определени резултати чрез медиатори. Тези променливи могат да дадат повече информация за причинно-следствените обяснения и са важни за по-доброто разбиране на действието на интервенциите. На фигурата по-горе са посочени "Път А" и "Път Б". Важно е да научим повече за медиаторите, за да можем по-уверено да адаптираме интервенциите. Ако например знаем, че медиаторът влияе на резултата, но интервенцията не влияе на самия медиатор, ще е необходимо да адаптираме интервенцията или да намерим други ефективни стратегии.
Нека използваме пример, за да изясним това. Например, ако знаем, че една диета (= интервенция) би подобрила болката (= резултат) при човек с ОА на коляното чрез намаляване на телесното тегло (= медиатор), със сигурност бихме могли да посъветваме човека да промени начина си на хранене. Въпреки това, ако диетата не повлиява телесното тегло, друг вид диета, която води до намаляване на теглото, може да е по-подходяща.
Болка
По отношение на резултата болка медиаторите на упражненията са перфузията на коленните мускули, силата на коленните екстензори и самоефективността. Посредниците на ефекта от диетата и физическите упражнения върху болката са променените възпалителни биомаркери, намаляването на телесното тегло и подобряването на самооценката.
Физическа функция
Упражненията медиират ефекта върху физическото функциониране чрез увеличаване на мускулната сила на коленните екстензори и подобряване на болката в коляното. За разлика от това, диетата и физическите упражнения медиират ефектите чрез намаляване на теглото, промени във възпалението и повишена самоефективност.
Неотдавнашното проучване за медиация на индивидуални данни на пациенти, проведено от Runhaar и сътр., 2023 г., обаче установява, че единственият значим медиатор на промяната в болката в коляното и физическата функция е промяната в силата на разгъване на коляното, но тя медиира само около 2 % от ефекта. Това ни кара да осъзнаем, че при избора на терапия с физически упражнения е необходимо да вземем предвид и други важни фактори, които могат да включват предпочитанията на пациентите, придържането, значението на терапевтичното взаимодействие и наличието на ресурси.
Упражненията работят добре, но какво да кажем за времето?
Основното в проучването на Kumar et al. (2023 ) се посочва, че "по-ранното започване на грижи може да доведе до по-ефективно лечение на болката и да намали зависимостта от опиоиди". С един куршум за птици! За отбелязване е, че понастоящем няма рандомизирани контролирани проучвания, които да изследват конкретно времето на започване на лечението. Но от проучването можем да кажем, че при провеждането на 6-12 сесии под наблюдение при хората, на които вече са били предписани опиоиди, са били използвани по-малко опиоиди (употребата на опиоиди служи като показател за ефикасността на лечението на болката), а при тези, които са били наивни на тема опиоиди, рискът от хронична употреба на опиоиди е бил по-нисък при същия брой сесии. Когато физиотерапията е започнала в рамките на един месец след диагностицирането на ОА на коляното, рискът от (хронична) употреба на опиоиди е бил по-нисък.
БЯГАЩА РЕХАБИЛИТАЦИЯ 2.0: ОТ БОЛКА КЪМ ЕФЕКТИВНОСТ
ОСНОВНИЯТ РЕСУРС ЗА ВСЕКИ ТЕРАПЕВТ, РАБОТЕЩ С БЕГАЧИ

Предизвикателства при укрепването на ОА
Възможно е да възникнат няколко предизвикателства и пречки пред участието в упражненията за укрепване. Lawford et al., в своето RCT през 2022 г., изследва предизвикателствата, свързани с прилагането на програма за укрепващи упражнения в домашни условия за лица с остеоартрит на коляното и съпътстващо затлъстяване. Те установиха, че са се появили няколко предизвикателства както на психологическо (напр. погрешни предположения за упражненията, страх, подценяване,...), така и на физическо (напр. сложност на движенията, тежести,...) ниво.
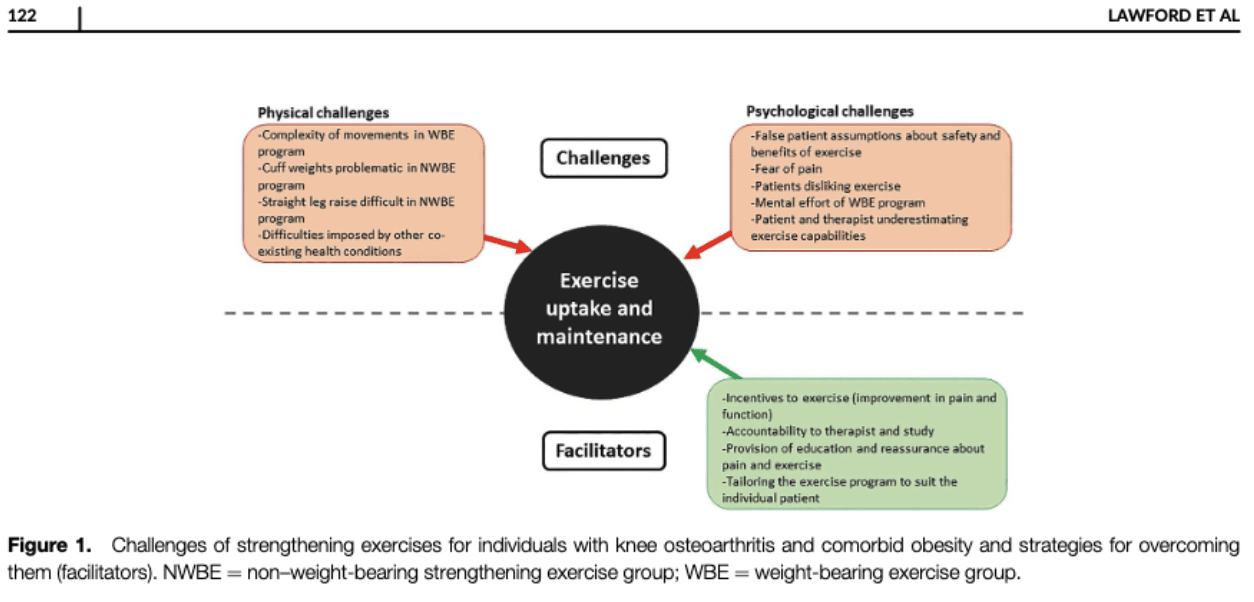
Обучението и успокояването могат да бъдат от ключово значение, за да се накара човек, който има погрешни схващания за упражненията или се страхува да не предизвика симптоми, да ги направи. Адаптираната програма за упражнения се разглежда като фактор, улесняващ приемането и поддържането на упражнения. По време на физиотерапевтичната консултация могат да бъдат разгледани както физическите, така и психологическите предизвикателства. Ако някой изпитва затруднения например с тежки тежести и това го демотивира да се упражнява, може да има други възможности за увеличаване на тренировъчното натоварване, без да се използват тези допълнителни тежести.
Влияе ли видът на упражненията върху резултатите?
Goh et al., от своя мета-анализ през 2019 г., стигат до заключението, че аеробните и умствените дейности са най-ефективни за болката и функцията, докато упражненията за укрепване и гъвкавост/умения могат да бъдат на второ място по ефективност за различни резултати. Въпреки че смесените упражнения са най-малко ефективната форма на лечение на ОА на коляното и тазобедрената става, те все пак превъзхождат стандартните грижи.
Когато упражненията не помагат - кога да се обърнете към ортопед?
Един от проблемите в ортопедичното отделение е дългият период на чакане, преди някой да бъде прегледан от хирург. Една от причините за това е, че много от пациентите, които са насочени към ортопедични клиники, не отговарят на условията за операция и следователно насочването им е без значение. Но кога трябва да се обърнем към хирург при хора с ОА на коляното? Проучването на Mikkelsen и сътр. от 2019 г. се опитва да разработи инструмент, който да определи дали насочването към ортопедичен колянен хирург е уместно или не. За да се подобри използваемостта на инструмента, алгоритъмът се основава на докладвани от пациента резултати и рентгенографски находки, тъй като тези данни са по-лесно достъпни в заведенията за първична медицинска помощ.
Работата на алгоритъма не отговаря на предварително определеното приемливо ниво. Въпреки това тя може да ни помогне да определим по-голямата част от пациентите, които трябва да бъдат изпратени в ортопедичната амбулатория. Трябва да се отбележи, че тя е по-малко ефективна при определянето на пациентите, които не се нуждаят от среща с ортопед. Нека разгледаме променливите, които са необходими, за да бъде изпратен някой в ортопедичното отделение. Алгоритъмът класифицира хората като подходящи за препращане, когато те имат:
- Умерени симптоми на коляното (KOOS 12-22) с умерена до тежка ОА на рентгенова снимка (скала на Келгрен-Лоурънс 3-4)
- Интензивни до тежки симптоми на коляното (KOOS 23 и повече) без ограничения в движението, но с умерена рентгенографска ОА (скала на Келгрен-Лоуренс 3)
- Интензивни до тежки симптоми на коляното (KOOS 23 и повече) с ограничения в движението и лека до умерена рентгенографска ОА (скала на Келгрен-Лоурънс 0-3)
- Интензивни до тежки симптоми на коляното (KOOS 23 и повече) с тежка рентгенографска ОА (скала на Келгрен-Лоуренс 4)
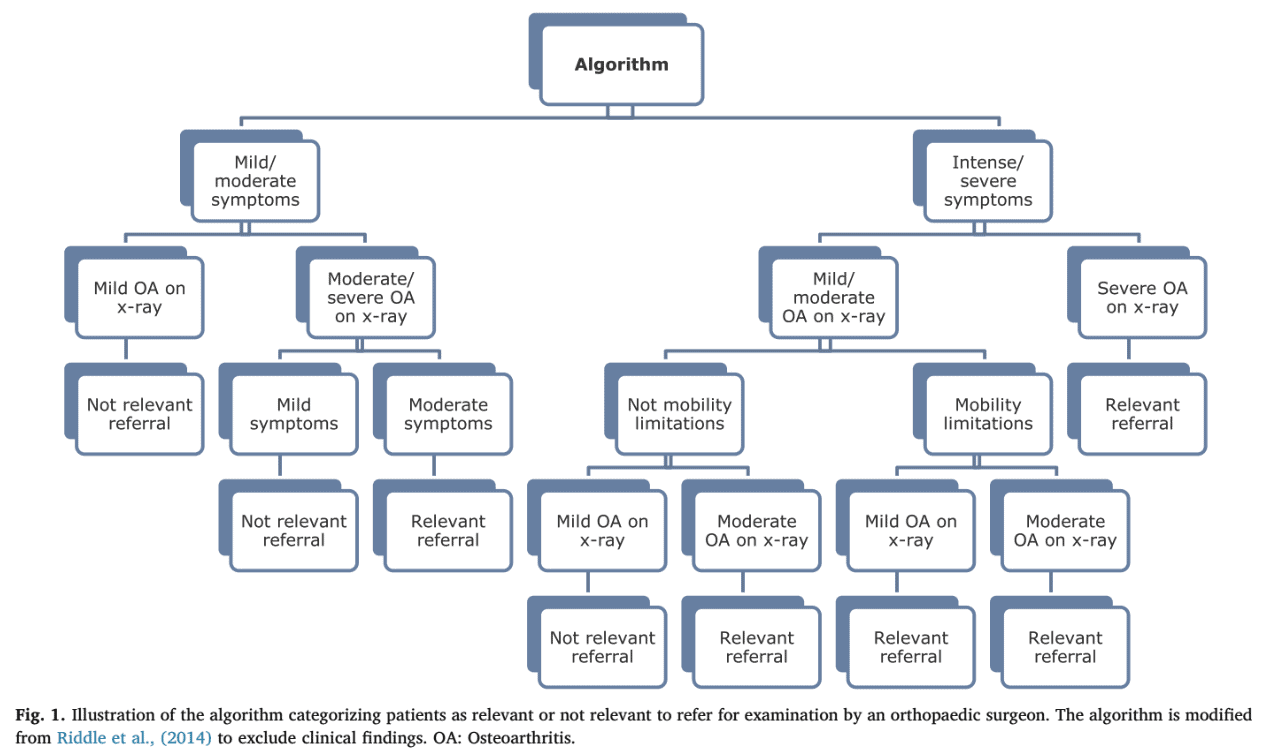
Този алгоритъм успява да идентифицира 70% от хората, които трябва да бъдат изпратени при ортопед, тъй като показва 70% чувствителност. Това се определя чрез анализ на това кои от насочените пациенти са били ефективно лекувани от ортопеда. Въпреки това специфичността е ниска (56%) и поради това алгоритъмът не може точно да предвиди тези, които не са подходящи за насочване. Алгоритъмът е бил добър в прогнозирането на хора, които се нуждаят от тотална смяна на коляното, с 92% чувствителност.
Проблемът с гореспоменатия алгоритъм е, че симптомите на KOOS се използват като първи триаж, но ефективното решение се взема въз основа на рентгенографската тежест на ОА. Здравеопазването се отдръпва от лечението на находките от образни изследвания. Holden et al. през 2023 г. посочват, че насочването на хора с по-високи нива на болка и увреждания, свързани с ОА, към терапевтични упражнения може да има смисъл, тъй като те имат по-голяма полза от тях, отколкото хората с по-ниски нива на тежест на болката и по-добра физическа функция в началото. Този алгоритъм за насочване обаче насочва по-често към ортопед в случай на тежка симптоматика. Това несъответствие трябва да бъде допълнително проучено. И все пак важна странична бележка, която не е включена в този алгоритъм, но е спомената от авторите, е отговорът на консервативните грижи. Те твърдят, че променливата "не реагира на нехирургично лечение" би било подходящо да се включи в алгоритъма, тъй като това е отразено и в клиничните насоки. Така че, както се препоръчва в насоките, със сигурност първо бих избрал физиотерапевтично лечение, основано на активни упражнения, насочено към индивидуалното ниво.
Заключение
Пациентите с ОА, които се занимават с динамични и умерени физически упражнения, могат да намалят симптомите си и евентуално дори да забавят прогресията на ОА. Упражненията засягат всяка тъкан в ставата и могат ефективно да забавят развитието на остеоартрита, като намалят възпалението и катаболната активност, повишат анаболната активност и запазят метаболитната хомеостаза. Упражненията имат подобен на оралните НСПВС и парацетамол ефект върху болката и функциите. Като се има предвид изключителният профил на безопасност, на физическите упражнения трябва да се отдаде по-голямо значение в клиничните грижи, особено при възрастни хора със съпътстващи заболявания или при които има по-висок риск от нежелани събития, дължащи се на НСПВС и парацетамол. По-ранното започване на грижите може да доведе до по-ефективно лечение на болката.
Благодаря много за четенето!
Наздраве,
Елън
Препратки

Елън Вандик
Ръководител на изследвания
НОВИ СТАТИИ ОТ БЛОГА ВЪВ ВХОДЯЩАТА ВИ ПОЩА
Абонирайте се сега и ще получавате известия, щом бъде публикувана последната статия в блога.





